洞房閉塞または洞房結節閉塞は、心臓の最初の活動刺激が形成される洞房結節で、この刺激の生成または心房心筋への刺激の通過(心房内伝導)が妨げられ、心拍リズム不全を引き起こします。
疫学
洞房結節の活動が一時停止することは、健康な成人では非常に一般的です。通常、睡眠中や迷走神経の緊張が高まっている期間(身体活動中、低体温など)に起こります。
海外の心臓専門医によると、65歳以上の患者の12~17%に心臓の伝導系の問題が検出されています。
洞房結節機能不全は、薬剤の副作用として、また電解質異常や急性心筋梗塞によっても、半数の症例で発生します。洞結節機能不全症候群の場合、10人中3~4人が洞房ブロックを発症します。
原因 洞房ブロック
心臓の自動的な機能を確保する伝導系において、心拍リズム、すなわちペースメーカー(英語のpace-paceとmake-make、makeに由来)の主な駆動源は、洞房結節(duѕsinuatriаlіѕ)です。これは右心房(右心房)の壁に位置する、特殊な(ペーシング)細胞の小さな領域であり、初期(洞)電気インパルス(活動電位)を継続的に生成します。
洞性心房結節閉塞は、心臓の深刻なリズム障害および伝導障害の一つです。最も一般的な原因は以下のとおりです。
- 洞結節衰弱症候群(生理的に適切な心拍数を生成できない)による症状性機能障害。
- 冠状動脈疾患;
- 右室心筋梗塞 - 梗塞後の心硬化症およびペーシング細胞領域の線維性病変が続く。
- 洞結節の組織に酸素を供給する動脈(洞房結節動脈)の動脈硬化性病変または血栓症。
- 迷走神経(その流出枝が洞結節に神経支配)の緊張の増加。
- さまざまな病因による高カリウム血症- 体内のカリウム濃度が上昇し、電解質バランスの違反につながります。
- 強心配糖体(ジゴキシン配糖体を含むジギタリス製剤)、ベータ遮断薬群の薬剤(ビソプロロール、ビソプロールなど)、カルシウムチャネル遮断薬、アセチルコリンエステラーゼ阻害剤(向精神薬および神経遮断薬)、三環系抗うつ薬の長期使用。
心臓病の診療が示すように、ほとんどの場合、小児の洞房閉塞は先天性心疾患(心室中隔または大動脈弁の線維症、全収縮期僧帽弁逸脱)、感染症、てんかんの結果であり、青年の場合は低張性自律神経血管性ジストニアの結果です。
詳細については、以下を参照してください。
ちなみに、洞房閉塞と洞耳閉塞は同義語とみなされますが、「洞耳介」という用語は古く、解剖学的に正しくないと認識されています。これは、auriculae cordis が心房の耳介 (心房の壁にある筋肉の膨らみまたは突起) を意味するためです。
病因
洞房結節(SA結節)で発生した電気刺激は心臓全体に伝わり、正常な心拍リズムを確立します。心臓のペーシング細胞は、イオンチャネル(筋細胞膜(サルコレマ)の細胞膜を透過してイオンを伝導する経路)によって駆動される自発的な膜脱分極によって、心拍を始動させます。電気刺激は移行細胞によって右心房へ伝達され、その後、心臓の伝導系全体に伝わります。これが最終的に心筋収縮へとつながります。
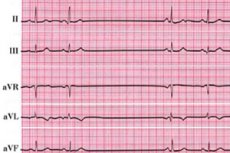
洞房ブロックのさまざまなメカニズムは、CA 結節電位図に基づいて特定されています:結節からのインパルス出力の一方向ブロック、入力と出力の双方向ブロック、およびインパルス形成障害(結節の記録された ECG がない)です。
洞結節機能不全の症状としての洞房ブロックの病態は、膜の脱分極が起こらず、電気刺激が心房へ向かう途中で遅延または遮断され、結果として心房収縮が遅延することに起因する。心電図では、P波の消失(心房活動の消失)と、それに伴うQRS波の消失(心室脱分極)として現れる。
洞房結節の心筋細胞における再分極と活動電位の持続時間は、細胞膜を通過するカリウムイオン(K+)の電流によって制御されます。ペースメーカーの働きは、血清中のカリウムイオン濃度の変化に依存します。高カリウム血症におけるカリウムイオン濃度の上昇は、この結節の興奮頻度の変化を引き起こし、場合によっては興奮を停止させる可能性があります。
ジゴキシンに関しては、この配糖体は膜酵素 Na+/K+-ATPase (ナトリウム-カリウムアデノシン三ホスファターゼ) を阻害し、細胞の脱分極とイオン伝導性の変化を引き起こします。
症状 洞房ブロック
洞房閉塞の場合、最初の兆候は、めまい、冷や汗、全身の衰弱、急速な疲労、精神的および肉体的パフォーマンスの低下といった形で現れることがあります。
そして、これらすべての症状は洞性徐脈(心拍数が 60 回/分未満に低下する)の特徴です。
人によっては、失神や精神状態の変化(脳灌流の低下による)、息切れ、胸の不快感、顕著な洞性不整脈を伴う胸痛を経験する場合があります。
心臓病学では、洞房結節閉塞の程度は3つに分類されます。
グレード1の洞房ブロックは、拍動の発生から心房への伝達までに遅延が生じることで生じます。この調律は表面心電図では確認できず、無症状です(心拍数がわずかに低下するだけです)。
2度洞房ブロックには2つのタイプがあります。I型はウェンケバッハ型で、洞房結節から心房への電気刺激の伝導時間が徐々に延長し、その結果、心拍リズムが不規則になり、遅くなります。II型では、洞房結節の刺激伝達が周期的に遅くなることはありませんが、心房全領域の収縮が消失します。心電図では、洞調律中のP波の消失によって固定されます。
洞房ブロックおよび房室ブロック(AV ブロック)とそのタイプである Mobitz 1 および Mobitz 2 は同時に発生することがあります。
洞房ブロック(グレード3)または完全洞房ブロックは、洞性興奮が右心房に伝導されない状態を指します。これは、興奮の発生不全と洞結節停止により心房または心室活動が消失した状態と定義され、これは虚血に伴う重度の細胞性低酸素症に起因する場合が最も多く見られます。完全ブロックでは、心房心静止、そしてペースメーカー停止が生じる可能性があります。
洞結節ブロックが断続的であることは珍しくなく、これは一過性または一過性洞房ブロックであり、正常な洞調律が数日または数週間にわたって持続することがあります。洞停止または洞停止は、心電図上で洞性P波が数秒から数分間一時的に消失することと定義されます。
こちらもお読みください:
合併症とその結果
洞性心房結節ブロックの主な合併症および結果には、AV ブロック、上室性または上室性頻拍、徐脈性心房粗動(心房細動)などの追加のリズム障害が含まれます。
重度の 2 度 II 閉塞は、劇的な血行動態障害を伴う危険な合併症であるモルガニ・アダムス・ストークス症候群を発症する可能性があります。
徐脈(特に 40 bpm 未満の低心拍数)は心停止につながる可能性があります。
連絡先
処理 洞房ブロック
洞房結節ブロックの患者に対する標準的な治療は、原因となった病気の治療と、心不全を予防および治療する薬や不整脈治療薬を使用して心拍リズム障害の症状を医学的に管理することから始まります。
洞結節筋力低下症候群の治療に関する詳細は、出版物をご覧ください。
緊急治療は、静脈内硫酸アトロピン(心拍数を増加させる)または外部(経皮)心臓刺激療法で構成されます。
塩酸イソプレナリン(イソプロテレノール、イザドリン)やその他のベータアドレナリン作動薬も点滴で投与されます。
正常な洞調律を回復するには、電気刺激を生成する医療機器であるペースメーカーを設置する手術が必要になる場合があります。
防止
洞房閉塞を予防するための特別な対策はなく、健康的なライフスタイルを送ることに加え、医師は心血管疾患や全身疾患を適時に治療することを推奨しています。
予測
洞房結節機能不全の場合、予後は不確実であり、治療しない場合の死亡率は年間約 2% です。
洞房閉塞と軍隊。兵役不適格の可否は、軍医療委員会の専門医による検査後に決定されます。無症状の第1度洞房閉塞は兵役に支障をきたしません。
文学
- Shlyakhto、EV Cardiology: 全国ガイド / EV Shlyakhto 編集。 - 第 2 版、改訂および補遺 - モスクワ:GEOTAR-Media、2021 年。
- ハーストによる心臓病学。第1巻、第2巻、第3巻。GEOTAR-Media、2023年。


