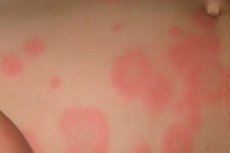
さまざまな感染症に罹患すると、皮膚に局所的な赤み(感染性紅斑)が現れることがあります。これは、感染が皮膚領域への血流増加という形で反応を引き起こしたことを示す兆候です。
皮膚科学では用語の明確性が欠如しているため、紅斑は皮膚に赤い斑点が現れるいくつかの症状を指すために使用されることがあります。[ 1 ]
疫学
医療統計では、感染性皮膚病変や全身性疾患の症状としての皮膚の発赤の症例を記録することはできませんが、変化の病因に関するデータを追跡します。
感染性紅斑の最も一般的な原因の一つは連鎖球菌感染であり、小児の感染性結節性紅斑の症例のほぼ半数を占め、成人の症例の40%以上を占めています。[ 2 ]
小児および成人におけるパルボウイルスB19感染症の20%では無症状です。また、ダニ刺されの場合は、10例中8例で特徴的な紅斑が認められます。[ 3 ]、[ 4 ]
妊婦におけるパルボウイルスB19の感染は、胎児に重篤な合併症を引き起こす可能性があります。これらの合併症には、流産、子宮内死亡、胎児水腫などがあります。[ 5 ] 急性感染後の胎児死亡リスクは約5%です。妊娠中期(第2トリメスター)の母親はパルボウイルスB19による合併症のリスクが最も高くなりますが、妊娠のあらゆる段階で症例が報告されています。[ 6 ]
鎌状赤血球症やその他の慢性溶血性疾患の患者は、他の集団よりも重篤な症状を呈する可能性があります。[ 7 ] パルボウイルスB19感染は網状赤血球を破壊します。これにより、赤血球産生が減少または一時的に停止します。これらの患者は再生不良性危機(APL)を発症し、重度の貧血を呈する可能性があります。多くの場合、これらの患者は発熱、倦怠感、無気力などの症状が重くなります。再生不良性危機の患者は、重度の貧血により、顔面蒼白、頻脈、頻呼吸を呈します。[ 8 ]
原因 伝染性紅斑
皮膚の赤み(erythros はギリシャ語で赤を意味します)は当然心配の種ですが、紅斑の原因が感染症に関連している場合は特別なケースです。
一例として、A群ベータ溶血性連鎖球菌であるStreptococcus pyogenes細菌によって引き起こされる皮膚損傷が挙げられます。この細菌は、さまざまな種類の連鎖球菌症や丹毒の発症につながります。
皮膚の発赤という反応は、黄色ブドウ球菌、マイコプラズマ・ホミニス、腸炎エルシニア、豚丹毒菌などの細菌、ヘルペスウイルス(IV型エプスタイン・バーウイルスを含む)、エリスロパルボウイルス(霊長類エリスロパルボウイルス1型)によって引き起こされる可能性があります。皮膚毛細血管壁の炎症(血管炎)を伴う関節部に現れる持続性の隆起性紅斑の原因としては、連鎖球菌属および大腸菌(E. coli)などの細菌に対する免疫反応が考えられます。
感染性アレルギー性紅斑は、アレルギー性皮膚疾患を指します。感染性微生物性湿疹や、アレルギー性および感染性起源の皮膚血管炎を合併することもあります。
癌患者の場合、全身性紅斑は細菌感染が原因である可能性があり、最も一般的なのは Streptococcus viridans と Arcanobacterium haemolyticum です。
成人および小児の感染性紅斑は、主にマダニによる節足動物、特にライム病の原因菌であるボレリア・ブルグドルフェリ [ 9 ] を媒介するマダニによって引き起こされる皮膚病変によって発生し、刺された部位に赤みが現れることで始まる慢性遊走性紅斑(アフゼリウス・リップシュッツ病) [ 10 ]、[ 11 ]。
危険因子
専門家によると、主な危険因子には、全身および局所の免疫力の低下(したがって、免疫抑制を引き起こすすべての状態と病状)、体内の慢性の細菌またはウイルス感染の病巣(連鎖球菌、ブドウ球菌、ヘルペスウイルス)、およびアレルギー反応の傾向を伴う感受性の増加(感作)が含まれます。
病因
体の皮膚にできる赤い斑点の一種である感染性紅斑の発症の病因は、炎症反応中に表在毛細血管の血流が増加することによって引き起こされ、本質的には防御的であり、病原微生物によって産生される抗原や毒素を中和することを目的としています。[ 12 ]
防御機構を始動させるメディエーターと、その機能を保証する免疫細胞については、「全身性炎症反応症候群」という出版物で詳しく説明されています。
最も一般的な細菌感染およびウイルス感染の仕組みの詳細については、以下の記事を参照してください。
症状 伝染性紅斑
感染性紅斑の種類は病理学的単位であり、多くの皮膚科医によって伝統的に別個の疾患として区別されていますが、国際疾病分類には登録されていないため、注意を払う必要があります。
伝染性多形紅斑
多形滲出性紅斑、多形ヘブラ紅斑(19世紀のオーストリアの皮膚科医F.フォン・ヘブラにちなんで名付けられ、初めて報告)、多形性または感染性多形紅斑(ICD-10のコードL51)は、感染症(およびいくつかの薬剤)に対する皮膚免疫反応と考えられています。多くの場合、この紅斑は単純ヘルペスウイルス(HSV I型およびII型)の活性化に対する特異的反応の一部であり、症例の半数では、患者は唇に周期的なヘルペス発疹の既往歴を有しています。
多形紅斑の潜伏期は通常48時間以内で、最初の兆候は四肢の皮膚に輪郭のはっきりした凸状の丸い発赤が現れることから始まります。最初は小さいですが、急速に大きくなります(直径30mmまで)。その後、紅斑は体の上部や顔面に広がり、発疹の中心部では充血が強くなることがあります。膿疱(漿液で満たされた水疱)や痂皮が現れることもあります。かゆみを伴うこともあります。通常、発疹は2~4週間で消失します。[ 13 ]
重度の多形紅斑の場合、スティーブンス・ジョンソン症候群が発生し、高熱、頭痛、関節痛、口腔粘膜および性器の潰瘍、目の充血、光に対する過敏症などの症状が現れます。
こちらもご覧ください –滲出性多形紅斑。原因、症状、診断、治療
感染性結節性紅斑
このタイプの皮膚の赤みは、腸内細菌であるYersinia pseudotuberculosisを原因菌とする偽結核などの人獣共通感染症の二次病巣形態の症状の一つであるという事実に加えて、感染性結節性紅斑はICD-10コードL52に分類されています。[ 14 ]
これは細菌感染(連鎖球菌または結核)およびウイルス感染(伝染性単核球症)に関連しており、典型的な症状には発熱、皮膚の痛みを伴う硬い結節と、すねの前部の皮膚の周囲の腫れた赤い斑点、関節痛などがあります。
結節は炎症を起こし、その後平らになって消え、皮膚に血腫や陥凹を残すことがあります。これは皮下組織の損傷によって残された跡のようなものです。[ 15 ]
赤みは3~6週間以内に自然に消えることがあります。
ローゼンベルク感染性紅斑
ローゼンベルグ斑状紅斑(ロシアの感染症専門医N.ローゼンベルグによって記述された)は、思春期および若年成人期に突然発症します。この病態は、発熱、悪寒、頭痛、関節痛を伴います。発疹は約4~5日後に、脚、腕、体幹に、それぞれ独立した赤い丸い斑点として現れます。
斑点は、直径が急速に(時には3~5倍に)拡大し、融合して大きな充血領域を形成するのが特徴です。皮膚科医はこれを紅斑野と呼びます。発疹の色は3日後に薄れ、さらに数日後には消失し、代わりに表皮の剥離が観察されることがあります。経験上、突然の斑点状紅斑の持続期間は1週間から2週間と様々です。
感染性中毒性紅斑
ICD-10によると、中毒性紅斑はL53に分類されます。臨床現場では、このような全身性紅斑は、 A群連鎖球菌感染症による毒素性ショック症候群で観察されます。詳細については、「連鎖球菌感染症の症状」をご覧ください。
さらに、ブドウ球菌感染症、特に黄色ブドウ球菌の毒素は、体幹や腕のびまん性紅斑、発熱、血圧低下、筋肉痛、意識喪失を伴う毒素性ショックの発症に関与している可能性があります。
生後2~5日目に、乳児のほぼ半数が新生児中毒性紅斑(新生児中毒性紅斑、ICD-10コードP83.1)を発症します。これは、皮膚に白色または黄色の結節(または液体を含んだ水疱)を伴う赤い斑点が現れ、1~2週間以内に消失します。正式にはリンパ球性紅斑とされていますが、多くの研究者は、新生児期の皮膚微生物叢の形成に反応して新生児の免疫系が活性化されることがその病因であると説明しています。
詳細については、「新生児の皮膚の紅斑:原因、結果、治療」をご覧ください。
小児伝染性紅斑 - 伝染性紅斑
第五病、またはシャマー伝染性紅斑とは何ですか?これは皮膚病変を特徴とするウイルス感染症です(ICD-10コードB08.3)。原因となるのはパルボウイルス感染症、エリスロウイルス(パルボウイルス)B19で、現在は単にエリスロパルボウイルス属のB19ウイルスと呼ばれており、空気中の飛沫によって感染します。[ 16 ]
5歳から15歳までの子供によく見られます(特に冬と春)。大人も罹患することがあります。潜伏期間は4日から2週間で、発疹が皮膚に現れる前から感染力があります。
19世紀末、オーストリアの医師A. ツァマーによってこの病気が記述されました。彼はこれを風疹の亜型とみなし、頬の赤みはツァマー紅斑と名付けられました。また、発疹を伴う小児感染症の中で最も一般的な6つの疾患のうち5番目であったため、「第5の疾患」とも呼ばれました。
詳細については、「伝染性紅斑:血中のパルボウイルスB19抗体」を参照してください。
初期症状はインフルエンザに似ており、頭痛、体の痛み、発熱、悪寒、喉の痛みなどが見られます。成人では発疹や紅斑は現れませんが(関節痛はありますが)、小児では2~3日後に頬に鮮やかな赤い発疹が現れ、手足や胴体に赤い網目状の発疹が現れることもあります。発疹は10日から数週間続くことがあります。
合併症とその結果
感染性多形紅斑の重症例の合併症としては、瘢痕形成、皮下組織の局所炎症、眼の損傷、内臓の炎症などがあります。[ 17 ]
こちらもお読みください –連鎖球菌性皮膚炎の症状と合併症
ライム病の紅斑は、局所的な皮膚萎縮の発症によって複雑化することがあります。
免疫力が低下している人や血液疾患のある人がパルボウイルス19に感染すると、骨髄損傷や重度の貧血を引き起こす可能性があります。また、妊娠20週未満で感染した妊婦では、胎児死亡のリスクがあります。[ 18 ]
診断 伝染性紅斑
感染症や皮膚に紅斑が現れる疾患の臨床診断には、服用している薬、最近の旅行歴、虫刺されなどの病歴を含む患者の詳細な聴取に加え、発疹自体の特徴(部位、形態学的特徴など)を含む皮膚の検査が必要です。紅斑も独立した病理学的単位として特定されており、同様の診断手法が用いられます(ただし、症例のほぼ半数では医師が原因を特定できない場合もあります)。
血液検査では、一般検査と生化学検査に加え、ワニ血清中の細菌抗原(IgA、IgG、IgM)の測定、黄色ブドウ球菌や抗連鎖球菌抗体の分析、ヘルペスの分析などが行われます。結節性紅斑の場合は患部皮膚の生検が必要です。[ 19 ]
器械診断は皮膚鏡検査を使用して行われます。
差動診断
主な問題は、感染性紅斑の鑑別診断です。一般的な皮膚疾患(皮膚炎、ピンク色の苔癬、紅斑角化症、真菌性皮膚病変)、アレルギー性疾患(薬剤中毒性皮膚炎を含む)、小児感染症、全身性エリテマトーデス、その他の様々な病因による発疹(発疹)の皮膚症状との鑑別診断が重要です。例えば、ワグナー病(皮膚筋炎)やグルカゴノーマ(膵腫瘍)における紅斑性皮膚病変との鑑別診断が挙げられます。[ 20 ]
連絡先
処理 伝染性紅斑
小児のパルボウイルス性紅斑やその他のウイルス性発疹など、特別な治療を必要としない症例もあります。発熱と頭痛を和らげるために非ステロイド性抗炎症薬(NSAIDs)を使用するだけで十分です。ただし、ヘルペスウイルスは例外です。詳細については、「単純性ヘルペスの治療」をご覧ください。
細菌性皮膚炎に最もよく使われる薬は何ですか?小児および成人の連鎖球菌性皮膚炎には、全身性抗生物質と様々な外用薬が用いられます。
- 連鎖球菌性皮膚炎の軟膏
- 湿疹用の軟膏
- 皮膚の発疹用の軟膏
- 赤くなった皮膚がかゆい場合は、抗ヒスタミン剤がかゆみを和らげるのに役立ちます。
こちらもお読みください:
連鎖球菌またはブドウ球菌感染に伴う全身性中毒性紅斑における毒性ショックの発症は生命を脅かすものであり、緊急医療処置が必要となります。
吸血性節足動物に噛まれた場合には応急処置が必要です。対処法に関する総合的な情報は、「人間のダニ刺され」という資料に記載されています。
防止
非特異的な予防策としては、良好な衛生習慣(感染リスクを軽減するために頻繁に手洗いをする)が挙げられます。また、感染者との接触を避けることも重要です。
予測
合併症がない場合、伝染性紅斑の予後は良好です。[ 21 ] 伝染性紅斑の症状は、免疫能が正常な患者では通常、自然に治ります。これらの症状は通常軽度で、無症状の場合もあります。免疫不全患者または血液疾患患者では、症状がより重症化する可能性があります。免疫不全患者では、慢性感染や慢性貧血が発生することがあります。急性感染および胎児への曝露は致命的となる可能性があります。胎児死亡のリスクは、20週未満の感染妊婦で最も高くなります。


