記事の医療専門家
新しい出版物
かゆみを伴わない発疹
最後に見直したもの: 04.07.2025
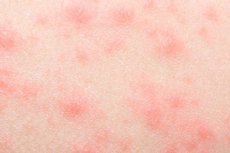
人間の皮膚は、体内で起こる様々な反応やプロセスを反映しています。そのため、様々な種類の発疹が定期的に現れることは、決して不思議なことではありません。これは単に美容上の問題だけではありません。かゆみを伴わない発疹は、感染症、中毒性疾患、その他の病状の発症を告げる「最初の兆候」となる可能性があります。したがって、この症状を放置することはできません。医師に相談し、診断を受け、原因を突き止め、除去する必要があります。
原因 かゆみのない発疹
かゆみを伴わない発疹(斑点、水疱、結節、吹き出物など)は、物理的、化学的、その他の要因の影響を受けて発生することがあります。直接的な原因としては、以下のようなものが挙げられます。
- 感染プロセス(微生物、ウイルス、まれに真菌)
- アレルギー反応(接触、薬物、食物など)
- 血管および血液疾患(血管炎、白血病など)
- 自己免疫疾患(特に全身性エリテマトーデス)
- 中毒、薬物療法の副作用。
かゆみを伴わない発疹の最も一般的な原因を見てみましょう。
- 麻疹は、麻疹ウイルスに感染した患者からの飛沫によって空気感染する感染症です。このウイルスは非常に感染力が強いため、ワクチン接種を受けていない人や過去に感染したことのない人でも、接触すると発症します。[ 1 ]
- 風疹は、先天性と後天性のウイルス感染症です。後天性風疹は空気感染し、軽度の症状を伴うことが多く、予後は良好です。先天性風疹は、胎盤を介して母親から胎児に感染し、重度の発達障害を引き起こします。風疹は、胎児の主要な臓器や器官が形成される時期である妊娠初期の女性にとって最も危険です。[ 2 ]
- 猩紅熱は、A群B溶血性連鎖球菌によって引き起こされる感染症です。この細菌は、猩紅熱に加えて、丹毒、溶血性連鎖球菌症、連鎖球菌性咽頭炎などの病態を引き起こします。感染経路は、空気感染と家庭内接触です。[ 3 ]
- 偽結核(エルシニア症)は、病原体であるYersinia tuberculosis(偽結核菌)によって引き起こされる細菌感染症です。症状は通常、中毒性アレルギー症状、猩紅熱様発疹、および消化器系の病理学的所見です。感染源はげっ歯類(マウス)です。ヒトへの感染は、感染した動物の排泄物に汚染された食品を摂取することで起こります。[ 4 ]
- 腸管エルシニア症は、エルシニア・エンテロコリチカ(Yersinia enterocolitica)によって引き起こされる急性感染症です。感染源としては、病人、げっ歯類、土壌などが考えられます。感染は、汚染された肉、魚、牛乳、野菜、果物の摂取、生水の飲用、病動物との接触によって起こります。この病気は消化器系、肝臓、関節に影響を及ぼし、全身中毒の症状を引き起こします。[ 5 ]
感染性以外の原因もあります。
- 物理的(寒さ、暑さ、紫外線、振動、圧縮)
- 接触(水、化粧品、家庭用化学薬品、ラテックス製品など)
- 食物(特定の食品に対する過敏症)
- 医薬品(抗生物質、局所麻酔薬などの使用)
- 吸入;
- 虫刺されによるもの
- 悪性プロセスによって引き起こされる;
- ホルモンの変化(特に妊娠中)によって引き起こされる
- 自己免疫性;
- 遺伝的病理によって引き起こされます。
かゆみを伴わない発疹は、生命を脅かす病状の兆候である可能性もあります。例:
- 髄膜炎菌血症- 髄膜炎菌感染症の全身性形態であり、出血性の発疹、重度の中毒、急速な進行を特徴とし、緊急の医療介入を必要とする。[ 6 ]
- 重度のアレルギー反応であるアナフィラキシーショックは、四肢、口腔咽頭、舌の急性腫脹、呼吸困難、意識低下を伴います。[ 7 ]
このような場合には、すぐに救急車を呼ぶ必要があります。
危険因子
かゆみを伴わないさまざまな種類の発疹が発生するリスクグループは次のとおりです。
- 発汗や皮脂分泌が増加しやすい人。
- 免疫力が弱っている人(例えば、化学療法やグルココルチコステロイドによる治療を受けている患者)
- 公共の場所(ジム、プールなど)を頻繁に訪れる人。
- 通気性が十分でない合成素材で作られた衣類や靴を好む人々。
- 個人衛生に関する推奨事項を無視し、他人のタオル、靴、ベッドリネン、下着を使用する。
- 最近感染症や炎症に罹患し、抗生物質療法を受けた患者。
- 風土病的に安全でない地域に住んでいること
- 高湿度および高温の環境での作業。
- 肥満、糖尿病、HIV感染者を患っている人々。
病因
皮膚は人体最大の器官です。代謝、体温調節、保護、そして受容体機能といった、人体にとって最も重要な機能を担っています。皮膚は以下の層で構成されています。
- 表皮、外側の層は 5 つの層から構成され、主にバリア保護の役割を果たします。
- 表皮とその下の器官の間に位置する結合組織の真皮層。真皮は皮下組織によってそこから分離されています。
- 脂肪封入体を含む疎な結合組織構造によって表される皮下組織。
角質層は保護機能を果たします。生きた組織は存在せず、死んだ細胞のみで構成されています。その厚さは一定ではありません。角質層を覆う水脂質マントル層は、角質層の保護機能を高めています。角質層は一定の酸性度を維持しており、通常は4.5~5.5です。かゆみを伴わない発疹(真菌症、ニキビ)など、多くの皮膚疾患では酸性度指数が変化します。
ハイドロリピッドマントルには独自の微生物叢があり、真菌や表皮ブドウ球菌などを含む複数の微生物の共生によって表されます。これらの微生物は皮膚上の酸性環境を一定に保ち、感染を予防します。しかし、特定の状況下ではバランスが崩れ、細菌叢が一方向に偏ることがあります。さらに、保護バリア機能が低下し、皮膚感染につながることもあります。これらすべてが、かゆみを伴わない発疹の出現に影響を与える可能性があります。
感染性病変では、病的な発疹の発生メカニズムは多少異なります。特に猩紅熱では、感染因子が外毒素を産生し、これが痒みを伴わない発疹という形で毒性症状の発現を引き起こします。麻疹では、血管内皮へのウイルスによる損傷、血管周囲の滲出液、そして細胞浸潤によって、血管周囲の炎症巣が形成されます。ちなみに、麻疹の発疹の構成要素には、常に病原体が存在します。
非感染性の場合、他の病因メカニズム、特にヒスタミンの影響、補体系の活性化、寄生虫とその産物の影響が考えられます。自己免疫病態も除外されません。
疫学
かゆみを伴わない発疹は、ニキビ、血管障害、色素沈着などの外的症状が出やすい、極度に乾燥した肌、あるいは逆に脂性肌の人によく見られます。発疹の出現は、一般的な疾患、毛穴の拡大、ニキビなどの症状に先行します。10代の若者や、内分泌疾患や消化器疾患を患っている患者は、このような症状によく遭遇します。
一見完璧な肌でも、かゆみを伴わない発疹が出ることがあります。これは、ホルモンバランスの変化、ストレス、環境の悪化、その他体に悪影響を与える要因と関連しています。特に、問題のある肌は発疹が出やすいのです。
かゆみを伴わない発疹はどの年齢でも起こり得ますが、最も多く見られるのは幼児期と思春期です。統計によると、この症状は特に乳児期に多く見られ、患者の性別を問わず、12歳から25歳までの年齢層で多く見られます。
感染症の発症頻度は幼児期に最も高く、かゆみを伴わない感染性発疹は小児科、特に就学前の児童に多く見られます。
症状
かゆみを伴わない発疹は、病変の種類によって異なります。
- 斑点は、直径1cm未満で触診では確認できない部分です。本質的には、周囲の組織と比較して色の変化が見られず、部分的にしか変化がない部分です。
- 丘疹は、直径が最大 1 cm の、触知できる発疹の突出した部分です。
- プラークとは、周囲の皮膚に比べて隆起したり陥没したりすることで触知できる発疹です。プラークは丸い場合もあれば、平らな場合もあります。
- 結節は、真皮または皮下脂肪層に広がる、硬くてかゆみのない丘疹または発疹です。
- 小水疱は透明な液体を含んだ嚢胞性の発疹です。小水疱は小さく(1cm未満)、透明です。1cmを超える場合は水疱と呼ばれます。
- 膿疱は、膿疱と同じ泡ですが、内容物が膿性です。膿疱は、細菌感染や炎症性疾患によって引き起こされることが多いです。
- じんましんは、局所的な腫れによって生じる、かゆみを伴う場合と伴わない場合がある隆起した発疹です。膨疹とも呼ばれます。
- 鱗屑は角質上皮の粒子が蓄積した部分であり、特に真菌症や乾癬の特徴です。
- 点状出血とは、指で押しても消えたり消えなかったりする小さな出血です。このような発疹は、髄膜炎菌血症、血小板性疾患、血管炎などに典型的に見られます。
- 毛細血管拡張症は、全身性または遺伝性の病状、あるいはフッ素化グルココルチコイドの長期投与によって発生する、血管が拡張した小さな領域です。
最初の兆候
病気の初期段階は、次のような特定の最初の兆候によって特徴付けられます。
- 麻疹では、中毒症状が顕著です。発熱、頭痛、関節痛、筋肉痛が見られます。その後、カタル症状(咳、鼻のかゆみ、鼻水、流涙、羞明)が加わります。発疹は3日目に現れます。最初は顔と首に現れ、その後、肩、胸、腹部、背中、四肢に広がります。顔面にかゆみのない発疹が「上から下へ」広がる傾向にあるのは、麻疹の特徴的な兆候です。発疹は色素斑に置き換わることもあり、数週間持続します。粘膜は小さな白っぽい斑点で覆われ、特に頬の内側で顕著です。[ 8 ]、[ 9 ]
- 風疹は急性発症で、発熱はわずかに上昇し、中等度のカタル症状が認められ、リンパ節が腫れて痛みを伴います。発疹もほぼすぐに現れます。最初は胸部にかゆみのない発疹が出現しますが、その後、腹部、四肢、顔、背中など、体の他の部位に広がります。発疹の大部分は胸部に限局し、その部分は鈍い淡いピンク色をしています。[ 10 ]
- 猩紅熱は、皮膚発疹、発熱、そして喉の激しい発赤と喉頭小窩からの膿の出現という三徴を特徴とする。発症は急性である。発疹はかゆみを伴わず、尖った形状で、発症後数時間以内に現れ、顔面から首、胸部、腹部、四肢へと急速に(数時間以内)全身に広がる。特徴的な症状として、手のひらで皮膚表面を軽く撫でると、まるで鳥肌が立ったかのように、顕著な乾燥感とざらつきが感じられる。顎下リンパ節が腫大し、舌は最初は白っぽく(舌苔が付着し)、その後鮮やかな深紅色になり、滑らかになる。[ 11 ]
- 偽結核では、まず発熱が急激に上昇し、腹痛と吐き気が出現し、さらに発熱が続きます。肝臓と脾臓の腫大、関節痛、下痢が起こることもあります。かゆみを伴わない発疹が全身に現れます。発疹は赤青みがかった細かい点状で(猩紅熱に類似)、皮膚の自然なひだのある部分でより顕著に現れ、融合する傾向があります。その他の特徴的な症状としては、淡い鼻唇三角、「手袋」症状(かゆみのない手の発疹)、「靴下」(足の発疹)、「頭巾」(首、顔、肩甲帯の発疹)などがあります。皮膚は乾燥して荒れています。咽頭は赤く炎症を起こしていますが、化膿性扁桃炎は見られません。[ 12 ]
- 腸管エルシニア症は急性発症で、患者は全身倦怠感、腹痛、吐き気、下痢を訴えます。かゆみを伴わない発疹は麻疹に類似しています。発疹は主に皮膚のしわ、体の側面、関節周辺に限局します。頭痛、喉の痛み、筋肉痛、関節痛、鼻づまりも懸念されることがあります。リンパ節や肝臓が腫大することもあります。[ 13 ]
- 非感染性疾患では、かゆみを伴わない様々な種類の発疹が脚に現れることがあります。最も多いのは、白っぽい、または淡いピンク色の水疱が皮膚表面から突出するものです。水疱は突然現れ、また突然(24時間以内に)消えることもあります。水疱は融合して、不規則な形状の大きな病変を形成する傾向があります。
医者に行く前に、以下の点に注意することが重要です。
- かゆみを伴わない発疹の種類は何ですか(色、大きさ)
- その局所性、豊富さ。
- 何らかのイベントまたは連絡先との関連性がある可能性があります。
- 付随する症状。
かゆみを伴わない発疹は異なる場合があり、患者自身では必ずしもその原因を特定できない場合があります。そのため、専門医の診察を受ける必要があります。
かゆみを伴わない赤い発疹も、COVID-19を含むウイルス性疾患に典型的に見られます。このような発疹は感染の重症度に関わらず、無症状の経過をたどる患者にも現れることがあります。新型コロナウイルス感染症による、かゆみを伴わない成人の発疹として、以下の種類が報告されています。
- 腕や脚に凍傷反応に似た非対称の斑点が現れ、触ると痛みを伴うことがあります。かゆみや発熱を伴わないこのような発疹は、主に軽症の患者に見られ、約12日で自然に治まります。この症状の出現頻度は約19%です。
- かゆみを伴わない、小さな水疱状の局所的な一過性の発疹が、体や四肢に現れます。この症状は他の病理学的徴候と同時に現れ、約10日間持続します。
- かゆみを伴わず、じんましんに似た、ピンク色または白っぽい色合いの腹部の発疹。手足や手のひらに現れることはあまりありません。
- 斑状丘疹は、扁平化または突出した水疱のように見えるもので、発生頻度は約47%です。この症状の持続期間は約7日間で、新型コロナウイルス感染症の重症化を背景に発症することが多いです。
- 青みがかった赤色の血管網の形をした、かゆみのない小さな発疹。重症COVID-19患者の5~6%に認められます。
医師は、発疹は感染やその他の原因の両方が考えられ、この症状には必ず鑑別診断が必要であると指摘しています。
子供の痒みを伴わない発疹
かゆみを伴わない小さな赤い発疹は、幼児、就学前、小学生の子供に最もよく見られる発疹です。膿を伴わない小さな斑点は、頭部、脇の下、肩甲帯、腹部、背中、会陰部に現れることがあります。このような発疹はアレルギー反応に典型的に見られますが、過熱や不適切な衛生状態によっても発生することがよくあります。衛生状態を怠ると、おむつかぶれやあせもの原因となります。乳児の場合、頭皮を通して体温調節を行うため、かゆみを伴わない発疹は頭部によく現れます。
かゆみを伴わない発疹は、猩紅熱、麻疹、白血病など、ウイルス性または微生物性疾患の特定の疾患でも発生します。水っぽい発疹は、ほとんどの場合、ヘルペスや膿疱性感染症、アレルギー反応、虫刺され、紫外線曝露の症状となります。
手足の部分に水ぶくれができる場合は、汗腺の詰まりである汗疱症、または真菌感染症の可能性があります。
化膿性の発疹は、微生物が原因の感染症、特に黄色ブドウ球菌によって引き起こされる病変でよく見られます。
かゆみのない発疹が子供の皮膚に現れた場合、親はどうすればよいでしょうか?まず、赤ちゃんの皮膚をよく観察し、発疹の種類、大きさ、その他の特徴を特定する必要があります。何が原因であったかを思い出し、分析することが重要です。次に、体温を測り、喉や扁桃腺を検査し、子供をクリニックに連れて行くか、必要に応じて医師を自宅に呼びましょう(例えば、赤ちゃんが伝染病に感染している疑いがある場合など)。子供に自己判断で治療薬を処方することは固く禁じられています。[ 14 ]
診断 かゆみのない発疹
かゆみのない発疹の治療は、その発生の本当の原因を特定した上で開始されます。誤った治療アプローチは、症状を悪化させる可能性があります。治療の種類は、発疹の発生を引き起こした要因によって完全に異なります。
診断に使用できるもの:
- 皮膚から削り取る;
- 水疱および膿疱の内容物のサンプルの採取。
- 血液、尿、便のサンプルの採取。
必要に応じて、アレルギー専門医、感染症専門医、小児科医、胃腸科医、内分泌科医などの専門医による追加の診察が処方されます。
感染症やアレルギー疾患が疑われる場合は、対応する検査が処方されます。
- 免疫グロブリンクラスM(麻疹、IgMウイルスに対する抗体)の検出。
- 風疹に対する免疫記憶マーカーの決定、風疹の一次感染の検出。
- 猩紅熱が疑われる場合、連鎖球菌抗原に対する体の感作マーカーの決定、扁桃腺からの生体物質の細菌培養および抗生物質グラム。
- 吸入アレルギー、混合アレルギー、薬物アレルギー、食物アレルギーのスクリーニング。
- PCRによる真菌感染の原因物質のDNAの決定。
- 真菌感染症の病原体に対するIgGクラス抗体の測定。
症状に応じて、脳脊髄液の分析を実施し、身体機能の生化学的値(肝機能検査、血液中の水分・電解質組成や窒素代謝の指標など)を評価することが必要になる場合があります。
機器診断は次のような研究で代表されます。
- レントゲン検査(呼吸器感染症などで、影響を受けた組織の体積を評価するのに役立ちます)
- 超音波検査(内臓の視覚化、病的な腫瘍の検出に役立ちます)
- コンピュータ断層撮影(影響を受けた内臓を層ごとに検査できます)。
差動診断
かゆみを伴わない発疹の特徴には、鑑別診断上の重要性があり、発疹の発生期間、動態、出現順序、部位、分布、持続期間に注意することが重要です。
主な診断上の区別は表に示されています。
麻疹 |
かゆみを伴わない斑状丘疹状の発疹で、段階的に融合する傾向があります。1日目は顔、首、胸の上部、肩甲帯に現れます。2日目には全身が発疹で覆われ、上肢に広がります。3日目または4日目には下肢に広がります。顔面の発疹の融合により、顔が腫れ、まぶたが厚くなり、顔貌が粗くなり、外観が著しく変化します。 |
猩紅熱 |
発症1日目または2日目に、かゆみのない小さな点状の発疹が現れます。発疹は首、胸の上部、背中の赤くなった部分に限局します。24時間以内に全身に広がります。発疹は皮膚のしわの領域(首、脇の下、鼠径部、膝窩など)に集簇して現れます。 |
風疹 |
発疹は発症後24~48時間以内に現れますが、かゆみはありません。すぐに顔、胸、腹部、背中、腕、脚に広がります。発疹は細かい斑点で、要素は均一な形状で、淡いピンク色をしており、数が多く見られます。斑点は皮膚表面より上には隆起せず、押すと色が薄くなります。四肢の伸展部、背中、臀部にも斑点が密集して見られます。発疹の背景は正常な皮膚です。かゆみのない発疹は色素沈着を残さず、2~4日以内に消失します。 |
偽結核 |
発疹は発症後1日目または2日目に、かゆみを伴わず、突然現れることが多く、猩紅熱のような小さな点として現れることが多いです。発疹の色は淡いピンクから鮮やかな青紫色まで様々です。皮膚の地色も様々です。発疹の出現部位は左右対称です。場合によっては、かゆみを伴うこともあります。発疹は24時間から144時間以内に消失します。 |
エンテロウイルス感染症 |
かゆみを伴わない発疹が、変化のない皮膚を背景に突然現れます。主な症状は、斑点、丘疹、小さな点、出血です。これらは24~48時間以内に跡形もなく消えます。 |
髄膜炎菌血症 |
発症後24時間以内に、かゆみを伴わない発疹が現れます。発疹は多様で、大きさも様々です。斑点、丘疹、出血、中心部が圧密した不規則な形状の「星型」などがその特徴です。発疹の性質は徐々に現れ、次第に強くなります。主な部位は臀部、脚です。皮膚の色調は変化しません。激しい発疹が部分的に消失するにつれて、壊死領域が形成されます。 |
腸チフス |
バラ疹は、直径約2~3mmのピンク色の斑点として現れ、押すと色が薄くなります。発症後8~10日目に現れ、周期的に現れる傾向があります。24~120時間後には跡形もなく消えます。 |
ヘルペス感染症 |
皮膚の限られた範囲に局所的な発疹が認められます。発疹が現れる前には痛み、灼熱感、発赤が見られ、その後に漿液性の内容物を含む小水疱が現れます。皮膚は浮腫状に赤くなります。発疹が開くと、滲出性のびらんが見られ、痂皮で覆われ、その後上皮化が起こります。好発部位:口唇縁、鼻、頬または額、臀部および大腿部、前腕、手。 |
治療 かゆみのない発疹
かゆみを伴わない発疹のある患者の治療法は、この症状の原因と症状が現れた理由に応じて異なります。
アレルギー性や感染性のものも含め、あらゆる皮膚疾患の発疹を効果的に治す薬は数多くあります。適切な薬の選択は、病理学的過程の病因と診断を事前に特定した上で、医師によってのみ行われます。
例えば、アレルギー性疾患の場合、治療はまずアレルゲンの作用を阻害することから始まり、その後、抗ヒスタミン薬などの薬剤を用いて病理学的徴候の薬物療法を行います。ロラタジン、デスロラタジン、ジアゾリン、スプラスチンなどの薬剤の服用が推奨されます。かゆみを伴わない複雑な発疹の場合は、ホルモン剤、特にプレドニゾロンまたはヒドロコルチゾンを含む軟膏を使用することがあります。
感染症の患者には、複合療法の一環として適切な薬剤が処方されます。抗生物質、吸着薬・解毒薬、抗ウイルス薬、免疫グロブリンなどが挙げられます。特に、ブドウ球菌性または連鎖球菌性細菌性皮膚炎の患者には、広範囲の抗菌スペクトルを持つ抗生物質が必ず処方されます。マクロライド系薬剤(アジスロマイシン)が推奨され、セフトリアキソンもよく処方されます。膿皮症の患者の多くは、かゆみのない発疹のある部位にフコルシンまたはブリリアントグリーンの溶液を定期的に投与することで症状の改善を実感しています。
ウイルス性疾患は、多くの場合、特別な治療を必要としません。医師は、免疫刺激薬やマルチビタミン剤を処方します。これらは体の免疫反応を高め、病気の臨床症状の迅速な緩和を促進します。
かゆみのない発疹が発汗障害によって引き起こされている場合は、個人衛生のルールを厳守し、天然素材のみで作られた衣服と靴を着用し、必要に応じてパウダーを使用することをお勧めします。乾燥効果のある亜鉛軟膏の使用は、良好な効果をもたらします。
真菌感染症の場合、適切な抗真菌療法が処方され、標的となる抗真菌作用を持つ薬剤が使用されます。病原体に応じて、フルコナゾール、ケトコナゾール、クロトリマゾール、テルビナフィン、イトラコナゾール、グリセオフルビンなどが選択される場合があります。
薬
かゆみを伴わない細菌性発疹の患者様の多くには、経験的に薬剤が選択されます。多くの場合、ジクロキサシリン250mgを経口投与、またはセファレキシン500mgを1日4回経口投与すれば十分です。レボフロキサシン500mgを1日1回、またはモキシフロキサシン400mgを1日1回経口投与しても、同等の効果が得られます。ペニシリン系薬剤にアレルギーがある場合は、クリンダマイシン300~450mgを1日3回経口投与、またはマクロライド系薬剤を処方することも可能です。
- クラリスロマイシン250~500mgを1日2回経口投与。
- 初日にアジスロマイシン500 mg、その後は1日1回250 mg。
真菌感染によるかゆみのない発疹の治療には、抗真菌剤が使用されます。抗真菌剤は、錠剤、軟膏、クリーム、局所塗布用の溶液などの形で処方されます。治療期間は医師が決定します。
一般的に、かゆみを伴わない発疹の原因に応じて、医師は以下の薬を処方することがあります。
ホルモン薬 |
|
トリダーム |
抗真菌剤クロトリマゾール、コルチコステロイドベタメタゾン、抗生物質ゲンタマイシンの混合薬です。コルチコステロイドの作用に敏感な細菌性または真菌性皮膚疾患に処方されます。妊娠中の女性には使用しないでください。1日2回、軽く擦り込むように皮膚に丁寧に塗布してください。副作用として、乾燥肌、局所的な皮膚の変化、内分泌系障害(長期使用による)が挙げられます。 |
フルシナール |
コルチコステロイドのフルオシノロンとアミノグリコシド系抗生物質のネオマイシンを配合した軟膏です。乾燥性皮膚疾患、特にアレルギー性で二次感染を伴う皮膚疾患に用いられます。1日2回、包帯をせずに皮膚に塗布します。最適な使用期間は2週間以内(顔面の場合は1週間以内)です。2歳以上の乳幼児には、顔面を除き、1日1回以内で使用してください。 |
エロコム |
合成グルココルチコイド薬であるモメタゾン。成人および2歳以上の小児の皮膚疾患およびアトピー性皮膚炎に処方されます。軟膏またはクリームは通常、1日1回塗布します。禁忌:尋常性ざ瘡、膿皮症、おむつ皮膚炎、寄生虫感染症および真菌感染症、結核、梅毒、ワクチン接種後の反応。 |
回復、治癒のための準備 |
|
ベパンテン |
あらゆる年齢の患者様(小児を含む)のかゆみを伴う発疹の除去に使用します。適応症:放射線療法、光線療法、紫外線療法、おむつ皮膚炎などによる発疹。本軟膏は医師の指示の下、1日1回または複数回使用できます。副作用としてアレルギーが挙げられます。 |
ロステリン |
乾燥肌や発疹を伴う様々な皮膚疾患や皮膚炎の治療を目的とした複合クリームです。生後3ヶ月からご使用いただけます。1日2~3回、患部に薄く塗布してください。ごく稀に、軽い灼熱感などの副作用が報告されています。 |
ストレス性発疹に対する鎮静剤 |
|
ペルセン |
ハーブ系鎮静剤。成人は食事摂取量にかかわらず、1回2~3錠を1日3回服用してください。副作用:全身倦怠感、めまい、過敏症反応。 |
ノボ・パッシット |
成人および12歳以上の小児の心身症性皮膚疾患に効果があります。通常、1回1錠を1日3回服用してください。推奨される治療期間は1ヶ月です。副作用として、眠気、アレルギー、筋力低下、呼吸困難などが挙げられます。 |
抗アレルギー剤 |
|
ロラタジン |
三環系抗ヒスタミン薬。かゆみのないアレルギー性発疹に処方されます。2歳から服用できます(用量はお子様の体重によって異なります)。副作用として、眠気、頭痛、食欲不振、倦怠感などが挙げられます。 |
デスロラタジン |
かゆみのないアレルギー性発疹に用いられる第2世代抗ヒスタミン薬です。成人および12歳以上の小児は、デスロラタジン5mgを1日1回服用します。通常、シロップ剤は生後6ヶ月から、個々の用量に応じて使用できます。副作用はまれですが、口渇、頭痛、倦怠感などがあります。 |
抗真菌軟膏 |
|
ケトコナゾール |
皮膚糸状菌症やカンジダ症によるかゆみを伴う発疹の除去に適しています。クリームは1日1~2回皮膚に塗布してください。小児への使用は研究されていません。 |
クロトリマゾール |
皮膚糸状菌、カビ、酵母、二形真菌などの真菌性病原体による発疹を除去します。1日2回局所に塗布してください。副作用としてアレルギーが考えられます。 |
抗ウイルス薬 |
|
アシクロビル |
抗ウイルス軟膏。単純ヘルペスウイルス1型および2型に有効です。成人および12歳以上の小児の治療に使用します。4時間ごとに4日間以上塗布してください。副作用として、塗布部位の乾燥や皮むけ、かゆみなどが挙げられます。 |
ビフェロン |
この軟膏には、免疫調節作用、抗ウイルス作用、抗増殖作用を有する組換えヒトα-2bインターフェロンが含まれています。用量、使用期間、使用頻度は個別に決定されます。副作用として、かゆみ、アレルギーが挙げられます。 |
ゾビラックス |
単純ヘルペスウイルスによる唇と顔のウイルス感染症の治療クリームです。1日5回程度、少なくとも4日間使用してください。12歳以上のお子様はご使用いただけます。 |
血液および心血管疾患の場合、血液凝固プロセス、造血、血管透過性、および心機能を調整する薬剤を処方することが可能です。このような場合、治療計画は厳密に個別化されます。
理学療法治療
理学療法は、乾癬、扁平苔癬、脂漏性皮膚炎、アトピー性皮膚炎、強皮症、神経性皮膚炎、真菌症、ヘルペス、ニキビなどの病状の治療に積極的に使用されています。一般的な効果と局所的な効果の両方に使用できます。
患者の精神的感情的状態を安定させるために、鎮静処置が処方されます。
- 電気睡眠(頭部に電極を当ててパルス電流を使用する)
- 中枢電気刺激TES(痛みを和らげ、血行動態を安定させ、組織の再生を改善する)
- - ハイドロセラピー(ハイドロマッサージバス、バブルマッサージ)。
副交感神経系の活動を修正するために、傍脊椎神経節が影響を受けます。この目的のために、アンプリパルス療法、UHF EP療法、誘導温熱療法、プレドニゾロンまたはヒドロコルチゾンによる超音波フォレシスが用いられます。
副腎のホルモン活動とコルチコステロイドの産生を刺激するために、UHF EP(超高周波電界)が副腎領域、または間接的に経頭蓋的に使用されます。超高周波電界の影響下で下垂体のホルモン産生機能が刺激され、副腎が刺激され、血中へのコルチコステロイドの放出が促進され、体内の自己免疫反応が軽減され、アレルギー反応が抑制されます。
局所療法は、炎症反応の進行を遅らせ、血行を改善し、炎症メディエーターを除去し、皮膚受容体の興奮を抑えるのに役立ちます。この点に関しては、以下の理学療法が関連しています。
- TNC療法(超音波療法)およびダーソンバル化
- 抗アレルギー剤を使用した電気泳動、亜鉛メッキ;
- 局所磁気療法;
- 炎症部位への紫外線照射
- レーザー治療。
治療法の選択は個々の症状によって異なります。ほとんどの患者には、全身および局所に影響を及ぼす複数の理学療法を組み合わせて処方されます。
理学療法の禁忌は次のとおりです。
- 応用分野における新たな形成。
- 代償不全状態;
- 患者の全般的な重篤な状態。
- 発熱期間;
- 結核の急性型。
- 精神病理学;
- 水疱性皮膚疾患;
- 皮膚ポルフィリン症;
- 全身性エリテマトーデス;
- 電流に対する過敏症;
- 妊娠期間。
夏季乾癬の患者には紫外線照射は処方されません。
ハーブ療法
伝統的な治療法は、かゆみを伴わずに発疹の症状を軽減する効果もあります。しかし、これらの治療法を使用する場合は必ず医師の診察を受けてください。医師の指示に従わずに自己治療を行うと、症状が悪化し、発疹が広がり、より複雑で長期的な治療が必要になる可能性があります。
- かゆみのない背中の発疹は、抗炎症作用と乾燥作用のある植物から作られたハーブティーで簡単に治ります。カレンデュラとカモミールは、入手しやすく効果が高いことから、特にこの症状によく使われます。ハーブティーを作るには、砕いた花を大さじ1杯取り、熱湯200mlを注ぎ、蓋をして冷めるまで冷まします。濾した液を1日3回、洗顔やローションとしてお使いください。
- かゆみを伴わない発疹が感染症によって引き起こされた場合、専門家は薬草の煎じ薬を内服することを推奨しています。推奨されている植物の一つにオレガノがあります。これはホーロー製のマグカップで熱湯を沸かし、30分間蒸らします。温かい煎じ薬は食事の20分前に大さじ1杯ずつ、1日に最大5回服用します。セージも同様の方法で調合され、優れた抗炎症作用があります。重要:妊娠中および授乳中の女性は、ハーブ製剤を服用しないでください。
- クサノオウやアロエの汁には乾燥作用があります。治癒剤として用いるには、これらの植物を潰し、得られた粥を絞り汁になるまで煮詰め、かゆみのない発疹のある部分に塗布します。
一般的に、ハーブには様々なレシピや使い方があります。どの薬局でも、ハーブティー、ハーブティー、チンキ剤など、幅広い種類のハーブティーを取り揃えています。しかし、自己治療は重大な害を及ぼす可能性があることを念頭に置く必要があります。そのため、どのような治療法を選択するにしても、必ず医師に相談してください。
外科的治療
外科的治療法は次のような病状に適用できます。
- 腫れ物、リンパ管炎、丹毒、類丹毒;
- 癰、膿瘍、蜂窩織炎、汗腺炎;
- 壊死性筋膜炎;
- 化膿性筋炎、筋鞘の感染性病変、クロストリジウム性および非クロストリジウム性筋壊死。
個々の患者に対する具体的な治療選択肢は、外科医による診察によって決定されます。診断を明確にするために、超音波検査、X線検査、皮膚鏡検査、組織生検、臨床検査などが処方されることがあります。
皮膚科的介入には、外科手術、ラジオ波、電気外科手術による様々な腫瘍の除去が含まれます。非接触型の組織切開技術により、手術部位の最適かつ迅速な治癒が保証されます。
皮膚科では、Surgitron 放射線手術装置がよく使用されます。この装置には、組織の損傷が最小限に抑えられ、殺菌効果があり、組織の回復が早まるなど、多くの利点があります。
合併症とその結果
かゆみを伴わない発疹の合併症による不快な結果の発生を回避するには、以下の推奨事項を覚えて遵守する必要があります。
- いかなる状況でも、発疹の原因となる部分を引っかいたり、絞り出したり、その他の方法(機械的、化学的など)で対処したりしないでください。
- 自己治療しないでください。
- 水疱や膿疱を破らないでください。
- 医師が後で見る画像を歪めないように、刺激の強い外用剤を使用しないでください。また、発疹の部分に着色溶液(ブリリアントグリーン、フコルシン)を塗布しないでください。
残念ながら、かゆみのない発疹は、特に他の臨床症状を伴っていない場合、必ずしもすぐに気付くとは限りません。また、この症状は必ずしも無害というわけではありません。根本的な原因によっては、発疹は危険な、あるいは深刻な病気の兆候の一つとなる可能性があります。
- 麻疹の合併症には肺炎、中耳炎、場合によっては脳炎などがあります。
- おたふく風邪の合併症には、腺器官の炎症やウイルス性髄膜炎の発症などがあります。
- 蕁麻疹はクインケ浮腫を合併することがあります。クインケ浮腫は気管支けいれん、息切れ、その他の急速に悪化する症状を伴う重篤な病気で、治療せずに放置すると死に至ることもあります。
- 髄膜炎菌血症の合併症には、感染性中毒性ショックと多臓器不全があります。重症例では、顕著なDIC症候群が必ず現れます。
一般的に、かゆみを伴わない発疹は、患者の生命に直接的な脅威を与えることはありません。しかし、原疾患に関連して、重症度が異なる合併症が発生する場合があります。
予防
かゆみを伴わない発疹の出現を防ぐには、この現象の考えられる原因を排除する必要があります。
アレルギーを起こしやすい人は、次のことに注意する必要があります。
- 潜在的なアレルゲンや未知の物質との接触を常に避けてください。
- 特定の食品の摂取に関しては医師の勧めに従ってください(必要に応じて、特別な食事療法に従ってください)。
- 処方された抗アレルギー薬を服用する。
以下の方法で、感染によるかゆみのない発疹を予防できます。
- すべての衛生規則を定期的に遵守する。
- 病気の人との接触を避ける;
- 感染症(流行)が悪化している時期には特に重要な、人が密集している場所に滞在することを避ける。
- 時間通りにワクチン接種を受ける。
- 他人の衛生用品、衣類などを使用しないこと。
- 定期的に湿式清掃を実施し、建物の換気を行う。
- しっかり食べて、食事に必要なビタミンやミネラル、そしてタンパク質、脂肪、炭水化物がバランスよく含まれていることを確認してください。
予防検査のため、また病気の最初の兆候が現れたときの治療のために、定期的に医師の診察を受けることが重要です。
予測
かゆみのない発疹の原因を特定し、その後の治療を続けるには、常に一定の時間がかかります。そのため、患者は忍耐強く、医師の指示を注意深く守る必要があります。さらに、治療過程は再発と寛解を繰り返す可能性があり、これは病状の起源と経過の特徴に関連します。しかし、ほとんどの場合、問題の原因は特定され、適切に除去されます。
皮膚領域の感染および炎症プロセスは、適切な抗菌療法を背景として比較的速やかに消退します。治療を行わない場合、皮下組織の壊死や感染巣の拡大を伴う菌血症が発生することがあります。増悪はしばしば起こります。
適切な時期に治療しないと、かゆみを伴わない発疹が悪化し、広範囲に広がる可能性があります。


