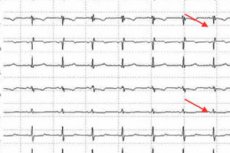
ST部分とT波の両方が変化(シフト)している場合、医師は心電図で再分極障害と記録します。健康な人では、ST部分は等電位であり、T波とP波の間の電位と同じになります。
ST 部分が等心線から変化する原因としては、心筋損傷、心室心筋脱分極の非同期性、特定の薬剤への曝露や電解質の不均衡への反応など、さまざまな要因が考えられます。
原因 心電図再分極異常
再分極とは、神経振動後の神経細胞バリアの初期静止電位の回復段階です。振動中、バリアの構造は分子レベルで一時的に変化し、イオンが通過できるようになります。イオンは拡散して戻り、元の電荷を回復させる必要があります。その後、神経は再びさらなる振動に備えた状態になります。
ECG における再分極異常の最も一般的な原因は次のとおりです。
- 冠状動脈疾患;
- 心室筋組織への過度の負担の増加。
- 誤った脱分極シーケンス。
- 水-電解質平衡の破壊;
- 特定の薬剤を服用したときに起こる反応。
小学生から思春期までの人は、特別な治療措置を講じなくてもポジティブなダイナミクスと相関する、かなり重度の再分極障害を抱えていることがよくあります。
代謝性(機能的)な原因による再分極障害の患者は、予後良好となる可能性があります。このような障害を持つ患者は、入院下で徹底的な検査を受け、さらに専門医による複合的な治療介入を受けることが重要です。コルチコステロイド薬、パナンギン、アナプリリン、ビタミン、コカルボキシラーゼなどを処方することが可能です。調剤薬局による管理は必須です。
病因
心電図における再分極障害の形成メカニズムは、これまで十分に研究されていません。おそらく、心筋細胞の再分極段階におけるイオン流の変化、特にカリウムイオンとナトリウムイオンの不均衡に関連する変化によって障害が発生すると考えられます。この不均衡は心筋伝導の質と興奮性に悪影響を及ぼし、それが心電図に現れます。
科学者たちは数々の実験を通して、再分極障害を引き起こす要因は多岐にわたることを発見しました。それらはいくつかのカテゴリーに分類できます。
- 心血管機構全体の一貫性を間接的に調整する神経内分泌装置の機能不全または不適切な機能に起因する病理学的プロセス。
- 心臓病(冠動脈疾患、肥大性変化、水電解質バランスの障害)
- 薬物の影響、心臓の状態と働きに悪影響を及ぼす特定の薬物の使用。
心電図における非特異的再分極異常の可能性、特に思春期の患者で診断される異常を考慮することが重要です。思春期におけるこの問題の正確な原因は、現在まで解明されていません。臨床医によると、この問題は比較的頻繁に検出されますが、多くの場合、思春期の患者では医学的介入なしに消失するケースが多いと指摘しています。
心筋の電気的不安定性は、危険なリズム障害の発生に対する心筋の脆弱性を反映し、重要な予後因子であると考えられています。
QT間隔延長を引き起こす可能性のある薬剤
- 抗不整脈薬(キニジン、リドカイン、フレカイニド、アミオダロン、ベプリジル)。
- 心臓薬(アドレナリン、ビンポセチン)。
- 抗アレルギー薬(テルフェナジン、エバスチン)。
- 抗菌薬(エリスロマイシン、アジスロマイシン、エピルビシン、クラリスロマイシン、オレアンドマイシンリン酸エステル)。
フォーム
心電図上の心筋再分極障害は、人口の約6~12%に診断されます。意識障害、発作様頻脈、家族歴(心臓突然死の家族歴)などの危険な徴候がない場合、早期の再分極は良好な経過をたどる可能性があります。
心電図の変化に応じて、早期再分極症候群はいくつかのタイプに分けられます。
- 経過が良好な症候群。
- 中〜中程度のリスク。
- 中程度のリスク。
- 危険な経過をたどる症候群。
性別、民族、併存する心血管疾患は予後を左右する要因となります。例えば、高齢男性患者の予後は不良です。
一方、ST セグメントの上昇が QRS 群からの ST セグメント分離点の上方移動と組み合わされている場合、成人の ECG の再分極障害は正常の変異体になる可能性があります。
思春期にはこの問題が非常によく見られ、過度に激しいスポーツ活動と心筋の器質的病変である僧帽弁逸脱症の両方に関連している可能性があります。
女性における心電図における再分極の異常は、ホルモン活性の特異性と関連している可能性があります。そのため、女性ホルモンであるエストロゲンとプロゲステロンは、これらのプロセスを変化させる可能性があります。月経周期の第一期には、イブチリド投与中に補正Q-Tcの延長が認められます。おそらく、更年期における好ましい効果は、プロゲスチンの代替によってもたらされると考えられます。
妊娠中の心電図における再分極障害は、通常の状態とは異なる場合があり、心血管系が新たな状態に対して示す一種の反応です。しかしながら、問題が検出されたすべての女性は、心血管疾患を除外するために包括的な検査を受ける必要があります。
小児の心電図における再分極の異常は、必ずしも健康や生命に危険をもたらすわけではありません。一時的な症状である可能性があり、急性呼吸器ウイルス感染症、貧血(ヘモグロビン値の低下)、栄養失調などが原因となることもあります。このような状況では、小児心臓専門医による定期的な診察を受け、動態モニタリングを行うことがよくあります。
心電図における下壁再分極障害は、ST部分とT歯の変位を示します。健康な人の心電図では、T歯とP歯の間の電位と同じ電位を持つ等電位ST部分が認められます。
特発性心室頻拍の患者では、心電図上で側壁再分極障害がしばしば検出されます。QT間隔短縮には2つの種類が知られています。
- 一定(心拍数には影響しません)
- 一時的(心拍数の低下により判断)。
- この問題は通常、遺伝性疾患、体温の上昇、血液中のカリウムおよびカルシウム濃度の上昇に関連しています。
- アシドーシスの増加、神経系の緊張の変化。
心電図上の前壁再分極異常自体は、病気というよりも先天的な解剖学的特徴であることがほとんどです。肥満、喫煙、高コレステロールなどの他の危険因子がない場合、通常、合併症はありません。このような状況でより重大なリスクは誤診です。心電図上の軽度の心室再分極異常が、より深刻な病態、特に心筋炎や虚血性心疾患と誤診されることがあります。誤診された場合、患者には実際には必要のない治療が処方され、一般的に回復不能な損傷を引き起こす可能性があります。このような事態を防ぐには、複数の技術と複数の専門家による同時進行による徹底的な診断を行う必要があります。
心電図上のびまん性再分極障害は次のような意味を持つことがあります。
- いくつかのケースでは標準の変形です。
- 心筋における炎症プロセス。
- 心筋における不適切な代謝プロセス - たとえば、ホルモンバランスの変化に関連するもの。
- 心臓硬化症の発症;
- 水・電解質代謝障害(特に心筋における)。
びまん性変化の強度は様々であり、非常に小さなものも含まれることを認識することが重要です。例えば、これは心筋の加齢に伴う変化によるものであることが多いです。
びまん性再分極障害は、単独の診断名や病理ではありません。より徹底的な検査の必要性を示す診断マーカーの一つにすぎません。
診断 心電図再分極異常
診断は心電図検査の結果に基づいて行われます。専門医は、特にST上昇とJ波といった典型的な変化に注目します。
診断と鑑別検査を明確にするために、心エコー検査、ストレス テスト、ホルター モニタリング、電気生理学的診断などの追加技術がよく使用されます。
心エコー検査(ECHO-CG、心臓超音波検査)による機器診断は、超音波振動を用いて心臓の構造を可視化し、その機能を研究する検査です。ECHO-CG検査では、心臓の大きさ、形状、機能を評価し、弁系、心膜、心筋の状態を評価し、奇形やその他の病変を検出することができます。心エコー検査により、再分極障害の治療経過をモニタリングすることが可能です。この検査法は安全かつ簡便であり、特別な準備は不要です。
さらに、再分極障害の患者には臨床検査が処方されます。
- 血液および尿の一般的な臨床検査。
- 血液生化学検査(血糖値、総コレステロールおよびその分画、ソマトトロピン、カテコラミン、ALT、AST)
- 血液の分子遺伝学的検査
- 心臓生検標本の細胞分析(心臓組織の形態構造を評価するため)。
何を調べる必要がありますか?
差動診断
胸痛を訴える患者と心電図再分極異常が同時に認められる患者は、必ず鑑別診断が必要です。例えば、心電図上の早期心室再分極異常は、ST上昇が大きく、QT間隔が長く、V4のR振幅が小さい前壁心筋梗塞と区別する必要があります。
- 早期再分極と梗塞を明確に区別するために、3 つの心電図パラメータに基づく特別な指標が使用されます。
- STe - V3誘導におけるJ波発生から60ms後のST上昇(mm)
- QT - 心拍数に合わせて補正された QT 間隔 (ms)
- RV4 は、V4誘導における R 波形の振幅です(mm)。
指定されたパラメータは式で使用されます。
インデックス定義 = (1.196 * Ste) + (0.059 * QTc) + (0.326 * RV4 )
ほとんどの場合、スコアが 23.4 を超えると、前心室間枝の閉塞による ST 部分上昇を伴う急性冠症候群を示します。
処理 心電図再分極異常
治療戦略は、心電図再分極障害の根本原因によって異なります。医師が原因を特定できた場合、治療の主な方向性は原因への対処であり、その後、二次診断が行われます。再分極障害の原因が特定されていない場合は、以下の薬剤群を用いて治療を行います。
- マルチビタミン(心臓機能を完全に維持し、体内の重要な成分を確実に摂取するために使用します)
- コルチコステロイドホルモン(まず第一に、心血管系に有益な効果をもたらすコルチゾンを摂取することが重要です)。
- コカルボキシラーゼ g/x (炭水化物代謝を最適化し、中枢神経系と末梢神経系の栄養プロセスを改善します)
- パナンギン、アナプリリン(β遮断薬のグループ、極端な場合にのみ処方されます)。
活動性心電図再分極障害の標準的な治療法は、βアドレナリン受容体遮断薬を過剰量(小児では1日あたり体重1キログラムあたり最大2mg)で使用することです。このような薬剤の有益な効果は、心血管装置への交感神経の影響を遮断し、心室の筋壁の再分極の分散を減らすことに関連しており、これにより、その後の不整脈発作を予防できます。
βアドレナリン受容体遮断薬は、マグネシウム(硫酸マグネシウム)、カリウム、ナトリウムチャネル遮断薬(フレカイニド、メキシレチン)と併用すると効果的です。
再分極障害を背景にした患者に不安や恐怖症が認められる場合、治療には精神安定剤(ジアゼパムなど)の短期投与が追加されます。
鎮静剤は1日3回処方されますが、頻度を少なくして1日1回(午後)服用することもできます。興奮状態や精神的ストレスを感じている時期には、このような薬を不定期に服用することをお勧めします。
鎮静作用のある植物療法を定期的に受けると、神経弛緩薬や精神安定剤の処方を避けることができる場合が多くあります。
中枢神経系および中枢神経系の交感神経部分を刺激する能力のある植物アダプトゲンは、無気力、倦怠感、無関心、持続的な眠気、パフォーマンスの低下を訴える患者に適しています。
再分極障害の一部の症例では、向知性薬(中枢神経系を活性化する薬剤)の使用が適応となります。そのような薬剤には、ピラセタム(1日2.4~3.2g、副作用としてめまい、運動失調の可能性あり)、アミノロン、ピカミロンなどがあります。
興奮性亢進の場合は、鎮静効果のある向知性薬(フェニブト、パントガム、グリシン(1日3~6錠を3回服用)など)を処方します。
心筋ジストロフィーの予防、心脳連絡の安定化には、エネルギー向性および抗酸化作用を有する膜安定化剤が用いられる。このような薬剤には以下のようなものがある。
エネルギーを生成する必須細胞成分であるコエンザイムQ10(ユビキノン)は、ATP合成プロセスにおいて非常に重要です。体内のエネルギープロセスを改善するために、この薬剤は1日1回30mgを標準的に服用します。
心電図上の再分極障害の治療には、適切な仕事と休息の計画、日常生活の遵守、定期的な運動、マッサージ、アロマセラピー、心理療法、栄養療法、鍼治療(適応がある場合)も含まれます。適切な日常生活、十分な睡眠時間、体重管理、バランスの取れた質の高い栄養、そして悪い習慣の回避は、生体リズムの安定化、心血管系、副交感神経系、交感神経副腎系の改善に極めて重要な役割を果たします。
治療的理学療法は特別な役割を果たします。再分極障害における理学療法の基本は、全体的なパフォーマンス、心肺機能を最適化し、心血管系と呼吸器系を様々な身体的および精神的ストレスに適応させ、生体の持久力を高めるトレーニングです。あらゆる治療的運動は、患者の全般的な健康状態、体力、病状の臨床像などに基づき、専門医によって処方・調整されるべきです。
虚血性心疾患と診断された場合、患者には適度な運動、中程度の歩行、適度な階段の昇降が推奨されます。負荷モーメントが正しく計算されていれば、息切れ、脱力感、胸痛、血圧変動、不整脈などの症状は起こりません。
治療的運動には、様々な呼吸法、リラクゼーション、バランス、コーディネーションの運動が含まれます。矯正運動や持久力トレーニングは必須です。適切な負荷は心筋の代謝プロセスを改善し、酸素需要を減らし、合併症(血栓症を含む)の発生を予防します。
心電図上の再分極障害のほとんどすべての症例において、医師は温泉療法を推奨します。禁忌となるのは以下のような場合です。
- 非代償性循環不全;
- 重度の動脈硬化症;
- 脳循環不全の可能性のある重度の高血圧。
- 頻繁な狭心症発作。
衰弱した患者には、心臓病療養所での安静が推奨され、穏やかな処置プログラムが実施されます。水療法は擦過のみ、気候療法は空気療法に限定されます。
理学療法治療
心電図再分極障害の複合的な治療において重要な部分は、非薬物療法です。これには、心理療法、自己訓練、ストレス耐性の向上、そして神経系全体の状態の正常化が含まれます。
次のような理学療法コースが推奨されます。
- マグネシウム電気泳動;
- 脊柱の上部頸部領域における臭素電気泳動;
- ハイドロセラピー、治療用浴槽、泥治療。
- 手技療法(背中マッサージ、胸部マッサージ)。
再分極障害における心筋への血液供給を最適化するために、以下を使用できます。
- C5 - D6領域の傍脊椎増幅療法;
- 心臓部位の反射部位におけるダーソンバル化;
- 胸椎領域または心臓領域への磁気療法により、血小板凝集の増加を抑え、微小循環を改善し、心筋への酸素供給を最適化します。
- ハイドロバルネオセラピー、レインシャワー、循環シャワー、硫化水素、パールバス、ヨウ素浴。
- 一般的な航空イオン化。
- 治療的運動(ウォーキング、歩行、治療的体操)
- 酸素療法。
不安定狭心症や特発性狭心症、重度の循環不全、慢性心動脈瘤、心筋梗塞の急性期、激しい不整脈、急性の栄養内分泌機能障害のある患者には、理学療法は処方されません。
ハーブ療法
心電図上、再分極障害の中等度の症状が現れる場合、特別な治療を必要としないことがよくあります。医師は、鎮静作用のあるハーブ、特にバレリアンの根やマザーワートを用いた植物療法を勧める場合があります。以下の薬用植物は効果的です。
- セージ;
- レダム;
- マザーワート;
- セントジョーンズワート;
- サンザシ;
- バレリアン。
このようなコレクションは心臓機能を改善するだけでなく、軽度の脱水効果ももたらします。
心臓を安定させるためには、存在する疾患の詳細に応じて、さまざまなハーブの混合物が推奨されます。
- 頻脈の患者は、バレリアンの根、マザーワート、ホップの球果、アニスシード、キャラウェイシード、フェンネルをベースにした煎じ薬を飲む必要があります。
- 徐脈の患者には、ノコギリソウ、ウコギリソウ、エゾウコギの煎じ薬や浸出液が適応となります。
- 不整脈には、サンザシやローズヒップ、ラズベリーやイチゴの葉、ティーローズの花の煎じ液を飲むと効果的です。
再分極障害の場合、医師の助言なしに植物療法を単独で行うべきではありません。薬用植物にも禁忌があります。
- 心筋梗塞;
- 急性脳循環障害;
- 急性狭心症発作;
- 発作性頻脈。
いかなる植物製剤を使用する前にも、必ず心臓専門医に相談してください。
外科的治療
薬物療法が効果を示さない場合は、電気ペースメーカーの植え込みが行われます。最小有効刺激レートは毎分70回です。β遮断薬を併用しながら除細動器を植え込むことも可能です。発作間欠期に重度の徐脈がみられる患者には、ペースメーカーの植え込みが適応となります。
β遮断薬が不耐症または無効、ペースメーカーが効果を発揮しない、または除細動器の設置が禁忌である患者は、左頸胸交感神経節切除術を受けます。これにより、心臓の神経支配における交感神経不均衡を均衡化することができます。交感神経切除術は、T1-T4レベルおよび星状神経節(またはその下3分の1)で行われます。この方法は有効ですが、遠隔期の心電図において再分極障害が再発する可能性があるという情報があります。
長期的な実践により、健康的なライフスタイル、適切な身体的・ストレス負荷、そしてスパや理学療法といった追加的な方法は、再分極変化のある患者における合併症の発症を著しく予防できることが示されています。慢性心疾患の多くは、再発段階を過ぎ、全身状態の安定を背景に診断された場合、リハビリテーションと予防的治療が推奨されます。追加治療の必要性は、医師が個別に判断します。
予測
一般的に、心電図上の再分極障害はほとんどの場合予後良好です。


