脳、心臓、多くの重要臓器、そして下肢の中大動脈は、動脈硬化性病変の影響を受けやすい。腎動脈をはじめとする内臓動脈の動脈硬化は、血管壁の肥厚と内腔の狭小化を伴い、ICD-10では、この疾患のコード(循環器系疾患の分類)はI70.1である。[ 1 ]
疫学
臨床統計によると、腎血管病変のうち、腎動脈アテローム性動脈硬化症は全症例の90%を占めています。患者の大多数は60歳以上です。
家族性高コレステロール血症の有病率は250~300人に1人と推定されています。
アテローム性動脈硬化症に伴う腎動脈狭窄(血管内腔の60%以上の狭窄)は患者の15%で検出される。[ 2 ]
原因 腎動脈アテローム性動脈硬化症
腎動脈アテローム性動脈硬化症は、高脂血症(脂質異常症または高リポタンパク質血症)を主な原因とする腎血管疾患であり、脂質代謝およびその輸送機構の異常が原因となります。このため、血中のコレステロール(コレステロール)値が上昇し、高コレステロール血症が発症します。[ 3 ]
通常は腎動脈の近位3分の1またはその開口部が侵されますが、病変は腎周囲大動脈にも影響を及ぼす可能性があります。進行した症例では、腎内小葉間動脈に分節性およびびまん性の動脈硬化が観察されることがあります。
アテローム性動脈硬化症による腎動脈狭窄患者の 30 ~ 50% に、症状のある冠動脈、脳動脈、または末梢動脈の病変があるという事実も考慮する必要があります。
こちらもご覧ください -アテローム性動脈硬化症 - 原因と危険因子
危険因子
腎動脈壁のアテローム性動脈硬化病変の危険因子には、コレステロール、低密度リポタンパク質 (LDL) およびトリグリセリドの血中濃度の過剰、高血圧 (動脈性高血圧症)、喫煙、糖尿病のコントロール不良、メタボリックシンドロームおよび肥満、身体活動および飽和脂肪の摂取不足、ならびに 55 ~ 60 歳を超える年齢が含まれます。
家族性高コレステロール血症では、LDLR 遺伝子 (低密度リポタンパク質受容体アダプタータンパク質 1 をコード化)、APOB 遺伝子 (主要 LDL タンパク質であるアポリポタンパク質 B をコード化)、PCSK9 遺伝子 (コレステロール恒常性に関与するプロタンパク質転換酵素ファミリーの酵素をコード化) の変異により、腎動脈アテローム性動脈硬化症のリスクが増大します。
危険因子には高ホモシステイン血症(タンパク質の分解中に生成されるアミノ酸ホモシステインが体内に蓄積する状態)があり、特に甲状腺ホルモン値の低下や葉酸やシアノコバラミン(ビタミンB12)の欠乏の場合にその傾向が強まる。[ 4 ]
病因
アテローム性動脈硬化症における局所的な動脈壁肥厚の病態は、動脈の内層(内膜)にアテローム性プラーク(コレステロール沈着物)が形成されることで説明されます。内膜は内皮細胞で覆われており、循環全体の緊張、止血、炎症反応を調節しています。詳細については、「動脈」をご覧ください。
プラークの形成は徐々に進行します。動脈内皮は、様々な機械的および分子的刺激に反応し、フリーラジカルの形成や炎症誘発因子の活性化を引き起こし、血管内皮細胞の損傷や機能不全を引き起こします。
まず、フリーラジカルによって酸化された LDL コレステロール粒子が血管の内壁に沈着し、白血球と単球細胞(マクロファージ)の蓄積を引き起こします。
さらに、脂肪沈着部位に引き寄せられる細胞間接着分子の作用により、脂肪沈着部位に存在するマクロファージの一種である泡状細胞が形成され、エンドサイトーシスによって低密度リポタンパク質を吸収します(遊離コレステロールはマクロファージの小胞体に移動し、エステル化されて蓄積されます)。同時に、血管内膜にアテローム性プラークの脂肪封入体を形成する泡状細胞は、炎症性サイトカイン、ケモカイン、活性酸素種を分泌します。
沈着物が増えると硬化し、動脈の内腔に突出して血流を減少させる可能性があります。[ 5 ]
症状 腎動脈アテローム性動脈硬化症
腎動脈アテローム性動脈硬化症の厄介な点は、その初期段階が潜在的、つまり無症状であることです。
そして、数年後には、持続性動脈性高血圧症(腎血管性高血圧、血管性高血圧、または腎性高血圧)として症状が現れ始めます。つまり、患者は高血圧の症状(降圧薬を服用しても治まらない)を経験します。
次に、腎動脈が狭くなるため、腎機能が低下し、尿中のタンパク質が増加してタンパク尿となり、体液の貯留により足首や足が腫れます。
合併症とその結果
腎動脈の動脈硬化性病変の主な合併症と結果は次のとおりです。
- 生命を脅かす持続的な血圧上昇。
- 動脈硬化性腎動脈狭窄; [ 7 ]
- 腎血流の減少および臓器への血液供給不足に関連する虚血性腎症および機能的腎不全。
- 重度の動脈硬化症患者におけるアテローム塞栓性腎疾患の発症 - 血流に入った腎動脈の破壊されたアテローム性動脈硬化性プラークの粒子による細動脈の閉塞。
- 全身性動脈硬化症の進行と心臓不安定症候群の発症、そして心血管疾患への移行。あるデータによると、腎動脈の動脈硬化性狭窄を有する患者の12~39%が冠動脈疾患と診断されています(5年以内に約50%が進行します)。
さらに、動脈硬化性プラークが破壊されると血栓が形成され、血流が遮断されて突然の壊滅的な血栓症を引き起こす可能性があり、血栓が剥がれると突然死につながる可能性があります。[ 8 ]
診断 腎動脈アテローム性動脈硬化症
診断は、家族歴や身体検査を含む患者の病歴の確認から始まります。
LDL、HDL、LDL-CS、総コレステロール、トリグリセリド、タンパク質、C反応性タンパク質、クレアチニン、尿素窒素、ホモシステイン、レニン、アルドステロンなどの血液検査。腎機能を評価する血液検査と尿検査も必要です。
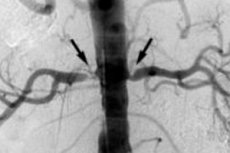
機器診断には、腎臓超音波、超音波ドップラー腎臓血管検査、コンピュータ断層血管造影(CTA)、磁気共鳴血管造影(MRA)などがある。[ 9 ]
腎動脈血栓症、血管壁の線維筋性異形成(過形成)、糖尿病性腎症との鑑別診断が行われます。
こちらもご覧ください -腎動脈狭窄症 - 診断
連絡先
処理 腎動脈アテローム性動脈硬化症
高コレステロール血症の治療は薬物療法であり、主な薬剤は様々な薬理学的グループのコレステロールを低下させる脂質低下薬である。[ 10 ]
割り当てられる可能性があるもの:
- スタチン系薬剤(HMG-CoA還元酵素の阻害剤で、コレステロール代謝を促進する):シンバスタチン(シムバカード、ババジン)、フルバスタチン、ロバスタチン(メバコール)、ロスバスタチンなど。ただし、これらの薬剤は、コントロール不良の糖尿病および甲状腺機能低下症には禁忌です。
- 腸内で胆汁酸を結合する薬剤:コレスチラミン(コレスチド、コレスチラミン、コレスチポールなど)。これらの薬剤を使用すると、胸やけ、吐き気、嘔吐、便秘、下痢などの副作用が起こる場合があります。血液凝固障害、胃食道逆流症、消化性潰瘍、自己免疫性肝硬変、胆石がある場合は処方されません。
- 肝臓におけるコレステロール合成阻害薬:フェノフィブラート(リパンチル)、クロフィブラート(アトロミッドC)、ベザフィブラート、アトルバスタチン(アトリス、チューリップ)、ゲムフィブロジル(ロピド)。フィブロイン酸製剤は、腹痛、筋肉痛、不整脈、胆石症を引き起こす可能性があることに留意してください。
- 選択的コレステロール吸収阻害剤エゼチミブ(エゼトロール、リポボン)
- ナイアシン -ビタミンPP(ニコチン酸)。
詳細は記事をご覧ください:
さらに、高血圧と糖尿病の治療も必要です。これらの合併症は腎動脈アテローム性動脈硬化症の進行を加速させるからです。適切な食事を摂るようにしてください。詳細は以下をご覧ください。
腎動脈狭窄の場合は、バルーン血管形成術と経皮ステント留置術による外科的治療で腎動脈の内腔を修復する。[ 11 ]
防止
腎動脈アテローム性動脈硬化症の予防は、血中コレステロールとLDL値の上昇を防ぐことです。そのためには、以下のことが必要です。
- 喫煙をやめる。
- 食事からトランス脂肪を排除し、果物、野菜、健康的な脂肪(ナッツや魚介類に含まれる)を摂取します。
- 血糖値をコントロールするため;
- 余分な体重をなくして、もっと動きましょう。
予測
腎動脈のアテローム性動脈硬化症は進行性の疾患であり、これらの血管の狭窄は、症例の 80% でアテローム性動脈硬化病変に関連し、腎機能の低下という点で予後に悪影響を及ぼし、多くの場合末期に達します。


