数多くの神経疾患の中でも、ブラウン・セカール症候群は特に際立っており、片麻痺症候群またはブラウン・セカール片麻痺(ギリシャ語の「hemi(半分)」に由来)とも呼ばれます。これは、脊髄、特に頸椎の片側損傷の結果として発症します。[ 1 ]
この病気は麻痺症候群に分類されており、ICD-10 ではコードは G83.81 です。
原因 ブラウン・セッカー症候群
脊髄の半分が損傷する症候群にはさまざまな原因がありますが、最も頻繁に起こるのは以下の症状です。
- 鈍的または穿通性の脊髄損傷、首または背中の椎骨の骨折。
- 脊髄の長期圧迫;
- 椎間板ヘルニア、ならびに頸椎(C1-C8)の脊椎症。
- 同じ断面における椎間板の突出; [4 ]
- 血管腫および髄内腫瘍を含む脊髄腫瘍。
- 脊椎のくも膜嚢胞またはガングリオン嚢胞;
- 硬膜内脊椎ヘルニア;
- 胸椎レベル(Th1-Th12)の脊髄硬膜外血腫。
- 多発性硬化症患者を含む、頸椎の神経根の脱髄。
脊髄の一部に損傷をもたらす疾患には、脊椎結核などがあります。また、椎骨動脈解離による症候群(脊髄血管の血流が虚血性障害によって減少する症候群)の発症、すなわち脊髄梗塞は極めてまれな症例と考えられています。[ 5 ]、[ 6 ]、[ 7 ]、[ 8 ]
危険因子
片麻痺症候群の主な原因に基づくと、その発症の危険因子は次のとおりです。
- 首や背中の銃創や刃物による傷、高所からの落下、自動車事故による負傷。
- 変性性の脊椎構造の病理学的変化、ならびに脊椎の側方湾曲(後弯症)
- 脊髄腫瘍(原発性または転移性)
- 脊椎の炎症プロセス;
- 血管の損傷によって引き起こされる脊髄の出血。
- 結核、神経梅毒(脊髄癆)、髄膜炎、帯状疱疹などを伴う細菌またはウイルスの感染。
- 手技療法および放射線療法、抗凝固剤の長期使用。
病因
脊髄片麻痺の病因は、脊髄の片側が損傷し、側方神経束(皮質脊髄路(錐体路)、脊髄視床下部(錐体外路)、および脊柱内側毛様体路)の神経線維が破壊されることで神経筋伝達が阻害されることによって引き起こされます。
運動ニューロンと感覚ニューロン、そしてそれらの突起である軸索からなる伝導神経の線維は、まっすぐに伸びるのではなく、反対側への移行を伴いながら繰り返し交差します。つまり、ブラウン・セカール症候群の発症を引き起こす脊髄の片側損傷は、神経線維の変化と同じ側(同側)だけでなく、反対側(対側)にも症状を及ぼします。
外側皮質脊髄路に沿った神経信号伝達が途絶えると、運動機能が失われます。また、外側脊髄視床路および中部毛帯路に沿った神経感覚伝導が阻害されると、痛覚(疼痛感覚)の喪失(持続性脊髄痛)、固有感覚(体位や運動の機械感覚)、そして触覚(温度感覚を含む)の喪失(顕著な温覚)が生じます。
詳細は資料をご覧ください:
症状 ブラウン・セッカー症候群
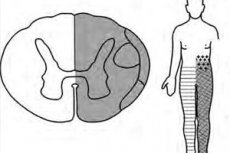
ブラウン・セカール症候群には、脊髄損傷の部位によって、右側型と左側型があります。臨床症状としては、完全型(反転型)と不完全型(部分型)があり、ほとんどの患者は不完全型です。
この症候群の最初の兆候は、痛み、温度、軽い触覚、振動、および脊髄変性領域の下(体の同じ側)の脚の関節の位置の感覚の喪失です。
主な臨床症状は脊髄の半側損傷を反映しており、以下のように現れます。
- 運動機能の喪失 -同側下肢の筋力低下を伴う弛緩性(痙性)対麻痺または片麻痺(片麻痺)
- 反対側(患部より下)の痛覚、足底反応、温度感覚の喪失。
- 運動協調障害 - 運動失調
- 膀胱と腸のコントロールの喪失。
合併症とその結果
起こりうる合併症としては、感覚の喪失(切り傷や火傷のリスクが増加)や筋力低下(筋肉の緊張低下)が挙げられ、運動能力が制限された状態では筋肉が萎縮する可能性があります。
最も深刻な結果は、症候群が完全な麻痺に進行した場合に発生します。
差動診断
鑑別診断には、運動ニューロン疾患(主に筋萎縮性側索硬化症)、進行性脊髄筋萎縮症、遺伝性運動感覚性多発神経障害および脊髄小脳失調症、ミルズ症候群およびホーナー症候群、多発性硬化症[ 9 ]、事実上すべての脊髄関連交代症候群、および脳卒中[10 ]が含まれます。
連絡先
処理 ブラウン・セッカー症候群
ブラウン・セカール片麻痺の標準的な治療は、根本原因が明確に特定された場合、その根本原因に焦点を当てます。一部の症状を緩和または軽減するために薬剤が使用される場合があります。
実際には高用量のコルチコステロイドが使用されていますが、その有効性については依然として議論が続いています。
ブラウン・セカール症候群は病因的には多発性硬化症に関連しており、免疫刺激剤であるB-イムノフェロン 1a が使用されます。
頸椎椎間板ヘルニアによって引き起こされるブラウン・セカール症候群の場合、椎間板切除術、脊椎固定術、椎弓切除術などの外科的治療が行われます。
脊髄硬膜外血腫の治療は、外科的ドレナージによって行われます。脊髄圧迫を引き起こす外傷、腫瘍、または膿瘍のある患者には、減圧手術が推奨されます。[ 11 ]、[ 12 ]
ブラウン・セカール症候群のすべての患者は、包括的なリハビリテーションを必要とします。これは、伝導神経経路の下行性運動軸索の機能が温存されているため、運動能力を部分的に回復させるのに役立ちます。この目的のために、様々な理学療法手順に加え、体重支持型ロボットトレッドミルを用いた運動療法が用いられます。
防止
片麻痺症候群の発症に伴う片側脊髄損傷を防ぐための特別な予防策はありません。
予測
ブラウン・セカール症候群の予後は、病因や臨床症状の程度によって異なり、機能改善の面では良好ではありません。BSS患者の半数以上は良好に回復し、外傷後患者の大半は運動機能を回復します。回復には3~6か月かかり、神経学的には永久的な回復には2年ほどかかることもあります。[ 13 ] 障害が腸や膀胱に影響を及ぼすレベルであれば、90%の症例で機能が回復します。ほとんどの患者は下肢の筋力がいくらか回復し、機能的な歩行能力をほとんど取り戻します。運動機能喪失がある場合、対側では回復が速く、同側では回復が遅くなります。


