脾臓実質内に膿性滲出液で満たされた封入空洞が形成されることを脾臓膿瘍(ラテン語の abscessus - 膿疱、膿瘍に由来)と定義します。
疫学
脾膿瘍はまれな疾患(発生率は0.2%~0.07%)であり、約70%の症例は併発感染症を患っている患者に発生し、感染性心内膜炎では2%未満の患者に発生します。[ 1 ]
多菌性膿瘍は症例の 50% 以上を占め、真菌性膿瘍は症例の 7% ~ 25% を占めます。
成人では、脾臓膿瘍の約 3 分の 2 は孤立性(単腔性)であり、3 分の 1 は複数性(多腔性)です。
原因 脾臓膿瘍
免疫系および髄外造血の末梢臓器である脾臓の膿瘍は、その組織の炎症によって発生し、その原因としては以下が考えられます。
- 血液中に細菌が存在すること - 菌血症(尿路や胃腸管を含むさまざまなシステムや臓器の慢性感染によって引き起こされる)
- 脾臓の敗血症(感染性)梗塞により血液供給が阻害され、一部の組織に虚血(酸素欠乏)と壊死が起こります。
- 脾臓の寄生虫感染症 -脾臓のエキノコックス嚢胞の感染および化膿(条虫寄生虫であるエキノコックス・グラニューローサスの感染によって形成される)
- 連鎖球菌またはブドウ球菌由来の亜急性感染性心内膜炎(心臓の内壁の細菌性炎症を伴う患者の約 5% に膿瘍が合併症として発生します)
- チフス、チフス菌によって引き起こされる病気。
- ブルセラ科のグラム陰性桿菌によって引き起こされる全身性人獣共通感染症 -ブルセラ症;
- 隣接する腹部臓器からの感染の拡大。たとえば、急性膵炎(病因的には細菌感染または寄生虫侵入に関連する)における炎症を起こした膵臓、または脾門の関与を伴う膵腹膜の炎症など。
脾臓膿瘍は真菌性だけでなく多菌性でもあり、カンジダ属(最も一般的なのはカンジダ・アルビカンス)によって引き起こされます。[ 2 ]
病因
いかなる膿瘍も、感染の拡大を防ぐための組織防御反応として捉えるべきです。
脾臓膿瘍の形成に関与する感染症には、グラム陽性β溶血性A群連鎖球菌、黄色ブドウ球菌、黄色ブドウ球菌、緑膿菌(青色桿菌)、大腸菌(大腸菌)、腸内細菌科のサルモネラ(サルモネラ)、[ 6 ] エンテロコッカス属、クレブシエラ属、[ 7 ] プロテウス属、アシネトバクター・バウマニ、結核菌(結核菌)、バクテロイデス・フラギリス [ 8 ]などがある。
微生物は酵素を用いて細胞を破壊し、一連の酸化プロセスを誘発します。その結果、炎症性サイトカインが分泌・放出されます。サイトカイン誘導性の炎症反応は、局所血流と血管内皮透過性の増加、感染部位への大量の白血球の集積、そして組織免疫細胞である単核食細胞(マクロファージ)の活性化を引き起こします。
炎症過程の結果として、血漿、活性および死滅した好中球顆粒球(細菌を破壊する白血球-好中球)、血漿タンパク質フィブリノーゲン、壊死を起こした脾臓実質の非生存細胞の残骸などの形成要素のない血液の液体部分からなる化膿性滲出液が形成されます。
この場合、膿は隣接する健康な細胞によって形成されたカプセルに閉じ込められ、感染を局所化し、感染の広がりを可能な限り抑えます。
細菌感染の血行性伝播における脾臓膿瘍形成の病態生理学的メカニズムの特殊性について、専門家は、脾臓実質の約80%を占める赤髄の本来の機能、すなわち抗原、微生物、そして欠陥のある赤血球や消耗した赤血球を血液から濾過することにあると考えています。さらに、脾臓の赤髄は白血球、血小板、単球の貯蔵庫でもあります。そして、脾臓内では、マクロファージの母体となる単球の数が、循環血中に存在する総数を超えています。そのため、赤髄内の単球は感染に対処するために非常に迅速に動員されます。
症状 脾臓膿瘍
脾臓膿瘍の最初の兆候は、発熱(体温が+38〜39°Cまで上昇)と全身の衰弱の増加です。
臨床像は、左肋骨下および肋骨椎部の痛み(呼吸とともに増強する)によって補完される。腹腔の左上腹部を触診すると、筋防御(筋緊張)が誘発され、その上にある軟部組織は浮腫状となる。[ 9 ]
診断 脾臓膿瘍
脾膿瘍の診断は臨床的に難しいと考えられており、機器診断(脾臓超音波検査やコンピュータ断層撮影、胸部X線検査などを使用した画像診断)が重要な役割を果たします。[ 10 ]
超音波検査で脾臓膿瘍がみられる場合、通常は低エコー部または無エコー部(つまりエコーが存在しない部)と臓器の腫大が認められる。[ 11 ]、[ 12 ]
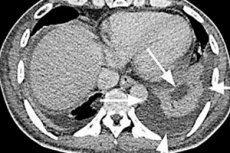
より信頼性の高い方法は、腹腔CT(コンピュータ断層撮影)検査です。脾臓膿瘍の診断感度は94~95%です。CT画像上では、脾臓膿瘍は低密度(低密度)領域として現れ、臓器実質内に膿が溜まった空洞を形成します。
一般血液検査、生化学血液検査、炎症マーカー(COE、C反応性タンパク質)の分析、細菌学的血液培養、クームス試験(血液中の抗赤血球抗体)などが必要です。
鑑別診断では細菌感染の種類を考慮する必要があり、また膿瘍に似た症状を示す脾臓梗塞、血腫、リンパ管腫、脾臓リンパ肉芽腫症など他の病状との区別も行う必要がある。[ 13 ]
何を調べる必要がありますか?
連絡先
処理 脾臓膿瘍
脾膿瘍の患者は全員入院が必要です。治療は、高用量の非経口的広域スペクトル抗生物質(バンコマイシン、セフトリアキソンなど)投与と、超音波管理下での膿の経皮吸引(膿瘍が単腔または二腔で壁が十分に厚い場合)または開腹(腹腔内)による膿性滲出液のドレナージによって行われます。[ 14 ] 詳細については、「抗生物質による膿瘍の治療」を参照してください。
真菌性膿瘍の患者は抗真菌薬(アムホテリシン B)とグルココルチコイド(コルチコステロイド)で治療されます。
抗生物質とドレナージに反応がない場合、最終選択肢は外科的治療(脾臓摘出術)であり、多くの患者で腹腔鏡手術で行うことができます。[ 15 ]
さらに、治療では細菌性心内膜炎など、膿瘍の根本的な原因を標的とする必要があります。
防止
脾臓膿瘍の形成を完全に避けることは不可能ですが、その可能性を減らすためには、すべての感染症をタイムリーに特定して治療し、免疫システムを強化する必要があります。
予測
脾膿瘍は発見されず治療もされない場合、ほぼ必ず致命的となります。死亡率は高く(70%以上)、膿瘍の種類や患者の免疫状態によって異なります。しかし、適切な治療を受ければ、死亡率は1~1.5%を超えることはありません。[ 16 ]


