
疫学
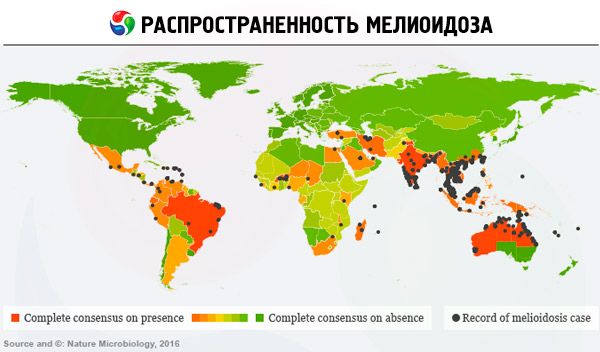
類鼻疽の分布特性や疫学は十分に研究されており、感染症は東南アジアで風土病となっています。例えば、タイでは10万人あたり36人の症例が報告されています。オーストラリアでは、この細菌は熱帯気候地域、特に大陸北部で感染がみられます。多くのアジア諸国では、B. pseudomallei 菌が広く蔓延しており、実験室培養でも検出されています。登録されている類鼻疽症例の約75%は、熱帯雨季に発生しています。
現在、類鼻疽病はラテンアメリカ諸国で診断されることが増えており、米国、アフリカ、中東でも(観光客や移民の間で)個別の症例が報告されています。
B. pseudomalleiの感染経路には、水や土壌との直接接触、皮膚損傷(擦り傷、切り傷など)、汚染された水の飲用、粉塵の吸入などがあります。季節的なモンスーン雨は細菌のエアロゾル化を著しく増加させ、上気道からの侵入も引き起こします。ヒトからヒトへの感染例もいくつか報告されています。
原因 メリオイドーシス
類鼻疽の原因は、プロテオバクテリア門、ベータプロテオバクテリア綱に属する細菌である Burkholderia pseudomallei によるヒトへの感染です。
類鼻疽病の原因菌は、病原性のグラム陰性好気性桿菌です。この細菌は細胞内に存在し、糸状の鞭毛(フィラメント)を持つため、非常に移動性が高いです。
Burkholderia pseudomalleiは腐生菌であり、水浸しの土壌や水中に生息し、腐敗した有機物から栄養を得ます。この細菌は多くの動物(家畜や家禽を含む)や鳥類に感染する可能性があり、その排泄物によって土壌や水質が汚染されます。つい最近、香港海洋公園水族館のイルカとアシカからこのプロテオバクテリアが発見されました。
病因
この感染症の病因は、B. pseudomallei による組織マクロファージの破壊と、貪食細胞によって産生される免疫Cタンパク質、特にβグロブリンC3bの抑制に関連しています。こうして細菌は膜攻撃(溶解)複合体を中和し、さらには抗原を中和するために形成されるエンドサイトーシスファゴリソソームの膜を破壊します。
さらに、B. pseudomalleiは構造タンパク質であるアクチンを重合し、細胞から細胞へと拡散して巨大な多核細胞を形成する能力があります。類鼻疽病の病原体は、血行性およびリンパ行性の経路で様々な臓器に侵入し、炎症と壊死を引き起こします。
微生物学者は、ブルクホルデリア・シュードマレイという細菌は、再生やRNAの複製に他の生物を必要とせず、この細菌にとって人間に感染することは「進化上の行き止まり」であるため、「偶発的な病原体」であると指摘している。
医師は、類鼻疽病を発症する主な危険因子として、糖尿病、慢性腎不全、アルコールの大量摂取、肝臓病(肝硬変)、サラセミア、慢性肺疾患、HIV、その他の免疫抑制状態を特定しています。
フォーム
感染症専門医は、メリオドーシス(あるいはその臨床的症状の形態)を、局所性、肺性、敗血症性に分類しています。また、急性、亜急性、慢性、再発性、そして潜伏性(隠れた)の病型も存在します。
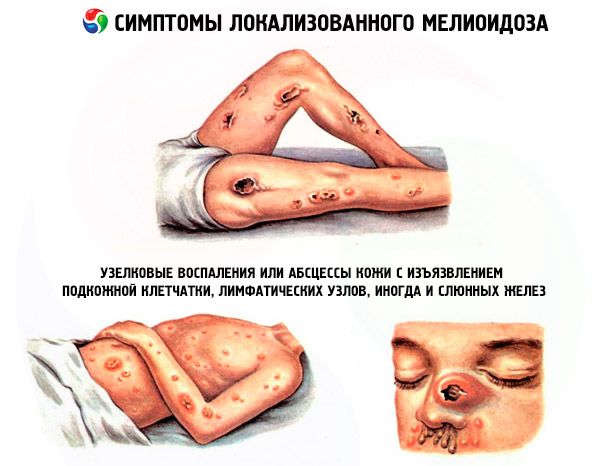
局所性メリオディザの症状:潰瘍、結節性炎症、または皮膚膿瘍が認められ、皮下組織、リンパ節、そして時には唾液腺にも潰瘍が広がります。最初の兆候は、発熱と患部の筋肉痛です。この場合、亜急性感染症(通常は局所性)がほぼすべての臓器系に影響を及ぼし、その後の菌血症の原因となる可能性があります。
最も一般的な肺型である類鼻疽の症状は、肺膿瘍や膿性胸水など、化膿性気管支肺炎の症状をすべて備えています。特徴的な症状としては、発熱を伴う高熱、頭痛、胸痛、咳(痰を伴う咳または乾性咳嗽)、食欲不振、筋肉痛などが挙げられます。
敗血症型(血液中の全身感染症)では、生命を脅かす敗血症および敗血症性血症の臨床像を呈し、しばしば肺炎や肝臓および脾臓の膿瘍を併発します。感染は骨、関節、皮膚、軟部組織に広がる可能性があります。この型の感染症では、感染は特に急速に末期に至り、症状発現後7~10日以内に敗血症性ショックから死に至ります。
この疾患は急性型が最も一般的ですが、無症状で1年以内に再活性化する潜伏感染例も多くあります。また、潜伏性類鼻疽では、感染から数年後に症状が現れる場合があり、通常は免疫状態の変化を伴います。研究者たちは、B. pseudomallei 菌はマクロファージ内で長期間不活性な状態を維持できると考えています。
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
診断 メリオイドーシス
国内の診療では、患者が流行地域にいたことが判明した場合、敗血症性の類鼻疽の診断は「問題なし」とみなされます。
海外の疫学者によると、メリオディザの診断は非特異的な症状のため困難であり、体内にBurkholderia pseudomalleiが存在するかどうかを調べる臨床検査が必要となる。この検査では、患者から血液、痰、尿、または膿のサンプルを採取する。
この場合、急性類鼻疽の血液検査は陰性となる可能性がありますが、これはこの疾患を除外するものではありません。正確な診断が困難な一般的な理由として、B. pseudomalleiの存在を免疫学的または分子学的に診断するための承認された診断試薬が事実上存在しないことが挙げられます。
類鼻疽病が風土病となっている地域でも、実験室での診断が困難となり、病原体がクロモバクテリウム・ビオラセウム、ブルクホルデリア・セパシア、または緑膿菌と誤って特定される可能性があると医学微生物学ジャーナルは報告している。
機器診断では細菌を特定することはできませんが、影響を受けた臓器の状態を評価するために使用されます。胸部X線検査、超音波検査、または内臓のCT検査が行われます。
差動診断
肺型の類鼻疽は、軽度の気管支炎や重度の肺炎に似ている可能性があるため、鑑別診断が非常に重要です。
連絡先
処理 メリオイドーシス
現在、類鼻疽病の唯一の効果的な治療法は、長期にわたる抗生物質投与です。初期治療は14日間の静脈内抗生物質投与です。
類鼻疽の原因物質は、多くの抗生物質、特にマクロライド系、アミノグリコシド系、テトラサイクリン系、フルオロキノロン系の薬剤に対して耐性を示します。
病気の初期段階では、セファロスポリン系抗生物質セフタジジム(ザセフ、オルジッド、ケファジム、スドセフなどの商品名)とベータラクタム系抗生物質メロペネム(メロネム、イミペネム)が選択される薬です。
抗生物質がなければ、敗血症型の類鼻疽は10例中9例が致命的です。抗菌薬の使用により、合併症のない症例での死亡者数は9分の1に減少し、菌血症または重度の敗血症の症例ではわずか10%に減少します。
原則として、適切な抗菌療法に対する体の反応は非常に遅く、平均して発熱は最長 6 ~ 8 日間続きます。
疫学者が指摘するように、流行地域の患者の10〜20%は再発を経験します(再感染または初期の多巣性疾患のため)。そのため、類鼻疽病の治療には、体内のB. pseudomalleiを完全に駆除することを目的とする根絶療法が必ず含まれます。
この目的のために、トリメトプリムとスルファメトキサゾール(またはそれらの配合剤であるコトリモキサゾール)を8週間経口投与します。ドキシサイクリン(ビブラマイシン、ドキサシン)とβ-ラクタム系抗生物質のアモキシクラブ(アモキシシリンとクラブラン酸)の配合剤は効果が低いです。
防止
現在、B. pseudomallei に対するワクチンがまだ存在しないため、類鼻疽病を特異的に予防することは不可能です。
人から人への感染は緊急事態とみなされており(専門家も疑問視している)、流行地域では土壌や溜まった水との接触を避けることが主な対策です。例えば、東南アジア諸国では、水田で働く人々は危険な感染症について警告を受けており、ゴム長靴と手袋を着用して作業するよう推奨されています(細菌が軽度の皮膚損傷から体内に侵入するのを防ぐためです)。
皮膚に病変がある場合は、防水包帯で覆い、病気がある部分が土や水に触れないようにしてください。
手洗いは必ず清潔な水で行い、飲用や調理に使用する水は必ず沸騰させてください。野菜や果物も沸騰したお湯で洗うことをお勧めします。類鼻疽病を引き起こす病原菌は、水を74℃以上に10分間加熱すると死滅することが証明されています。
B. pseudomallei を予防するには消毒剤を使用することもできますが、この細菌はフェノール製剤に反応せず、通常の殺菌濃度の塩素には非常によく耐えることが判明しました…
予測
類鼻疽は感染症であり、しばしば致命的な結果をもたらすため、医師は予後不良と診断します。しかし、抗生物質によって死を免れることは可能です。
ネイチャー・マイクロバイオロジー誌の最新号によると、この病気の症例は毎年世界中で16万5000件登録されているという。
 [ 39 ]
[ 39 ]


