記事の医療専門家
新しい出版物
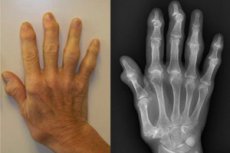
変形性関節症(または多発性骨関節炎)は、椎間関節と末梢関節、大小さまざまな可動性関節の複数の病変です。病態の発症の根底には、全身性軟骨症の進行があります。軟骨組織の機械的抵抗の変化を背景に、関節要素の複数の病変が発生します。病態のリスクは、加齢、過度の負荷、外傷、手術、背景疾患(内分泌疾患やホルモン疾患を含む)とともに高まります。[ 1 ]
疫学
多発性骨関節炎は、病因は異なるものの、生物学的形態学的および臨床的特徴は類似した、異質な病態を指します。本疾患の根底には、関節の全構成要素、複数の関節の軟骨、軟骨下骨、靭帯装置、滑膜、滑液包、関節周囲筋の病変が存在します。
この病理は活発に研究されていますが、その有病率は明確に定義されていません。この疾患は世界人口の最大20%に影響を及ぼすと考えられており、ここ数十年で少なくとも30~35%の統計的増加が見られます。
臨床症状は主に60歳以上の高齢者(様々なデータによると55歳から70歳)に見られます。特徴的な放射線学的所見は、60歳以上の男性の35~45%、女性の25~30%、75歳以上の患者の80%に認められます。[ 2 ]、[ 3 ]
女性では、膝関節、胸椎および頸椎、足の親指の付け根の関節、そして手指と足指の関節が影響を受けやすい傾向があります。男性では、股関節、手首、足首の関節が主に影響を受け、さらに顎関節と腰椎も影響を受けます。
多発性骨関節炎はしばしば人工関節置換術の適応となるが、ほとんどの場合、機能の早期喪失や障害につながる。[ 4 ]
原因 多発性骨関節炎
変形性関節症は多病因性疾患と考えられており、発症には単一ではなく複数の原因が考えられます。この場合、実際の原因は軟骨組織の生物学的特性の乱れであると考えられており、これは以下の要因によっても引き起こされます。
- 再生プロセスの一般的な失敗、軟骨破壊反応の活性化(多くの場合、特発性起源(原因不明))
- 身体におけるその他の病状および病態。
- 筋骨格系への過度の圧力、定期的な過負荷(例:肥満の場合)。
- ホルモンの不均衡(例:更年期の女性)
- 外傷および関節損傷;
- 関節手術(手術の最初の成功に関係なく)。
病因としては、組織の自然な老化と、若年者における軟骨栄養障害に起因する同様の変化(いわゆる生体の早期老化)の両方が考えられます。これらのプロセスは、軟骨組織の急速な摩耗と断裂につながります。変形性関節症の発症に伴い、関節周囲構造への塩分の蓄積、関節の変形、関節滑液包の炎症反応が起こります。
変形性関節症は、ほとんどの場合、他の筋骨格系の変性疾患、特に骨軟骨症や変形性脊椎症と併発します。病因は完全には解明されていませんが、変形性関節症の発症につながる要因は遺伝性と後天性要因に分けられます。[ 5 ]
危険因子
変形性関節症は一次性と二次性に分けられます。一次性病変の発症を誘発する主な要因には以下が含まれます。
- 軟骨の物理的能力を著しく超える過度または反復的な負担(特に、激しいスポーツや重労働など)。
- 太りすぎ。
関節の生体力学の障害や関節軟骨への荷重ベクトルの適切な分散障害につながる先天性病理が現れる場合があります。
- 先天性異形成;
- 脊柱の変形疾患を伴う場合;
- 骨格の発達障害を伴う;
- 靭帯装置の発達が不十分で、可動性が増加します。
さらに、微小外傷、微小循環障害、外傷(関節内骨折、亜脱臼、脱臼、関節内血腫)の結果として、軟骨組織の構造が変化することもあります。
二次性多発性関節炎は、多くの場合、次のような原因で引き起こされます。
- 炎症性疾患(感染症または外傷性炎症)
- 先天性関節異形成および関節発達障害。
- 不安定性(心的外傷後不安定性を含む)
- 内分泌疾患(例:糖尿病)
- 代謝障害(痛風、ヘモクロマトーシス)
- 骨壊死;
- 重度の中毒またはリウマチ性病変。
たとえば、変形性関節症は、関節リウマチ、全身性エリテマトーデス、血液疾患(血友病)の患者によく見られます。
病因
変形性関節症では、関節軟骨が主な病変です。関節は、軟骨組織に覆われた関節骨表面によって形成されます。運動中、軟骨は一種のショックアブソーバーとして機能し、骨関節への圧力を軽減し、骨関節同士のスムーズな動きを確保します。[ 6 ]
軟骨の構造は、マトリックス内に緩く局在する結合組織繊維によって表されます。これはグリコサミングリカンによって形成されるゼリー状の物質です。このマトリックスのおかげで、軟骨は栄養を与えられ、損傷した繊維は修復されます。
軟骨はその構造上、スポンジ状の物質に似ています。安静時には体液を吸収し、負荷がかかっている間は関節腔に水分を引き込み、まるで潤滑するかのように働きます。
長年にわたり、軟骨は膨大なストレスに反応し、耐えなければなりません。その結果、個々の繊維は徐々に変化し、破壊されます。関節が健康であれば、損傷した構造は同じ量だけ新しい繊維に置き換えられます。軟骨組織における新しい構成物質の形成と破壊プロセスのバランスが崩れると、変形性関節症を発症します。損傷した軟骨は吸収能力を失い、関節は乾燥します。骨組織にも病的な変化が見られます。軟骨が薄くなることで関節面が拡大し、骨棘が形成されます。これらのプロセスの結果、関節の変形が進行します。
多発性骨関節炎では、複数の関節が同時に侵されます。手足の小さな関節や支持関節(股関節症、変形性膝関節症)などが侵されることがあります。[ 7 ]
症状 多発性骨関節炎
この病気はゆっくりと進行するのが特徴です。関節の腫れが急激に現れる時期は非典型的です。多くの場合、最初の兆候は徐々に現れ、その後ゆっくりと進行します。
変形性関節症の臨床症状は、関節痛の機械的頻度によって特徴付けられます。つまり、関節面間の摩擦により、運動中に疼痛症候群が発生します。痛みは、就業時間終了時、夕方近く、時には夜半に強くなり、睡眠を妨げ、不眠症の原因となります。朝、休息後、痛みの兆候はほぼ「消失」しますが、運動後に再び現れます。
小関節および一部の大関節の多発性骨関節炎は、病変した軟骨の断片または辺縁成長部の関節腔への侵入を伴う場合があり、特に手足の反復運動中に、いわゆるブロック痛、つまり「引っかかる」感覚が現れます。
患者は時折、運動中にバリバリとした音がする症状を訴えますが、これは特定の徴候ではありません。安静後にこわばりを感じる場合もありますが、この症状は持続せず(30分以内)、局所的(単一の関節または限られた関節群)に留まります。これは炎症性病理学的プロセスとは異なる徴候です。
診察中に、関節の形状や輪郭の異常(四肢の変形)が注目されることがあります。例えば、膝関節の多発性骨関節炎は、内側部分の関節間隙が狭くなることで説明されるO字脚の形成を伴うことがよくあります。手関節の多発性骨関節炎は、近位指節間関節および遠位指節間関節の前外側面に結節状の増殖(ブシャール結節およびゲバーデン結節)を伴うことがあります。
受動運動能力および能動運動能力の量を測定したところ、顕著な運動制限が認められ、これは時間の経過とともに悪化します。関節を触診すると、捻髪音(痛みを伴う噛み砕くような音)が認められる場合があります。患部関節近傍の軟部組織を触診することで、靭帯装置、滑液包、腱の付着部に局所的な痛みのある箇所を見つけることができます。この症状は、関節構造の変化により、一部の軟部組織要素に過度の緊張が生じることで説明されます。
大関節の変形性関節症では、関節炎に典型的なびまん性疼痛症候群は認められないにもかかわらず、滑膜炎(関節液貯留)を伴う場合があります。滑液を分析すると、炎症の兆候が認められることがあります(変形性関節症では、滑液は透明で、白血球数は1mm³あたり2000個未満です)。
股関節やその他の負荷関節の変形性関節症は、主に左右対称性を示します。他の原因による変形性関節症や二次性変形性関節症の患者では、左右非対称性がより多く認められます。
病変は通常、以下の関節群に影響を及ぼします。
- 股関節 - 約 40% の症例。
- 膝関節 - 症例の 30~35%
- 頻度は低いが、指節間関節、手根手根関節、肩峰鎖骨関節、中足指節関節、および椎間関節。
指の多発性骨関節炎は、次のような臨床症状を特徴とします。
- 遠位指節間関節の外側面(いわゆるヘバーデン結節)、および近位指節間関節の外側面(ブシャール結節)に、緻密な結節が形成される。結節が形成されると、灼熱感、チクチク感、しびれなどの症状が現れ、結節要素の形成後にはこれらの症状は消失する。
- 疼痛症候群および相対的な関節内硬直、不十分な運動量。
上記の結節の形成が患者に認められる場合、この状況では病状の経過が好ましくないと言われています。
中手骨関節の異常は、ほとんどの場合、更年期の患者に見られます。この場合、両側性多発性骨関節症と診断されることが多く、親指を動かす際に中手骨と僧帽筋の接合部に痛みが生じます。痛みに加えて、運動量が制限されることが多く、かみ砕くような感覚が現れます。病理学的過程が強く放置されると、手は湾曲します。
下肢の足に関しては、多くの小さな関節、距骨下靭帯、立方骨大腿骨関節、中足骨関節、靭帯が影響を受ける可能性があります。足の変形性関節症は、以下のような症状で「自覚症状」が現れます。
- 長時間の歩行、立位、過負荷の後に痛みが生じる。
- 患部の関節部分の皮膚の腫れと赤み。
- 突然の気象条件の変化、冷たい空気や水への露出による関節の痛みを伴う反応。
- 運動中に足が砕ける音。
- 脚の急激な疲労、朝のこわばり;
- 足にタコが現れます。
関節の変形の結果、歩き方の変化、指の肥厚、骨の過成長などの症状が現れる場合があります。
足根骨多発性骨関節炎は、母趾の痛みと可動域制限を特徴とします。さらに、関節が変形し、(靴を履いているときなど)外傷を受けやすくなります。炎症(滑液包炎)がしばしば発生します。
足首の多発性骨関節炎は、ゆっくりと徐々に進行し、数年かけて症状が悪化する傾向があります。
- 引っ張られるような、痛むような痛みが現れ、徐々に強さが増していきます。
- 歩き方の変化、足を引きずる;
- 動きが硬くなる(特に朝)。
- 関節が歪んでいます。
変形性関節症の主な症状は、どの部位であってもほぼ同じであることに気づくのは難しくありません。関節の深部に痛みを感じ、スポーツトレーニングやその他の身体活動中は負荷がかかり、安静時には軽減します。朝は関節の伸展が悪く、かみ砕くような感覚があります。徐々に痛みが増し、動きが制限されていきます。[ 8 ]
ステージ
変形性関節症の発症は次のような段階を経ます。
- グレード1の変形性関節症は、関節内の小さな形態学的変化、特に線維組織の構造変化を特徴とします。運動中に痛みが生じ、X線検査では関節間隙の狭小化が認められます。
- 2度変形性関節症は、罹患関節部に持続的な疼痛症候群を呈します。X線写真では、関節間隙の明らかな狭小化と骨棘の出現が認められます。軟骨表面は凹凸状になります。
- Ⅲ度関節性多発性関節炎は、疼痛症候群だけでなく、関節機能障害も伴います。軟骨が薄くなり、滑液の量が急激に減少することがあります。
- 病気の4度目では、骨棘が罹患関節を塞ぎ、動きが不可能になります。
フォーム
原発性多発性関節炎は、関節軟骨の構造に病理学的変化が特定の原因なく発生した場合、つまり病状自体が「きっかけ」である場合に診断されます。
二次性多発性関節炎は、外傷または疾患(関節リウマチ、無菌性壊死、代謝性病変など)の結果として発症します。
変形性多発性関節症は、関節機能が良好または重度に障害されているにもかかわらず、痛みを伴うまたは痛みのない関節変形を呈する疾患です。変形は通常顕著で、視覚的に確認でき、初期段階では放射線学的診断の過程で発見されます。
結節性多発性骨関節炎は、いわゆるヘバーデン結節と呼ばれる密な結節の形成を伴います。これは関節縁に生じる骨の増殖であり、初期段階では痛みを伴うことがあります。結節が大きくなるにつれて痛みは軽減しますが、変形は残ります。
全身性多発性関節炎は、最も複雑で重篤な疾患であり、多数の小さな関節や支持関節の病変を伴います。この病態は、最も予後不良です。[ 9 ]
合併症とその結果
適切な医療を受けなければ、変形性関節症は身体障害の原因となり、患者は以下のような症状に悩まされる可能性があります。
- 重度の関節の歪みから;
- 関節可動域の喪失により;
- 四肢短縮(特に変形性膝関節症および股関節症の場合)
多くの場合、患者の姿勢や歩き方に変化が見られ、脊柱に問題があり、腰、首、胸骨の後ろに痛みがあります。
治療が遅れると、次のような症状が現れることがあります。
- 関節周囲炎(患部の関節周囲の組織の炎症)
- 滑膜炎(滑膜の炎症)
- 変形性股関節症(股関節の永久的な損傷)。
炎症の出現により、関節が完全に固定されるリスクが大幅に高まり、これが重度の障害形成の第一歩となる可能性があります。患者は歩行器や松葉杖などの補助具なしでは移動できなくなり、場合によっては動けなくなることもあります。
中・大関節に発症する多発性骨関節炎は、生活の質を著しく低下させ、しばしば障害につながります。破壊過程は非常に急速に進行し、関節は回復の見込みもなくすり減っていきます。これを予防し、破壊を早期に食い止めるためには、専門医の受診を遅らせるべきではありません。治療を成功させるには、できるだけ早期に疾患を特定することが重要です。そうすることで、関節構造の摩耗を遅らせ、外科的介入の必要性を遅らせることができます。[ 10 ]
診断 多発性骨関節炎
変形性関節症の診断は、X線所見を背景に典型的な臨床症状が確認された場合、整形外科外傷専門医によって確定されます。X線画像では、関節軟骨および隣接骨のジストロフィー性変化が明らかになります。関節間隙は狭まり、骨表面は変形し(平坦化する場合もあります)、嚢胞状の増殖が見られます。軟骨下骨硬化症、骨棘(骨組織の形成)が認められます。関節不安定性が生じる可能性があり、四肢軸が歪み、亜脱臼が形成されます。
放射線学的検査で病態の全体像が明らかにならない場合は、CT検査と磁気共鳴画像検査が処方されます。二次性変形性関節症が疑われる場合は、内分泌科医、血液科医、外科医、リウマチ科医などの専門医への相談が推奨されます。
実験室での分析は次のようなテストで表されます。
- 炎症プロセスを診断するために、赤血球、白血球、血小板、ヘモグロビンのレベルを測定する一般的な血液検査。
- 赤血球沈降速度- 体内の炎症反応の活性を示します。
- リウマチ因子の測定- 自己免疫病変との鑑別のため。
- C 反応性タンパク質とフィブリノーゲン- 組織の炎症を診断します。
変形性関節症における機器診断は主にX線検査によって行われ、関節の変形の程度と隙間の狭小化が視覚的に確認されます。さらに、磁気共鳴画像法や関節鏡検査が処方される場合もありますが、診断が複雑で判断が難しい場合に限られます。[ 11 ]
差動診断
変形性関節症と炎症性関節病変の違いは、次の表にまとめられています。
多発性骨関節炎 |
炎症性病理 |
痛みは運動時にのみ発生しますが、動き始めに痛みを感じる場合もあります。 |
痛み症候群は安静時には不快ですが、運動中(「歩き回る」など)には徐々に治まります。 |
痛みは朝までには治まります。 |
疼痛症候群は朝に発生し、患者の早朝覚醒の原因となることがあります。 |
荷重を受ける関節(膝、股関節)が影響を受けやすくなります。 |
滑膜関節(肘、足、手など)が影響を受ける可能性があります。 |
痛みは厳密に局所的です。 |
痛みは拡散し、拡散します。 |
劣化は徐々に進行します。 |
経過は急性で発作のような感じ。 |
定期的に鎮痛剤を服用すると症状は改善します。 |
抗炎症薬を服用すると改善が見られます。 |
朝のこわばりはないか、または短時間(最長 30 分)です。 |
朝のこわばりがあり、持続時間は異なります(平均約 1 時間)。 |
関節の痛みや骨の成長が見られますが、全般的な健康状態は正常です。 |
軟部組織の浮腫、腫れ、および全般的な健康状態が認められます。 |
滑膜炎は重度ではありません。放射線学的には、関節周囲の骨硬化症、辺縁骨の過成長、関節間隙の狭小化の兆候が見られます。 |
滑膜炎が存在し、急性期パラメータに顕著な臨床検査値の変化が認められます。骨粗鬆症、関節びらんはX線学的に確認されます。関節間隙は狭小化または拡大します。 |
連絡先
処理 多発性骨関節炎
変形性関節症の治療は長期にわたり複雑です。病態の初期段階では、薬物療法と理学療法によって進行を遅らせることができる場合が多くあります。進行した病態では通常、保存療法は有効ではないため、外科的介入が問題の解決に用いられます。
一般的に、考えられる治療介入としては以下が挙げられます。
- 医薬品;
- 理学療法、理学療法;
- 手術方法。
薬物療法は、変形性関節症による痛みを軽減し、軟骨の損傷を修復することを目的としています。この疼痛症候群は患者の生活の質を著しく低下させ、運動機能を制限することが知られています。そのため、患者には一般的に鎮痛薬と抗炎症薬が処方されます。特に、以下の薬剤が処方されます。
- 非ステロイド性抗炎症薬(炎症反応の発生を抑制し、痛みを軽減します)
- コルチコステロイド(炎症を抑えるホルモン薬)
- 鎮痙薬(筋肉のけいれんを和らげます)。
薬剤は局所用と全身用の両方で処方されます。激しい痛みがある場合は、関節内注射による薬液の投与が許可されます。投与量、治療期間、使用頻度は医師が個別に決定します。
さらに、変形性関節症は、軟骨組織の修復と破壊の進行を遅らせる薬剤で治療されます。特に、コンドロイチンやグルコサミンを含む薬剤は、数ヶ月にわたる長期投与で使用されます。[ 12 ]
さらに、複合療法には、薬物を使用しない処置が含まれることがよくあります。
- カイロプラクティックケア
- 理学療法、機械療法
- 関節牽引;
- 理学療法(衝撃波療法、オゾン療法、薬剤の適用、電気泳動法、超音波泳動法など)。
外科的介入は、強い適応がある場合、特に変形性関節症の保存的治療が効果を発揮しない場合に行われます。このような場合、主に人工関節置換術が行われます。患部の関節を除去し、関節機能を担うインプラントに置換します。この方法は、特に股関節と膝関節によく適用されます。
その他の可能な操作は次のとおりです:
- 矯正骨切り術(骨要素を除去し、残りの要素を別の角度でさらに固定することで、罹患関節への負荷を軽減します)。
- 関節固定術(骨同士を固定することで、関節の可動性は失われますが、手足に寄りかかることは可能になります)。
医薬品
変形性関節症の薬物療法は、病状の再発時に処方され、症状のコントロール、関節または関節周囲組織における疼痛反応の抑制を目的としています。原則として、非ステロイド性抗炎症薬、特にジクロフェナク、インドメタシン、イブプロフェンなどは、これらの目的に効果的です。これらの薬は消化器系に悪影響を及ぼすため、食後に短期間服用し、消化管を保護する他の薬剤(オメズ)と併用します。
消化器官にやや穏やかな影響を及ぼすより現代的な薬としては、モバリス、チノクチル、アースロテックなどがあります。
変形性関節症の場合、1日75mgを筋肉内投与するか、1日100mgを経口投与します(2~3回に分けて)。起こりうる副作用:腹痛、頭痛、胸やけ、吐き気、めまい。 |
|
1日7.5mgを経口摂取しますが、1日の最大摂取量は15mgです。起こりうる副作用:血管血栓症、消化性潰瘍、吐き気、下痢、腹痛、大腸炎の悪化。 |
局所療法は必須です。インドメタシン、ブタジオン軟膏、ファスタムゲル、ジクロフェナク軟膏、ドルギットクリーム、レブマゲルは、変形性関節症の患者に最適です。外用剤は、患部に1日2~3回、長期間塗布します。
軟膏は、1日に最大4回、患部の関節に軽く擦り込んでください。治療期間は最長10日間です。軟膏の塗布間隔は少なくとも6時間あけてください。 |
|
ジクロフェナクゲル |
1日に3~4回、軽くすり込んでください。14日間以上連続して使用することはお勧めできません。治療中は一時的に軽度の皮膚反応が起こることがありますが、治療コース終了後に治まります。アレルギー反応が認められることは稀です。 |
ジメキシド(ジメキシド)の湿布は優れた治療効果があります。この薬剤は薬局で購入でき、使用後は熱湯で1:2または1:3の割合で薄めてください。この溶液には、ノボカインまたは鎮痛剤をヒドロコルチゾンとともに添加することもできます。湿布は、就寝前に約40分間、変形性関節症の患部に貼付します。治療コースは25回の処置で構成されています。専門医(関節専門医、リウマチ専門医)に事前に相談せずに治療を開始しないでください。
変形性関節症の症状が顕著な場合、医師は関節内注射を処方することがあります。具体的には、セレストン、ディプロスパン、ケナログ、フロステロン、デポメドロールを関節に 1 ~ 2 回の注射という短期コースで注射することが可能です。
よく使用される薬剤のもう一つのカテゴリーは、軟骨保護剤です。これらは、軟骨構造の改善と強化を助ける特定の薬剤です。軟骨保護剤は炎症を緩和せず、作用が蓄積されるため、長期間(少なくとも6~8週間)の使用が必要です。これらの薬剤の主成分は、軟骨組織の基本構成要素であるグリコサミンとコンドロイチン硫酸です。
経口ではなく筋肉内に注射する軟骨保護剤もあります。このような薬剤には、ムカルトリン、ルマロン、アルフルトップ、アルテパロンなどがあります。変形性関節症の治療は、48時間ごとに20~25回の注射で行われます。
さらに、ホメオパシー薬 Traumel による治療が処方される場合もあります。これは、Tを目標とした長期コースで、年に 2 回繰り返されます。
理学療法治療
変形性関節症には以下の理学療法治療が適応されます。
- 電気泳動- 電気めっき効果と薬剤の作用を組み合わせて、患部組織に薬剤を直接送達することができます。
- 電気めっき- 局所的な血流を活性化し、生理活性物質の合成を促進します。抗炎症、鎮痛、抗浮腫作用があります。
- 電気刺激- 神経線維の感度と筋肉の収縮活動を回復するのに役立ち、組織による酸素摂取率を高めて代謝プロセスを活性化し、患部の血液循環を改善します。
- ダイアダイナミック療法- 疼痛症候群を解消し、筋肉の緊張を軽減するのに役立ちます。
- 磁気療法(定常、パルス) - 組織の代謝を高め、栄養、血管拡張、免疫調節効果があります。
- 温熱療法(軟骨再生を促進する手段、パラフィン、治療用泥)
理学療法の計画は、病理学的過程の段階、主な症状、患者の年齢、多発性関節炎以外の他の疾患の存在を考慮して、専門家によって選択されます。
医師が提供する理学療法の多くは効果が実証されており、何十年にもわたって現場で実践され、患者の生活の質、可動域、そして仕事能力の維持に貢献してきました。一部の技術は時とともに改良され、特に専門家は自宅で使用できる機器(例えば磁気療法)を開発しました。
さらに、患者には気候療法が示されます。
このような方法は、変形性関節症において補助的な役割を果たし、他の効果と組み合わせることで、関節の病理学的反応を遅らせ、可動性とパフォーマンスを維持します。
ハーブ療法
変形性関節症には包括的な薬物治療が必要です。しかし、民間療法もしばしば効果的な追加療法となり、特に病状の進行初期に効果的です。煎じ薬、軟膏、チンキ剤など、変形性関節症に推奨されるハーブ療法は数多くあります。
- カレンデュラ、樹皮、ヤナギの樹皮、エルダーベリー、イラクサ、スギナ、ジュニパーベリーをベースにした煎じ薬を作ります。すべての材料を同量ずつ取り、よく混ぜます(コーヒーグラインダーまたはミートグラインダーを使用すると便利です)。大さじ2杯の混合物を取り、熱湯1リットルを注ぎ、魔法瓶で数時間冷まします。出来上がった飲み物を濾し、1日に数回(3~4回)、100mlを2~3ヶ月間服用します。治療が完了すると、患者は安定した痛みの緩和と軽減を感じるはずです。
- コケモモの葉4、同量のサクセーション、レダムの芽3、同量の芝草、トリコロールバイオレット3の割合で煎じ薬を作ります。セントジョーンズワート、ミントの葉、ポプラの芽、亜麻仁をそれぞれ2の割合で加えます。この混合物をよくすりつぶします(肉挽き器またはコーヒーグラインダーで挽くこともできます)。出来上がった液の大さじ2杯を熱湯1リットルに注ぎ、魔法瓶に入れて3~4時間置きます。その後、薬液を濾し、1日3~4回、100mlを服用します。服用期間は2~3ヶ月です。
- メリロートの花、ホップ球果、セントジョーンズワートの花、バターをベースに軟膏を作ります。植物成分を砕き、よく混ぜ合わせ、大さじ2杯分を選びます。バター50gを加えて再びよく混ぜ、数時間置いて「固め」ます。出来上がった軟膏を清潔なガーゼまたは綿布に塗り、患部の関節に塗布します。セロハンと温かいスカーフで包みます。これらの処置は夜間に行い、早朝に包帯を外すのがよいでしょう。
- クマツヅラ、ライラック、ニガヨモギ、バレリアンなどの植物をベースにチンキ剤を作ります。すべての材料を同量ずつ混ぜます。大さじ3杯を瓶に入れ、ウォッカ0.5リットルを注ぎ、蓋をして1ヶ月間浸出させ、定期的に振ってください。その後、出来上がったチンキ剤をベースに、患部の関節に湿布してください。
- 水湿布を作る:ゴボウの葉、ゴボウの葉、ゴボウの継母の葉、白菜、西洋わさびを同量混ぜ合わせます。植物の塊を砕き、水と混ぜてどろっとした塊を作り、ガーゼか布に広げて患部に当てます(できれば一晩)。治療は2週間毎日行います。
民間療法に加えて、医師の勧告をすべて遵守することが重要です。薬の服用、運動療法、食事と生活習慣の改善を決して怠ってはいけません。包括的なアプローチをとることでのみ、病気の症状は大幅に軽減され、病理学的プロセスの抑制プロセスはより速くなります。
外科的治療
外科的介入は、薬物治療で望ましい結果が得られない場合に限り、病気のさまざまな段階で、穏やかな技術を用いて適応があれば行われます。[ 13 ]
変形性関節症の主な外科的治療方法は以下の通りと考えられています。
- 関節鏡手術は、摩耗した関節の上部層を除去する手術です。適切な外科医の資格が重要であり、正常な健常組織への損傷を避けるため、宝石のような精密さで手術が行われます。関節頭を部分的に人工関節にすることで、運動機能の制限がなくなり、患者は痛みのない通常の生活を送ることができます。
- 重度の骨破壊がある場合には、人工関節置換術(エンドプロテーゼ)が適応となります。人工関節は、実際の関節の解剖学的構造を正確に再現し、安全で強度の高い材料を用いて製造されます。
変形性関節症に対する理学療法
患者様は、患部の関節の血流を改善し、可動域を広げ、硬直を解消する、スムーズで穏やかな運動を行うことを推奨されます。定期的な運動を行うことで、適切な運動量と運動振幅を長期間維持することが可能です。
最も推奨される有酸素運動には、軽いランニング、ウォーキング、水泳、サイクリングなどがあります。運動の選択は、損傷した関節群と病状の程度に基づいて医師が行う必要があります。例えば、サイクリングは変形性膝関節症の患者に、水泳は変形性股関節症の患者に効果的です。
重要:病気の急性期には運動は行わないでください。炎症反応が消失し、疼痛症候群が消失してから(鎮痛後約4日後)、体操を再開してください。
変形性関節症の患者に対する標準的な運動には、関節の運動、関節周囲の筋肉の強化、前庭器官の訓練などが含まれます。
最適な治療効果を得るには、毎回の運動前に軽いマッサージを行い、筋肉の調子を整え、けいれんを解消し、組織の栄養状態を改善してください。各エクササイズは5~6回繰り返してください。
- 患者は床に仰向けに寝て、腕と脚を伸ばします。四肢を交互に床から15cmほど持ち上げ、5秒間保持します。四肢は曲げてはいけません。筋肉は心地よい緊張状態にある必要があります。
- 患者は右側を下にして横になり、できるだけストレッチします。膝と肘を曲げずに、左肢を反対方向に引きます。左側を向き、同じ運動を繰り返します。
- 患者は椅子に座り、左肘を胸の前で反対側の肩まで引き寄せます。右腕でも同じ動作を繰り返します。
- 患者は指を「ロック」するように組み、手のひらを上に向けて上肢を楽に頭上に上げます。肩と背中の上部に緊張を感じるのは正常です。
- 患者は仰向けに寝て、両足を伸ばします。膝を曲げ、両腕で膝を包み込み、胸まで引き上げます。背中と頭が床から浮かないようにしてください。
- 患者は椅子の後ろに立ち、両手で椅子の背もたれをつかみます。右脚の膝関節をゆっくりと曲げ、左脚はまっすぐ伸ばしたまま後ろに引きます。かかとが床から離れないようにしてください。背中はまっすぐに保ったまま、右膝を曲げます。
- 左手で椅子の背もたれを押さえ、右足で立ちます。右手で左足のつま先を包みます。左足のかかとをゆっくりと臀部まで引き寄せ、反対の足でも同じ動作を繰り返します。
- マットの上に座り、両足を前にまっすぐ伸ばします。足に長いスカーフや羽飾りをかけ、肘を曲げて体を足元に引き寄せます。このエクササイズはゆっくりと行い、内腿に力を入れるように意識してください。
- 椅子の背もたれに手を置き、足を肩幅に開き、右足の膝を曲げて床と平行に保ちます。左足でスクワットを試み、1秒間「スクワット」の姿勢を保ちます。その後、スムーズに開始位置に戻り、反対の足で同じ運動を繰り返します。
- 両手で椅子の背もたれを持ち、足を肩幅に開きます。背筋を伸ばし、肩を広げます。かかとを床から離し、つま先立ちの状態を1秒間キープします。
- 患者は椅子に座り(背筋を伸ばした状態)、右足を上げ、膝を曲げずに1秒間その状態を保ちます。反対の足でも同じ運動を繰り返します。
治療効果を高めるには、食生活を調整し、一日を通して十分な量のきれいな水を飲むことが推奨されます。
変形性関節症における栄養
栄養の改善は、筋骨格系の強化と健康維持に寄与する主要な要素ではありませんが、非常に重要な要素です。変形性関節症の場合、栄養士は以下のことを推奨しています。
- ビタミンやミネラルの面で食生活のバランスをとる;
- 不健康な食品、インスタント食品、アルコール飲料を排除します。
- 料理の塩の量を標準化します。
- 一日を通して十分な水分摂取を心がけてください。
- 食事中の単純炭水化物の量を減らしてください。
コラーゲンとオメガ3脂肪酸は、可動性関節、特に軟骨組織の状態に良い影響を与えます。体内への残留摂取を確実にするために、以下の製品を食事に取り入れることが重要です。
- 骨スープ、牛肉と鶏肉のスープ(多発性関節炎の患者にとって最適な1日の摂取量は200~300 mlです)
- サーモン(週150gが推奨されます)
- 緑黄色野菜(体内でのコラーゲンの早期分解を防ぐため、毎日100~150 gの新鮮な緑黄色野菜を摂取することが推奨されます)
- 柑橘類(1日2~3個)
- トマト(オプションとして、毎日トマトジュース200 ml)
- アボカド(またはアボカドオイル)
- ベリー類(イチゴ、ラズベリー、カラント、ラズベリー、クランベリー - 1日あたり最大100g)
- 卵(1日2個まで)
- カボチャの種(大さじ2杯。毎日、サラダ、焼き菓子、お粥に加えることができます)。
さらに、キャベツ、海の魚介類、赤野菜や果物、バナナ、豆類、ニンニク、亜麻仁、大豆、ナッツ類を週ごとのメニューに取り入れることが推奨されます。変形性関節症の患者は、軟骨組織の弾力性を徐々に失わせる糖分を食事から完全に排除する必要があります。
防止
変形性関節症は、子供の頃から関節の健康と体全体の状態に気を配ることで予防・抑制することができます。
- 身体活動の低下と過度の身体活動という2つの極端を避け、身体活動的に運動することが重要です。
- 体重に気を配ることは重要です。肥満は筋骨格系への負担を増大させ、特に膝、股関節、足首の関節に影響が出ます。
- 重い物を持ち上げたり運んだり、長時間立ったり歩いたり、振動したりしないようにして、怪我をする可能性を最小限に抑える必要があります。
- 関節にかかる負荷の正しい分散方法を学ぶとともに、二次性変形性関節症の発症を引き起こす可能性のある傷害や炎症性疾患については、専門医に適時に相談する必要があります。
- 適切で栄養価の高い食事を摂り、体内の重要なビタミンやミネラルが不足しないようにし、一日を通して十分な量のきれいな水を飲むことが必要です。
予測
変形性関節症は、非常に特殊な症状と複雑な治療を伴う複雑な疾患です。治療の成功は、発症年齢だけでなく、患者さんの継続的な健康的な生活習慣とすべての医学的勧告の遵守など、多くの要因に左右されます。
予後を改善するには、アルコール飲料や有害な製品の使用を控え、禁煙する必要があります。また、毎日十分な水分を摂取することも同様に重要です。毎日、筋骨格系を強化する簡単な運動に時間を割くようにしてください。
一般的に、変形性関節症は進行性ではあるものの、ほとんどの治療法によく反応します。ほとんどの患者は時折、散発的にしか増悪を経験しないため、完全な障害が認められることはめったにありません。もちろん、関節内の変化を元に戻すことはできませんが、病気のさらなる進行を止めることはかなり可能です。すべてのリハビリテーションの推奨事項に従い、影響を受けた関節に過度の負荷がかかる動きを避け、特定の種類の身体活動(ジャンプ、重いものを運ぶ、しゃがむなど)を減らすことが重要です。中程度の負荷をかける期間は休息期間と交互に行い、定期的に筋骨格系の負荷を軽減する必要があります。身体活動の完全な欠如は歓迎されません。関節の機械的な不活動は、すでに乱れた筋肉コルセットの弱化につながり、やがて血液循環の低下、栄養状態の悪化、可動性の低下の原因となります。
障害
変形性関節症は、患者の多くの人生計画に悪影響を及ぼす可能性のある深刻な進行性疾患です。しかし、障害は必ずしも患者に認められるわけではなく、以下のような特定の条件下でのみ認められます。
- 病気が3年以上進行しており、1年に3回以上悪化する場合;
- 患者がすでに変形性関節症の手術を受けており、治療終了時に労働能力に何らかの制限がある場合;
- 病的な関節内プロセスの結果として、サポートと可動性が著しく制限されている場合。
専門評価では、専門医が病歴を綿密に検討し、訴えを聴取し、臨床症状を評価します。患者には、移動能力やセルフケア能力の実演を依頼する場合があります。また、労働能力の程度や社会適応の指標にも注意を払います。適切な兆候が認められた場合、患者は障害グループに分類されます。
- グループ 3 は、影響を受けた関節に中程度または軽度の運動制限がある場合に処方されることがあります。
- グループ 2 は、部分的に自立して移動できるが、時々他人の助けが必要な場合に割り当てられます。
- グループ 1 は、関節の可動性を完全に失い、将来的にも自立した生活を維持できない人に割り当てられます。
頻繁に再発する関節の多発性変形性関節症が進行し、他の筋骨格障害(例:骨軟骨症)と組み合わさると、障害の即時兆候となります。


