記事の医療専門家
新しい出版物
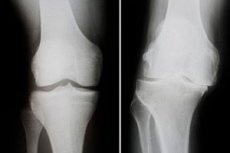
疫学
55歳以上の10人に1人が変形性膝関節症と診断されています。同時に、この病気を発症した人の4人に1人が、その後障害を負います。
患者の約 80% は、程度の差はあれ生活の質の低下を示しています。
現代の人工関節の正常機能持続期間は、外科的介入後 10 年で最大 99%、15 年後では最大 95%、20 年後では最大 90% です。
いくつかの報告によると、変形性膝関節症は女性に多く見られるが、この情報は公式には確認されていない。[ 3 ]
原因 変形性膝関節症
変形性関節症の主な原因は、加齢に伴う自然な変化として起こる軟骨組織の摩耗です。その他の誘因としては、以下のようなものが挙げられます。
- 過度の体重;
- 外傷、骨折。
二次的な病気の原因は以下のとおりです:
- 膝の部分での過度なスポーツ活動;
- 一般的な過度の身体活動。
- 軟骨および靭帯装置の外傷、骨折。
- 止血に悪影響を及ぼす慢性の感染性炎症プロセス。
- 代謝障害;
- 内分泌かく乱;
- 運動機能低下、栄養障害;
- 肥満;
- 遺伝的素因(関節構造の先天的な弱さ)
- 静脈瘤、下肢のその他の血管病変。
- 半月板損傷;
- 自己免疫疾患;
- 下肢の神経支配に悪影響を及ぼす病状(頭部または脊髄の損傷)
- 遺伝性結合組織疾患。
二次性変形性関節症はプロのアスリート、特にランナー、スキーヤー、スケーター、サイクリストによく診断されます。[ 4 ]
危険因子
- 多くの患者において、膝関節の変形性関節症は外傷(特に反復性外傷)後に発症します。誘発される外傷としては、半月板損傷、出血、ひび割れ、骨折、膝関節脱臼などが挙げられます。
- 同様の、そして非常に一般的な誘発要因は、たとえばスポーツトレーニング中、継続的な「立ち」作業中など、膝の繰り返しの微小外傷です。
- 体重が多すぎると軸方向の負荷が増加し、膝関節が徐々に破壊されます。
- 痛風や関節リウマチ、乾癬、脊椎関節炎などの炎症性病変は、多くの場合、変形性関節症の関節内疾患の発症を引き起こします。
- 変形性関節症の発症にしばしば関与するもう一つの「原因」として、内分泌障害、ホルモンバランスの急激な変動、代謝障害などが挙げられます。こうした障害は、膝関節の修復過程に悪影響を及ぼし、病理学的変化を悪化させます。
病因
膝関節の変形性関節症は、関節構造の再生プロセスの障害を伴う一般的な病態です。その結果、軟骨組織の老化が早期に始まり、軟骨が弱くなり、菲薄化します。軟骨下骨の骨硬化の兆候が検出され、嚢胞や骨棘の形成が見られます。
膝の一次性変形性関節症は、機能的適応が低下する傾向のある正常な軟骨組織を初期に侵します。
二次性変形性関節症は、既存の軟骨異常の結果として発生します。主な原因としては、外傷、骨および関節組織の炎症性変化、骨の無菌性壊死、代謝障害、ホルモンバランスの乱れなどが挙げられます。
変形性関節症の発症は、骨と関節面の滑りを司る膝軟骨の変化を背景として始まります。栄養障害と弾力性の低下は、軟骨組織のジストロフィー変化、すなわち菲薄化と吸収を伴います。その結果、骨と関節組織が徐々に露出し、滑りが阻害され、関節間隙が狭まり、関節の正常な生体力学が阻害されます。滑膜鞘は必要な栄養を欠き、常に刺激を受け、代償性滑膜炎が発生します。関節間隙が狭まると、関節容積が減少し、関節滑液包の後壁に液体が溜まって膨らみ、いわゆるベッカー嚢胞が形成されます。さらに、繊細な滑膜組織が粗い結合組織に置き換わり、関節自体が湾曲します。関節周囲の骨構造の過成長、辺縁成長、関節内の血行障害、酸化不足の代謝産物の蓄積がみられます。その結果、末梢感覚系が障害され、持続的で激しい疼痛が生じます。変形の進行に伴い、関与する筋の機能障害、痙攣、筋萎縮性障害、跛行がみられます。膝関節は運動制限を受け、最終的には硬直や強直(膝が完全に動かなくなる状態)に至ります。
症状 変形性膝関節症
変形性関節症は、その種類を問わず、膝関節に痛みが生じることを特徴とします。疼痛症候群は関節に負荷がかかると発症し、負荷がなくなると(例えば夜間の安静時など)著しく軽減されます。痛みは、海綿骨の微小亀裂の形成、静脈うっ滞、関節内圧の上昇、辺縁部の過成長による周辺構造への損傷および刺激作用、そして膝の筋肉の痙攣によって引き起こされます。
痛みという形で現れる最初の兆候は、最初は短時間で治まります。組織の腫脹、関節腔内の体液貯留、滑膜における炎症反応の発現を伴います。このような短時間の痛みは、運動時に周期的に発生し、損傷した軟骨片が関節面の間に挟まれる瞬間に生じる「ジャミング」のような感覚によって進行します。
変形性膝関節症の特徴的な兆候の一つとして、膝関節を動かす際にカチカチという音が聞こえることが挙げられます。その他の症状としては、以下のようなものがあります。
- 可動性の制限、屈曲および伸展運動が実行できないこと。
- 長時間の歩行や階段の昇降で痛みが増す。
- 膝関節のクリック音とカリカリ音。
- 動きの硬直;
- 関節スペースの減少;
- 骨棘成長の出現および成長;
- 関節周囲筋のけいれん;
- 軟骨下構造の変性過程による持続的な関節の歪み。
この病気は膝関節に加え、股関節、脊柱、指の関節にも影響を及ぼす可能性があります。膝関節変形性関節症は、他の病態と併発することもあります。この場合、骨軟骨症、脊椎症、関節周囲炎、腱鞘炎など、様々な変化を伴う全身性多発性関節炎を指します。[ 5 ]
フォーム
臨床的および放射線学的所見に応じて、この病気は以下の種類に分類されます。
- 変形性膝関節症(I度)は、運動能力の中等度の低下、関節間隙のわずかな狭小化、および膝関節の辺縁部の原始的な過成長を特徴とします。患者は膝の内側の不快感や「重苦しさ」を訴える場合があり、運動後に出現または悪化することがあります。
- 変形性膝関節症(II度)は、可動域の制限、運動時の関節のこわばり感、軽度の筋萎縮、関節間隙の明らかな狭小化、顕著な骨棘形成、および軟骨下骨の骨硬化性変化を伴います。痛みは非常に顕著ですが、安静時には軽減する傾向があります。
- 変形性膝関節症(III度)は、顕著な関節変形、重度の運動制限、関節間隙の消失、骨の著しい弯曲、巨大な辺縁肥大、軟骨下嚢胞形成、組織片の出現を特徴とします。痛みは、安静時を含め、ほぼ常に存在します。
一部の著者は、病理のX線徴候がないことを特徴とする「ゼロ」度の変形性関節症も区別しています。
合併症とその結果
膝関節の長期かつ進行性の変形性関節症には、次のような病状が合併することがよくあります。
- 二次性反応性滑膜炎 - 関節液の蓄積を伴う滑膜の炎症。
- 特発性関節内出血 - 膝関節腔内への出血。
- 強直症 - 骨、軟骨、または線維性の癒着により膝が動かなくなる状態。
- 骨壊死 - 局所的な骨壊死。
- 膝蓋骨の外側亜脱臼(膝蓋骨の軟骨軟化症および不安定性)。
患者は、変形性膝関節症は単なる膝の痛みではないことを認識する必要があります。実際、この疾患は複雑で、時間の経過とともに障害につながる可能性があります。治療を受けない場合、多くの患者は以下のような症状に気づきます。
- 患側の脚の湾曲、短縮;
- 屈曲および伸展運動を行う能力の喪失。
- 病理学的プロセスが筋骨格系の他の部分(股関節、足首の関節、脊椎)に広がること。
- 障害;
- 膝のあたりに常に痛みがあります(昼夜問わず)。
問題の悪化を防ぐには、適切なタイミングで医師の診察を受け、すべての診察スケジュールを守ることが重要です。病状の初期段階では、ほとんどの場合、病状の進行をコントロールすることができます。
診断 変形性膝関節症
変形性関節症の診断と治療には、家庭医と整形外科外傷専門医の両方が関与します。専門医は診察と問診を通して、変性性ジストロフィーの典型的な症状(触診時の痛み、運動制限、捻髪音、変形、関節内液貯留など)を特定します。
機器による診断は通常、膝関節のX線検査によって行われます。変形性関節症の最も一般的なX線所見は、関節間隙の狭小化、辺縁増殖物の存在、および軟骨下硬化です。適応があれば、CT検査が推奨されることもあります。
超音波診断は、軟骨の薄化、靭帯筋装置の障害、関節周囲組織および半月板、炎症性関節内液の検出に役立ちます。
磁気共鳴画像法は診断の面で特に価値があり、軟骨、半月板、滑膜、靭帯骨の変化を検出し、変形性関節症を関節炎、腫瘍、膝の外傷と区別するのに役立ちます。
診断のために膝関節の穿刺と関節鏡検査が必要になることがよくあります。
検査には、一般血液検査、生化学血液検査、穿刺時に採取した滑液の分析が含まれます。
推奨される臨床検査:
- 一般的な臨床血液検査(白血球式、赤血球沈降速度、血液塗抹標本の顕微鏡検査)
- C 反応性タンパク質(炎症、壊死、または外傷による組織損傷の指標)
- 滑液塗抹標本中に結晶が存在するかどうか調べる。
- 滑液中のクラミジア、淋菌。
差動診断
変形性膝関節症のすべての症例は、同様の臨床像を示す他の疾患との鑑別が必要です。そのため、臨床検査および生化学血液検査を実施し、C反応性タンパク質指数を測定することが必須です。
さらに、医師は結晶や感染を検出するために患者に滑液検査を勧めることもあります。
鑑別診断は次のような疾患に対して行われます。
- 関節リウマチ;
- 痛風;
- クラミジア性関節炎、淋菌性関節炎、乾癬性関節炎;
- 脊椎関節症(反応性関節炎、ベヒテルビー病など)。
連絡先
処理 変形性膝関節症
変形性関節症の治療は、段階的に、かつ包括的に行われます。まず第一に、痛みを和らげる必要があります。そのために、非ステロイド性抗炎症薬と鎮痛薬が処方されます。使用する薬剤の選択は、疼痛症候群の強度と併存疾患の有無に応じて異なります。
痛みがなくなった後、医師は薬物療法と理学療法を通して、患部の膝関節の回復を目指します。[ 6 ]
理学療法による治療には次のような技術が含まれます。
- TR療法(標的接触ジアテルミー)は、専用のアプリケーターを用いて高周波エネルギーを目的の組織部位に照射する治療法です。患部の深度に応じて、様々なモードで施術を行うことができます。この治療法により、腫れの除去、リンパ循環の促進、病変部位の温度正常化、栄養機能の改善、筋痙攣の軽減が期待でき、回復の促進につながります。
- 組織電気刺激 - 血行を回復させ、軟骨の破壊を遅らせます。この治療法は、変形性関節症のステージ1~2において特に効果的です。
- キネシオセラピーは、特殊なシミュレーターを用いて、筋肉のけいれんを解消し、代謝と関節可動域を改善し、腱の弾力性と微小循環を回復させる治療法です。キネシオセラピー中は、患部の膝に過度の負担をかけないようにし、長時間の歩行、重い物の持ち上げ、ジャンプ、ランニングは避けることが重要です。
その他の一般的な方法は次のとおりです。
- 高強度レーザー療法;
- 磁気療法;
- 超音波治療(ウルトラフォノフォレシス)
- 薬物電気泳動(鎮痛剤、グルココルチコイドを含む)
- フォノフォレシス(コルチコステロイドを使用)
- 治療用浴槽;
- 衝撃波療法;
- 鍼治療; [ 7 ]
- 凍結療法。
包括的な保存的アプローチで期待された効果が得られない場合は、病気の段階に関係なく、外科的介入が処方されることがあります。
医薬品
痛みと炎症反応は、ジクロフェナク、インドメタシン、ニメシルなどの非ステロイド性抗炎症薬で治療します。重度の痛みには、コルチコステロイドの関節内注射が適応となります。メロキシカム、ロルノキシカムの使用に加え、抗炎症作用のある軟膏やゲルの局所塗布も可能です。
初期段階の変形性関節症では、コンドロイチン硫酸、グルコサミン塩酸塩、メチルスルホニルメタン、ヒアルロン酸、または2型コラーゲンなどの軟骨保護剤の服用が適切です。これらの成分は、軟骨組織の破壊過程を抑制し、再生を促進します。軟骨保護剤による治療は、数ヶ月以上にわたる長期にわたります。
ジクロフェナク |
抗炎症薬、鎮痛薬、抗凝集薬、解熱薬です。通常、1日1アンプルを筋肉内注射、または錠剤(1日用量:100~150mg)で服用します。副作用として、頭痛、めまい、消化不良、トランスアミナーゼ値の上昇、発疹などが挙げられます。長期使用により、血栓塞栓症の合併症が起こる可能性があります。 |
インドメタシン |
インドリル酢酸誘導体の非ステロイド性抗炎症薬です。食後に噛まずに水で服用してください。成人の用量は1回25mgを1日3回までです。1日用量は100mgまで増量できます。本剤の投与により、吐き気、腹痛、消化器系障害、黄疸が現れることがあります。 |
ニメシル(ニメスリド) |
急性疼痛の緩和に、1日2回食後に1包(ニメスリドとして100mg)を服用します。消化管および肝臓の合併症の発生を避けるため、投与期間は可能な限り短くしてください。 |
メロキシカム |
非ステロイド性抗炎症薬、鎮痛薬、解熱薬です。錠剤は食後に経口投与し、1日7.5~15mgを服用します。治療期間は平均5~7日間です。最初の数日間は、痛みの強さと炎症反応の重症度に応じて、メロキシカムの筋肉内注射も可能です。副作用としては、吐き気、腹痛、腹部膨満感、下痢などが挙げられます。 |
アトラドール |
コンドロイチン硫酸ナトリウム製剤。1回100~200mg(徐々に増量)を筋肉内注射し、25~35回に分けて投与します。6ヶ月の休薬期間を経て、この投与コースを繰り返すことができます。副作用は、薬剤投与部位の局所的な症状に限られます。 |
テラフレックス |
グルコサミンとコンドロイチンの配合剤。組織修復を促進します。1回1カプセルを1日3回服用してください。治療期間は3~6ヶ月です。テラフレックスは通常、忍容性に優れており、消化器系の障害が認められることはほとんどありません。 |
外科的治療
変形性膝関節症の最も一般的な手術法は、膝関節を金属製の人工関節(解剖学的類似体)で置換する人工関節置換術です。この手術は、以下のような場合に行われます。
- 関節に大きな歪みがない場合;
- 「偽の」発音は形成されません。
- 拘縮や筋萎縮はありません。
重度の骨粗鬆症の患者には人工関節は使用されません。脆弱な骨構造では金属ピンの挿入に耐えられず、病的な骨折が多発する可能性があるためです。
合併症を避けるため、人工関節の必要性は可能な限り早期に判断する必要があります。手術は禁忌が生じる前に行うべきです。人工関節は、45~65歳で体重70kg未満の患者に行うと最も効果的です。
あまり一般的ではないが臓器を温存する手術の中で、矯正骨切り術と関節髄質バイパス術が最もよく話題になります。
関節髄腔バイパス術では、特殊なシャント(金属製の中空チューブ)を用いて大腿骨髄管を膝関節腔に接続します。この介入により、大腿骨下3分の1から髄質脂肪が膝関節へ送られ、さらなる栄養と潤滑が提供されます。
患者の下肢軸が変化しており、運動量が著しく制限されていない場合は、矯正骨切り術が行われます。この手術は、脛骨を横断させ、軸を矯正し、特殊なプレートとスクリューを用いて必要な位置にさらに固定することで行われます。この介入の結果、生体力学的プロセスが正常化し、関節における血液循環と代謝が改善されます。
防止
特定の推奨事項に従うことで、膝関節への負担が軽減され、変形性関節症の発症を防ぐことができます。
- 膝の怪我に対しては、サポート(杖)、特別な包帯、医師が承認したその他の器具を使用してください。
- 必要に応じて、整形外科的固定用の装具を使用します。
- 快適な靴を履き、必要に応じて整形外科用のインソール、インサート、外反母趾矯正器具などを使用してください。
- 標準体重を維持し、肥満を避けてください。
- 低運動や過度の運動などの極端を避け、適度な身体活動を行ってください。
- 怪我を避けるために、保護具(特に膝パッド)を使用してください。
- 速やかに医師に相談し、自己治療は行わないでください。
- 仕事と休息の規則を守り、体に健康的な睡眠を与えましょう。
膝周辺の小さな不快感であっても、定期的に気になる場合は、医師(整形外科医、外傷専門医、外科医)に相談してください。すでに変形性関節症と診断されている場合は、病状の進行を抑えるためにあらゆる手段を講じることが重要です。
予測
予後は、病理学的プロセスの段階と軽視、および患者の年齢と全般的な健康状態によって決まります。
病気が長期に進行すると、二次的な反応性滑膜炎、特発性血関節炎、大腿骨顆部骨壊死、強直、膝蓋骨外亜脱臼が発生する場合があります。
膝関節の変形性膝関節症は、患肢の機能を著しく損なう可能性があり、障害や障害につながる可能性があります。治療により、疼痛症候群を「抑制」し、膝の機能を改善することは多くの場合可能です。しかし残念ながら、成人患者の場合、損傷した軟骨組織を完全に修復することは不可能です。場合によっては、医師が人工関節置換術を勧めることもあります。


