股関節軟骨損傷を背景に、骨および関節装置の進行性ジストロフィーおよび変性過程を伴う場合、医師は股関節症と診断します。この病態は変形性股関節症とも呼ばれます。この病態は、関節痛、関節機能の制限、および関節の湾曲を特徴とします。治療は主に、病状の悪化を抑制し、患者の状態を改善することに重点が置かれます。病態はゆっくりと、しかし着実に進行し、強直や関節不安定性が生じることがあります。[ 1 ]
疫学
統計によると、世界人口の約15%が変形性股関節症に罹患しています。しかし、多くの専門家は、実際にはもっと多くの患者がいると考えています。なぜなら、多くの患者では病理学的プロセスが無症状であるからです。医師は、例えば他の病気の検査でレントゲン検査を受けた際に、股関節症が偶然発見されることがよくあると指摘しています。
50歳までは、男性の方が女性よりもわずかに多く(約20%)罹患すると考えられます。これは主に、男性では大腿骨頭壊死の割合が高いためです。50歳を過ぎると、変形性股関節症は女性に多く診断されますが、これはホルモンの変化とそれに伴う筋骨格系の機能低下が原因です。
今日、多くの国で変形性関節症の状況は悪化の一途を辿っています。専門家は、国民の身体活動の低下と肥満患者の増加が原因であると説明しています。
原因 変形性股関節症
股関節の変形性関節症の最も一般的な原因は、関節にかかる負荷と関節の代償的な「予備力」の不一致です。病状の進行を促す直接的な「アクセルペダル」は以下のとおりです。
- 太りすぎ;
- 常に立ち続けること。
- 脊椎の湾曲;
- 激しいスポーツ活動(ジャンプ、重いものを持ち上げて運ぶ、走る)。
病態の発症には、代謝障害、ホルモンバランスの急激な変化、股関節の栄養障害および血液循環障害、軟骨組織の病態に対する遺伝的素因、高齢、外傷などの要因も関与していると考えられています。この疾患は、乾癬性関節炎や関節リウマチの患者によく見られます。[ 2 ]
危険因子
変形性股関節症の発症の危険因子は、永続的なものと、まだ影響を受ける(変化する)可能性があるものに分けられます。
永続的な要因には、先天性または構造的異常が含まれます。
- 股関節形成不全;
- 大腿骨頭骨端融解;
- レッグ・カルヴェ・ペルテス症候群;
- 軟骨の発達の異常。
- 大腿寛骨臼インピンジメント疾患。
変更可能な要因には次のものがあります:
- 太りすぎ;
- プロスポーツ - 特に怪我をしやすいスポーツや衝撃の大きいスポーツ。
- 重い物の定期的な持ち上げや運搬、立ち作業。
- 定期的に振動にさらされ、股関節に頻繁に繰り返し負担がかかる。
- 頻繁に屈んだりしゃがんだりする作業。
リスクグループには、プロのアスリートや高齢者、妊娠中および更年期の女性が含まれます。[ 3 ]
病因
股関節変形性関節症は、関節軟骨組織の局所的な破壊を引き起こす病態であり、軟骨下骨の変化を伴い、さらに縁に沿って骨の突出が進行します。これらの病理学的変化は、外傷やその他の損傷の影響による代償反応として現れることがあります。しかし、このような継続的な影響を背景に、代償機構は徐々に機能不全に陥ります。例えば、肥満患者の場合、体重が病変のある関節に定期的に負荷をかけると、関節の動きが制限され、さらには不可能になります。関節端の骨、軟骨、線維性癒着が形成されます。
関節可動域制限は、外傷(創傷、断片的閉鎖骨折、打撲など)、感染症または変性疾患、病的な関節内プロセスの不適切な治療の結果として起こり得る。[ 4 ]
症状 変形性股関節症
変形性関節症の患者は、主に股関節の痛みと可動域制限を訴えます。しかし、大腿骨頭に嚢胞性病変がある場合など、個々の症例では痛みが全くないこともあります。
痛みの部位 - 病変側の鼠径部、足首までの下部に広がる可能性があります。
痛みと身体活動の間には相関関係があります(ただし、慢性痛が永続的に続く最終段階は除きます)。痛みの感覚の強さは、時折感じる不快感から、持続的で顕著な症候群まで様々です。
患者が不快感を抑えようとすると、徐々に健側の脚に体重がかかり、時間が経つにつれて歩行に変化が現れ、跛行(びっこ)が現れるようになります。
その他のよくある症状としては、股関節のこわばり感、特に長時間の休息後に最初の一歩を踏み出す際のこわばり感などが挙げられます。変形性関節症に加えて、関節リウマチや痛風を患っている場合は、この症状がさらに顕著になります。
関節の動きが困難になり、最終的には完全に動かなくなることもあります。安定した拘縮が生じ、腰椎過前弯により脊椎が弯曲します。
関節機能低下の最初の兆候としては、靴を履くのが困難になったり、スポーツをするのが難しくなったりすることが挙げられます。その後、歩くことや階段を上ることなども困難になってきます。[ 5 ]
ステージ
変形性関節症の最も典型的な症状は股関節の痛みです。症状の重症度は病状の進行段階と密接に関連しています。そのため、初期段階では、患者は軽度の不快感や一時的な運動機能の硬直を訴えるだけです。時間が経つにつれて臨床像は拡大し、痛みは慢性化して増大し、運動能力が低下します。
ほとんどの専門家は、この病気には3つの程度があると言います。
- 変形性股関節症(I度)は、症状が現れにくいか、症状が極めて弱いため、患者がほとんど気づかないことが多いです。軽い不快感は、運動中または運動後にのみ現れますが、患者はこれを通常の疲労と関連付けています。運動振幅はほとんど損なわれません。X線画像では、関節間隙がわずかに狭まっていることが認められます。治療は保存的です。
- 変形性股関節症(II度)は、関節への負荷や気象条件の変化を受けた後に特に痛みが増し、特に夜間に不快感が増し、軽度の運動制限が認められます。長時間の立位保持の後、患者は典型的な「アヒル」歩行、つまり歩行中に左右に揺れているような歩行を呈します。患肢を横に動かしたり、靴を履いたりする際に、多少の困難が生じることがあります。長時間座った後に立ち上がる際、最初の数歩を踏み出すのが困難です。この段階で病状が治療されない場合、筋肉の部分的な萎縮や、患肢の軽度の短縮が生じる可能性があります。X線検査では、股関節間隙の狭小化、骨芽細胞の形成、腸骨頭および大腿骨の壊死が認められます。磁気共鳴画像検査(MRI)では、軟骨組織のジストロフィーや関節腔内の骨片の有無を観察できます。治療は変性プロセスの抑制を目的としており、保存的治療または低侵襲性外科治療が行われます。
- 変形性股関節症(III度)は、顕著な運動障害を伴い、最終的には完全に動けなくなります。疼痛症候群は持続性で、身体活動に依存しなくなります。疼痛に加えて、患者は不眠症とそれに伴う易刺激性、抑うつ状態を訴えます。股関節は動けなくなり、明らかな跛行が見られます。レントゲン検査では、大腿骨頭と軟骨組織の完全な破壊、および大きな辺縁腫瘍の形成が認められます。治療は外科手術です。
合併症とその結果
ほとんどの患者さんにおいて、股関節の変形性関節症は数年から数十年かけて非常にゆっくりと進行します。適切な時期に治療を開始すれば、この進行は大幅に遅くなり、運動機能の維持が可能になります。必要な治療が受けられない場合、合併症のリスクが高まります。
- 股関節と脊柱の重度の湾曲。
- 四肢が完全に動かなくなるまでの移動の制限(強直)
- 患側の脚の短縮;
- 骨の変形について。
患者は労働能力を失い、場合によっては移動能力やセルフケア能力も失います。進行した症例では、患者の生活の質が低下します。病状の進行段階と程度に応じて、障害群に分類することが可能です。[ 6 ]
診断 変形性股関節症
現在の訴えや症状が股関節の損傷、重労働、関節リウマチなどの関連する危険因子に関連している場合、変形性股関節症が疑われます。
身体診察は、変形性関節症の比較的進行した段階でのみ有用となる場合があります。股関節を内旋させる際に鼠径部の疼痛症候群が悪化し、時には関節を極度に曲げた際に特徴的な違和感を覚えることがあります。拘縮、安定した運動制限、関節変形が認められます。
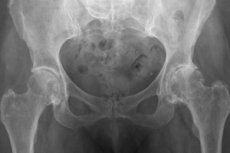
典型的なX線所見には次のようなものがあります。
- 辺縁骨の成長;
- 関節スペースの狭小化;
- 寛骨臼および大腿骨頭の軟骨下骨硬化症の兆候。
- 寛骨臼底突出。
頭部骨壊死の進行は、以下の点によって示されます。
- 骨壊死の病巣は骨硬化の領域に囲まれています。
- 骨組織は、頭の荷重された極の下に「三日月形」で排出されます。
- 骨壊死巣上部の荷重部には印象骨折がある。
- 関節面が変形している。
- 軟骨が破壊されています。
レントゲン検査に加えて、他の機器による診断も使用されます。
- 磁気共鳴画像法とコンピューター断層撮影法は、病変の構造やその他の特徴を明らかにし、病変の程度と局在を評価するために使用されます。
- 放射性核種スキャンは、頭部の骨壊死の病巣を特定するのに役立ちます(この検査は、鎌状赤血球貧血を背景とした変形性関節症の患者に特に関連しています)。
臨床検査は、二次病態の鑑別または確定診断のための補助的な診断手段として処方されます。特に、痛風、全身性エリテマトーデス、鎌状赤血球貧血、血清陽性および陰性の関節リウマチなどの疾患の除外に重点が置かれます。
差動診断
放射線学的検査および断層撮影検査は通常、病理に関する包括的な情報を提供し、正しい診断を下すことを可能にします。一般的に、変形性股関節症は、以下のような疾患と区別する必要があります。
- 腰椎骨軟骨症;
- 脊柱管狭窄症;
- 知覚異常性大腿痛、またはベルンガルト・ロス病(外側大腿皮神経症候群)
- 転子炎(寛骨臼滑液包炎);
- 大腿骨および骨盤への転移;
- 股関節炎;
- 骨盤骨折、大腿骨頸部骨折;
- 線維筋痛症。
状況によっては、疼痛症候群の原因を特定するために、麻酔薬を用いた関節内ブロックが行われることがあります(X線所見が認められない場合)。股関節穿刺を行い、関節液の細菌学的分析をさらに行います。適応があれば、穿頭生検と生体材料の組織学的検査、腰椎のコンピュータ画像または磁気共鳴画像検査が推奨されることがあります。
処理 変形性股関節症
治療法には保存療法と外科的介入が含まれます。治療法の選択は、症状の強度、患者の年齢、病変の広がり具合、関節内バイオメカニクス障害の重症度、および骨壊死病変の体積によって異なります。
治療処置は、痛みを軽減し、股関節の運動振幅と機能を回復し、四肢の長さを正常化し、骨壊死によって損傷した関節を保護することを目的としています。
非薬効的な影響には次のようなものがあります:
- 体重の正常化;
- 理学療法;
- 松葉杖や整形外科用器具などを使用して患肢への負担を軽減します。
薬物療法は通常、鎮痛剤(非ステロイド性抗炎症薬)、軟骨保護剤、鎮痙剤の服用で構成されます。必要に応じて、医師は基本的な治療法を調整します(例えば、関節リウマチや痛風の患者など)。[ 7 ]
医薬品
薬は症状を軽減し、損傷した組織を修復し、その後の変性過程を抑制するために処方されます。最も需要が高いのは、以下のグループの薬です。
- 痛みや炎症反応を和らげる非ステロイド性抗炎症薬(イブプロフェン、ケトロール、ジクロフェナク、インドメタシン - 錠剤、注射剤、外用剤、坐剤の形で)。
- 疼痛症候群を抑制するコルチコステロイドホルモン剤(コルチコステロイドは関節腔内に直接注入されることが多い)。
- 鎮痛剤および鎮痙剤(特にミドカーム)
- 軟骨保護剤(グルコサミン、コンドロイチンなど)。
長期かつ安定した使用が必要な一般的な薬剤は、軟骨保護剤です。軟骨組織に栄養を飽和させ、変性プロセスを抑制し、新しい細胞の成長を促進します。軟骨保護剤は、病状が初期または中等度の場合に服用するとより効果的です。服用は定期的に、かつ長期間(2ヶ月以上)行う必要があります。
変形性関節症が大腿骨頭壊死を合併している場合は、脂質低下薬による治療が補完されます。例:
ロバスタチン |
最大用量は1日40mg、開始用量は1日10mgです。長期使用により、胃腸障害、頭痛、不眠症、めまいなどの症状が現れることがあります。このような症状が現れた場合は、医師に相談し、処方箋の修正を行ってください。 |
多くの専門家は、スタノゾロールを1日6mg摂取することの有効性を指摘しています。
プロスタサイクリン誘導体などの血管拡張剤の投与により、好ましい臨床的および放射線学的動態が認められます。
変形性関節症および骨壊死の初期段階では効果的です。
エノキサパリン |
抗凝固剤である低分子量ヘパリンは、血栓塞栓症および出血性合併症のリスクを評価した上で、個々の患者に合わせて処方されます。最も一般的に使用される用量は、医師の監督下で1日1回1.5mg/kgを皮下注射し、平均10日間投与することです。 |
アレンドロネート |
アレンドロン酸製剤は、朝食の2時間前に経口摂取してください。ビタミンDおよびカルシウム製剤との併用が推奨されます。治療は通常長期間にわたります。起こりうる副作用:過敏反応、腹痛、腹部膨満感、消化器疾患。 |
ナロピン |
カテーテルを通して硬膜外腔に麻酔薬を注入し、麻酔濃度(個別に決定)を1週間にわたって持続的に投与する処置が行われます。この処置は、大腿骨頭の圧潰を予防するのに役立ちます。 |
上記の薬剤は、非ステロイド性抗炎症薬、軟骨保護薬、鎮痙薬などの対症療法と併用する必要があります。
理学療法治療
変形性股関節症の主な治療法として推奨されているのは、衝撃波療法です。病状の第1度または第2度において、この治療法は疼痛症候群を迅速に緩和し、運動機能を回復させ、関節組織の破壊を遅らせ、回復プロセスを活性化させます。
超低周波音波の音響振動は、患部の股関節に妨げられることなく浸透し、炎症、変性、およびジストロフィーの病巣に直接作用することで、血液循環と栄養状態を改善します。この治療は、集中的な手技療法と同様に作用し、組織への血液供給が改善され、血液の停滞が解消され、回復が始まります。
専門家によると、衝撃波療法は局所的な代謝プロセスを迅速に改善し、変形性関節症の症状を緩和するだけでなく、発症の原因を部分的に除去します。その効果は長期にわたり持続します。
理学療法や病状の第3度においては、主な治療法を背景にして治療を行うことも可能です。しかし、この場合には、股関節形成術後のリハビリテーション段階において衝撃波療法がより適切です。[ 8 ]
外科的治療
変形性股関節症が股関節の著しい摩耗を伴い、薬物療法が奏効せず、荷重時だけでなく安静時にも激しい痛みが生じる場合、医師は人工関節への置換手術を勧めることがあります。この手術は、痛みの症状を軽減し、機能を回復させるのに役立ちます。
手術の準備は外来で行います。手術手順はおおよそ以下の通りです。硬膜外麻酔または全身麻酔下で股関節を露出させ、関節窩の表面とともに骨頭を切除します。寛骨臼カップのアナログと人工骨頭を備えた人工関節を内部に埋め込み、骨セメントなどの方法で固定します。手術後、患者は少なくとも2週間の入院観察を受けます。最終的なリハビリテーションは専門のクリニックまたは診療科で行われます。最初は松葉杖を使った適切な運動を勧め、2ヶ月目までに股関節への最大許容荷重に達します。
防止
健康な股関節を持つ人だけでなく、変形性関節症の患者にとっても、予防措置は不可欠です。病状の進行を遅らせるだけでなく、発症を予防するために、医師は以下の対策を推奨しています。
- 適切な(完全でバランスのとれた)栄養のルールを遵守します。
- 自分の体重を管理するため;
- 身体を健康に保ち、活動的に過ごし、定期的に朝の運動をし、長い散歩をしましょう。
- 外傷や低体温を避けてください。
股関節への過負荷を避け、四肢の損傷(打撲、骨折、捻挫)や骨系の病状(扁平足、脊椎の湾曲、形成異常)を適時適切に治療し、身体活動を続けることが重要です。
予測
変形性股関節症は、進行初期に治療する方が効果的です。進行期になると治療が困難になり、多くの場合、人工関節置換術が必要になります。その他の合併症としては、以下のようなものが挙げられます。
- 感染性炎症性病理;
- 坐骨神経または大腿神経の圧迫。
- 滑液包炎;
- 亜脱臼;
- 腱膣炎。
変形性関節症の増悪は、炎症過程の周期性と関連しています。ほとんどの場合、再発は外傷や感染性疾患の後に起こる無菌性炎症です。この時期には、痛みが増悪し、発熱や関節周囲の浮腫が現れることがあります。
予後を改善するために、医師は適切な時期に医師の診察を受け、すべての診察を受け、肥満がある場合は食事療法に従うことを勧めています。体重を減らすことは、損傷した関節を修復し、症状を緩和するのに役立ちます。しかし、バランスの取れた食事は、太りすぎの人だけでなく、他のすべての患者にも当てはまります。適切な栄養は、軟骨と骨組織の栄養状態を改善し、水と電解質のバランスを安定させるのに役立つからです。食事には、動物性脂肪や乳化脂肪、菓子、保存料、燻製肉、漬物を多く含めないようにしてください。体内の軟骨の再生には、白身肉、乳製品、卵などの形で十分な量のタンパク質を摂取する必要があります。食事にはコラーゲンを含めることが必須です。専門家は、あらゆる種類のゼリー、ゼリー、キセル、マーマレードなどを定期的に摂取することを勧めています。
病気の進行度に関わらず、すべての患者は患肢を可能な限り楽にする必要があります。例えば、松葉杖、杖、その他の整形外科用器具を使用するなどです。股関節の変形性関節症などの変性疾患は不可逆的ですが、早期治療により可動性を維持できる可能性が高まります。


