記事の医療専門家
新しい出版物
原発性腫瘍が門脈系によって排出されるか、または全身循環の他の静脈によって排出されるかに関係なく、肝臓は血行性腫瘍転移の最も一般的な発生部位です。
肝転移は多くの癌、特に消化管、乳がん、肺がん、膵臓がんに多く見られます。初期症状は通常非特異的(例:体重減少、右上腹部不快感)ですが、原発癌の症状が併発することもあります。体重減少、肝腫大、および肝転移リスクの高い原発腫瘍を有する患者では、肝転移が疑われます。診断は通常、画像検査によって確定され、最も一般的には超音波検査または造影ヘリカルCTが用いられます。治療には通常、緩和化学療法が含まれます。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
病因
隣接臓器の悪性腫瘍による肝臓への浸潤、リンパ管を通した逆行性転移、血管に沿った転移は比較的まれです。
門脈塞栓は、門脈系の悪性腫瘍から肝臓に侵入します。まれに、子宮、卵巣、腎臓、前立腺、膀胱の原発性腫瘍が門脈系に流入する隣接組織に浸潤し、肝臓への塞栓性転移を引き起こすことがありますが、これらの臓器からの肝転移は極めてまれです。
明らかに頻繁に起こる肝動脈を介した転移播種は、肝内転移の場合と同じ像を呈するため、組織学的に確定するのは困難である。
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
マクロ画像
肝臓の損傷の程度はさまざまです。顕微鏡的に1〜2個のリンパ節のみを検出することもあれば、転移で「詰まった」著しく拡大した肝臓を検出することもあります。肝臓の重量は5000gに達することがよくあります。転移の影響を受けた肝臓の重量が21,500gであった症例が報告されています。転移は通常白色で、境界が明瞭です。腫瘍の粘稠度は、腫瘍細胞と線維性間質の体積比に依存します。腫瘍の中心部の軟化、壊死、出血性の含浸が観察されることがあります。転移リンパ節の中心壊死は、血液供給が不十分なために発生し、肝臓の表面に退縮が現れます。周辺に位置する転移リンパ節では、しばしば肝周囲炎が発生します。リンパ節は、静脈充血の領域に囲まれている場合があります。門脈への浸潤がしばしば観察されます。動脈は悪性組織に囲まれている場合もありますが、腫瘍血栓の影響を受けることはほとんどありません。
腫瘍細胞は急速に転移し、血管周囲のリンパ管経路と門脈の枝に沿って肝臓の広い領域に広がります。
血管造影検査の結果、肝細胞癌とは異なり、肝転移への動脈血供給が乏しいことが示唆されています。これは特に、原発性消化管腫瘍の転移において顕著です。
組織学的検査
肝転移は原発腫瘍と同じ組織学的構造を示す場合があります。しかし、必ずしもそうとは限りません。原発巣は高度に分化した腫瘍であることが多い一方で、肝転移は低分化であるため、組織学的検査ではその起源を特定できない場合もあります。
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
症状 肝転移
初期の肝転移は無症状の場合があります。初期には非特異的な徴候(例:体重減少、食欲不振、発熱)が最もよく見られます。肝臓は腫大し、硬くなり、圧痛を伴うことがあります。容易に触知できる結節を伴う著明な肝腫大は、進行性疾患を示唆します。まれではあるものの特徴的な症状として、肝臓の摩擦音、胸膜炎による胸痛、右側腹部痛などがあります。特に膵癌では、脾腫が発生することがあります。腫瘍が腹膜浸潤を伴う播種により腹水が生じることがありますが、腫瘍が胆道閉塞を引き起こさない限り、黄疸は通常認められないか、軽度です。末期には、進行性の黄疸と肝性脳症により死を告げられます。
臨床像は、肝転移の症状と原発腫瘍の症状から構成されることがあります。
患者は倦怠感、疲労感の増加、体重減少を訴えます。上腹部の膨満感と重苦しさは、肝臓の腫大によって引き起こされます。胆石疝痛に似た急性または発作性の腹痛が現れる場合もあります。発熱や発汗がみられる場合もあります。
著しい体重減少がみられる場合、患者は衰弱し、腹部が膨張します。肝臓は正常の大きさの場合もありますが、時には上腹部に肝臓の輪郭が見えるほどに膨張することがあります。転移リンパ節は緻密な粘稠度を示し、表面に臍窩状の陥凹が見られる場合もあります。転移リンパ節上部で摩擦音が聞こえることがあります。血流が乏しいため、動脈音は聞こえません。門脈の開存性が正常であっても、脾腫はよく見られます。黄疸は軽度または認められません。強い黄疸は、大きな胆管への浸潤を示唆します。
下肢の浮腫と前腹壁の静脈の拡張は、影響を受けた肝臓による下大静脈の圧迫を示しています。
右側の鎖骨上リンパ節が影響を受ける可能性があります。
胸水は、他のいくつかの局所症状とともに、肺への転移または肺の原発性腫瘍の存在を示している可能性があります。
腹水の発生は、腹膜が関与していることを反映しており、場合によっては門脈血栓症も伴います。門脈血栓症と門脈圧亢進症の結果として、出血が生じる可能性があります。乳がん、大腸がん、または小細胞肺がんの肝転移のまれな合併症として、機械的黄疸が挙げられます。
転移は真の肝腫大の最も一般的な原因です。
低血糖は肝転移のまれな症状です。原発腫瘍は通常、肉腫です。まれに、腫瘍の広範な浸潤や肝実質梗塞により、劇症肝不全に至ることがあります。
小腸および気管支の悪性カルチノイド腫瘍が血管運動障害および気管支狭窄を伴う場合、肝臓に多発転移が必ず検出されます。
便の変色は、胆管が完全に閉塞した場合にのみ発生します。原発性腫瘍が消化管に限局している場合は、便潜血検査が陽性となることがあります。
どこが痛みますか?
あなたを悩ましているのは何ですか?
診断 肝転移
肝転移が疑われる場合、通常は肝機能検査が行われますが、この病態に特異的な検査ではありません。典型的には、アルカリホスファターゼ、γ-グルタミルトランスペプチダーゼ、そして時に他の酵素よりも高い頻度でLDPが上昇します。アミノトランスフェラーゼ値は変動します。機器検査は感度と特異度が非常に高いです。超音波検査は通常有益ですが、造影剤を用いたスパイラルCT検査の方がより正確な結果が得られることが多いです。MRIは比較的正確です。
肝生検は確定診断に有用であり、他の検査では十分な情報が得られない場合、または治療法の選択に組織学的検証(例:肝転移細胞の種類)が必要な場合に実施されます。生検は超音波ガイド下またはCTガイド下で実施することが望ましいです。
 [ 46 ]
[ 46 ]
生化学指標
肝臓が大きくても、その機能は保たれる場合があります。比較的細い肝内胆管の圧迫は、黄疸を伴わない場合があります。胆汁は影響を受けていない胆管を通って流れることがあります。血清ビリルビン値が2mg%(34μmol/l)を超えると、肝門部における大きな胆管の開存性が損なわれていることを示します。
転移による肝障害の生化学的基準には、アルカリホスファターゼ(LDH)活性の上昇が含まれます。血清トランスアミナーゼ活性の上昇も考えられます。血清中のビリルビン濃度、ならびにアルカリホスファターゼ、LDH、トランスアミナーゼ活性が正常範囲内であれば、転移がない確率は98%です。
血清アルブミン濃度は正常またはわずかに低下しています。血清グロブリン値は上昇することがあり、場合によっては著しく上昇することがあります。電気泳動検査では、α2グロブリンまたはγグロブリンの上昇が明らかになることがあります。
一部の患者では、血清中に癌胎児性抗原が検出されます。
腹水にはタンパク質含有量が増加し、時には癌胎児性抗原が存在することがあります。LDH 活性は血清の 3 倍です。
 [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ]
[ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ]
血液学的変化
好中球増多症は非常によく見られ、白血球数が40~50・10 9 /lまで増加することもあります。軽度の貧血が起こることもあります。
 [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ]
肝生検
肝生検の診断的価値は、超音波、CT、または腹腔鏡検査による視覚的管理下で実施することで高まります。腫瘍組織は特徴的な白色を呈し、軟らかい性質をしています。腫瘍柱が採取できない場合は、血栓や組織片を検査し、腫瘍細胞の有無を確認する必要があります。腫瘍細胞を吸引できない場合でも、増殖性および異常な胆管、浮腫状の門脈管における好中球、および類洞の局所的拡張が認められれば、隣接領域への転移の存在が示唆されます。
標本の組織学的検査では、特に転移巣の顕著な退形成が認められる場合、必ずしも原発腫瘍の局在を特定できるとは限りません。吸引液の細胞診や生検標本の捺印により、この方法の診断価値がいくらか高まる可能性があります。
組織化学染色は、細胞診や少量の組織サンプルの場合に特に重要です。モノクローナル抗体、特にHEPPARIは肝細胞には反応しますが、胆管上皮細胞や非実質性肝細胞には反応しません。この抗体は、原発性肝癌と転移性肝癌を鑑別することができます。
腫瘍の塊が大きく、肝臓のサイズが大きく、触知可能なリンパ節が存在する場合、肝穿刺生検中に転移が検出される可能性が高くなります。
X線検査
腹部単純X線写真では肝臓の腫大が認められます。横隔膜は隆起し、輪郭が不整となることがあります。原発性癌や血管腫の石灰化、また大腸癌、乳癌、甲状腺癌、気管支癌の転移が時折観察されます。
胸部X線検査により、関連する肺転移が明らかになる場合があります。
バリウムを用いた上部消化管のX線造影検査では、食道静脈瘤、胃の左方偏位、小弯の硬直が観察されます。虹彩鏡検査では、肝角および横行結腸の脱出が認められます。
走査
スキャンでは、通常、直径2cmを超える病変を特定できます。腫瘍リンパ節の大きさ、数、位置を特定することは重要であり、これは肝切除の可能性を評価し、患者の経過を観察するために不可欠です。
超音波検査は、費用がかからず簡便かつ効果的な診断法です。超音波検査では、転移はエコー源として現れます。特に術中超音波検査は肝転移の診断に有効です。
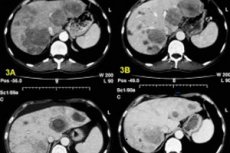
AGでは、転移は放射線吸収の低い病巣として現れます。結腸からの転移は通常、中心部が大きな無血管性で、その周辺に造影剤がリング状に集積しています。癌のために結腸切除を受けた患者の約29%で、CT検査により隠れた肝転移が明らかになります。造影剤の集積が遅れることで、転移の検出頻度が高まります。ヨードリポール造影剤を用いたCT検査も用いられます。
T1強調MRIは、大腸がんの肝転移を検出するのに最適な方法です。T2強調画像では、転移巣に隣接する肝組織の腫脹が確認できます。
酸化鉄またはガドリニウムを用いたMRIは感度が高い。デュプレックスカラードプラー超音波検査では、肝硬変や門脈圧亢進症に比べて門脈のうっ血がそれほど顕著ではないことが分かる。
 [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ]
[ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ]
診断の難しさ
原発性腫瘍と診断され、肝転移が疑われる患者の場合、臨床データに基づいて転移の存在を確認することは通常不可能です。血清ビリルビン値、血清トランスアミナーゼ活性、およびアルカリホスファターゼ値の上昇は、肝転移の可能性を示唆します。確定診断のために、肝穿刺生検、シンチグラフィー、および腹腔鏡検査が行われます。
診断上のもう 1 つの問題は、通常は純粋に科学的な関心事ですが、転移性肝疾患と診断された際に原発腫瘍の位置が不明なことです。原発腫瘍は、乳がん、甲状腺がん、または肺がんである可能性があります。便潜血検査で陽性の結果が出れば、腫瘍が消化管に位置していることを示します。皮膚腫瘍の切除歴や母斑の存在は、悪性黒色腫を示唆します。膵体部がんが疑われる場合は、内視鏡的逆行性胆道膵管造影検査が必要です。通常、原発腫瘍の位置は、肝臓の穿刺生検の結果に基づいて決定できます。しかし、生検で扁平上皮細胞、硬細胞、円筒状細胞、または未分化細胞しか明らかにならず、原発病変の位置が不明のままになることもあります。
何を調べる必要がありますか?
処理 肝転移
治療は転移の範囲によって異なります。単発性または多発性転移を伴う大腸がんでは、切除によって生存期間が延長する可能性があります。原発腫瘍の特性によっては、全身化学療法によって腫瘍が縮小し生存期間が延長する可能性がありますが、治癒は期待できません。一方、動脈内化学療法では、全身的な副作用を軽減または軽減しながら、同様の結果が得られる場合があります。肝臓放射線療法は、進行した転移巣の疼痛を軽減することがありますが、生存期間を延長させることはできません。進行した病変は致命的であるため、最善のアプローチは、患者の緩和ケアと家族のサポートです。
治療成績は依然として満足のいくものではありません。無治療の方が予後が良好な患者(例えば、肝転移を伴う直腸がんの患者)では、特定の治療を行うことで予後が改善します。発表されている結果のほとんどは、対照試験なしで得られたものです。しかしながら、患者とその家族の希望を奪うことのないよう、すべての症例において治療を行うべきです。副作用を最小限に抑えながら腫瘍の増殖を最大限に遅らせることができる治療法が選択されます。
5-フルオロウラシルとミトキサントロンをメトトレキサートとロムスチンと併用する併用療法が行われます。重篤な副作用を伴い、対照試験の結果は得られていません。転移性乳がんにおいて、最も良好な治療結果が得られています。
転移は放射線療法に抵抗性を示します。カルチノイド症候群では、高いリスクを伴う外科的介入が適応となります。転移リンパ節は比較的容易に核出可能です。腫瘍リンパ節に栄養を送る肝動脈の枝を塞栓する方が望ましいと考えられています。他の腫瘍の転移では、ゼラチンフォームを用いた動脈塞栓術も用いられます。
肝動脈への化学療法薬の投与
原発性および続発性肝腫瘍への血液供給は主に肝動脈から行われますが、門脈もわずかに役割を果たします。肝動脈カテーテル挿入により、腫瘍に細胞増殖抑制薬を投与することができます。カテーテルは通常、胃十二指腸動脈から肝動脈に挿入されます。胆嚢は摘出されます。通常使用される化学療法薬はフロクスウリジンで、その80~95%は肝臓を初めて通過する際に吸収されます。フロクスウリジンは、埋め込み型注入器を用いて2週間にわたり、毎月徐々に投与されます。
この治療法は、患者の20%で腫瘍の縮小、50%で病状の改善をもたらします。大腸がんの場合、この治療法による生存期間は、対照群の8ヶ月から26ヶ月に延長しました。ある研究によると、局所化学療法の結果は全身療法の結果よりも良好でした。別の研究では、肝動脈を通して化学療法を投与したところ、69人の患者のうち35人に病状の改善が見られ、9人は病状に変化がなく、25人は腫瘍の進行が見られました。
合併症には、敗血症、カテーテル機能不全、消化性潰瘍、化学性胆嚢炎および肝炎、硬化性胆管炎などがありました。
肝切除後の追加治療方法として、肝動脈を通じた薬剤の灌流を使用することができます。
肝動脈を通じた細胞増殖抑制剤の局所灌流と凍結療法の併用に関する報告があります。
超音波制御下で組織内レーザー光凝固術も実施しました。CT検査では腫瘍の体積が50%減少したことが確認されました。
大腸癌転移の除去
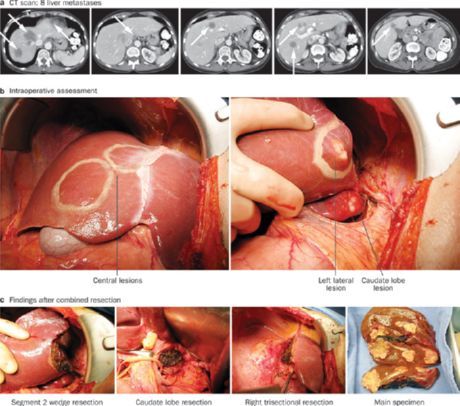
転移性腫瘍はゆっくりと成長し、孤立性で、その多くは被膜下に限局しています。患部肝切除は、患者の5~10%で実施可能です。術前に肝臓スキャンを実施します。動脈門脈造影CTは高感度です。術中超音波検査も必要です。肝切除は、肝臓に転移が4個以下で、他臓器への損傷や重篤な併存疾患がない場合に適応となります。4人に1人の患者では、手術中に切除予定量を増やす必要があり、8人に1人の患者では切除を断念せざるを得ません。通常は、葉切除または区域切除が行われます。
転移切除を受けた患者607名を対象とした多施設共同研究では、肝転移の再発は患者の43%に認められ、肺転移の再発は31%に認められました。患者の36%は1年以内に再発が検出されました。患者の25%は腫瘍再発の兆候なしに5年間生存しました。別の研究では、10年生存率は非常に高く、21%に達しました。患者の血清中の癌胎児性抗原濃度が200 ng/mlを超えず、切除マージンは腫瘍から少なくとも1 cmあり、切除された肝臓組織の重量が1000 g未満であれば、再発の兆候のない5年生存率は50%を超えました。切除しても腫瘍から十分な距離を後退できない場合、および転移が両葉に限局している場合、再発リスクが高まることが知られています。150人の患者を対象とした研究では、肝切除(患者の46%)により平均余命が37ヶ月延長し、「非根治的」切除(患者の12%)後の平均余命は21.2ヶ月、切除不能腫瘍(患者の42%)では16.5ヶ月でした。
しかし、肝転移の外科的治療の有効性を最終的に評価するには、対照試験が必要です。
 [ 73 ], [ 74 ], [ 75 ], [ 76 ], [ 77 ]
[ 73 ], [ 74 ], [ 75 ], [ 76 ], [ 77 ]
肝臓移植
転移性癌の肝移植後の2年生存率は平均わずか6%です。
膵臓の内分泌腫瘍や肝転移のある患者の場合、原発腫瘍も切除すれば肝移植のほうが効果的であることがわかった。


