視神経は、眼の網膜から後頭葉の皮質への視覚インパルスを伝導する。
壊血症を収集するとき、患者が視力の変化を有するかどうかが判定される。視力の変化(遠くまたは近く)は、眼科医の能力の範囲内である。視覚障害の一時的なエピソード、視野の制限、視力検査の存在または複雑な視覚幻覚では、ビジュアルアナライザ全体の詳細な検査が必要です。最も一般的な原因の過渡視覚障害 - 片頭痛の視覚前兆を伴います。視覚障害は、より多くの場合、光の点滅または輝くジグザグ(写真)、ちらつき、サイトの落ち込みまたは視野全体によって表される。頭痛の発症前に片頭痛の視覚的覚醒は0.5〜1時間(またはそれ未満)に現れ、平均で10〜30分(1時間以下)持続する。片頭痛の頭痛は、オーラの終了後60分以内に起こる。幻視型光視症(フラッシュ、火花、ジグザグ)はcalcarineの畝間に病理学的病巣刺激樹皮の存在下でオーラてんかん発作であってもよいです。
視力および勉強
視力は眼科医によって決定される。遠くの視力を評価するには、円、文字、数字で特殊な表を使用します。ウクライナの標準テーブルが、使用されるサイズ等差数列に上から下に減少する兆候(視標)の10-12シリーズを含みます。ビジョンは、5メートルの距離から検査され、テーブルは十分に点灯する必要があります。被験者この距離は10分(上から数えて)行を視標識別可能なそのような視力を受け取る(視力1)正常時。等、0,8 -被験者がマーク9行目を区別することができる場合、その視力は0.9、8ラインであります 換言すれば、トップダウンから後続の各読取ラインは0.1視力の増加を示します。視力の近く(通常は小さな新聞フォントが80センチの距離区別)新聞からテキストを読み取るために、テーブルまたは患者に対する他の特別提供を用いて試験しました。視力は、患者が何も何距離を読み取ることができないほど小さい場合には(手の医師は、被験者の目の高さである)指のスコアに制限されています。これが不可能な場合、どの部屋かを決定するために、患者に尋ねる:暗闇や光の中で-それがあります。視力低下(弱視)または合計失明(黒内障)は網膜または病変において起こる視神経。そのような失明は直接消失と瞳孔の反応(これはアークの求心性瞳孔反射の中断に)光を、健康な目の点灯に応答して、瞳孔の完全な反応のまま(瞳孔反射の遠心アーク、無傷のままで、脳神経IIIの繊維が提供されます)。ビジョンで徐々に進行減少は、視神経または視交叉腫瘍の圧縮で観察しました。
違反の兆候
片目の視力の一時的、短期的な損失(過渡単眼失明または一過性黒内障 - 。ラテン語から「つかの間」のための)は、網膜への血液供給の過渡的な乱れに起因する可能性があります。それは、それが発生したときに「上から落下カーテン」、そしてどのようにその反対の開発で「カーテンを上げる」こととして、患者によって記述されています。通常、ビジョンは数秒または数分で復元されます。急性登場し、3〜4日に減少ビジョン、数日、数週間内に、その後回復し、しばしばを伴うため、プログレッシブ目の痛み、それはの特徴である視神経炎。ビジョンの突然かつ持続的な損失は、光チャネルの領域における前頭蓋窩の際に骨折を発生します。視神経および経時的動脈炎の血管病変を有する。脳底動脈および大脳半球の両方の一次視覚センターの病変を有する心筋の二国間の後頭葉の発達の分岐部の閉塞ゾーンは、「管状」皮質ビジョンや失明を発生した場合。両眼で中心(黄斑)ビジョンの保存に「管状」半盲二国間ビジョン。極における後頭葉の黄斑領域の突起は、いくつかの動脈床と後頭葉梗塞から血液が供給されるという事実に鑑みの狭い中心視野の安全性は、多くの場合、無傷のままです。これらの患者の視力はわずかに減少するが、視力は盲人のように振る舞う。「皮質」失明は中心(黄斑)ビジョンの責任後頭皮質のゾーンの真ん中と後大脳動脈の皮質枝の間に障害吻合した場合に発生します。脳幹への網膜から視覚的な経路が損傷していないので、皮質盲光に異なる安全瞳孔反射、。この障害の色盲の拒否と組み合わせることができるいくつかのケースでは後頭葉及び頭頂後頭の領域の両側性病変と皮質盲、失行優しい眼球運動(患者は、周辺視野において物体側に注意を向けることができない)、視覚的オブジェクトを知覚することができないことそれに触れる。これらの疾患の組み合わせは、バリント症候群と呼ばれる。
ビジョンとその研究
視野は、固定された目が見ることができる空間の部分です。保存性フィールドは、すべての視覚路(視神経、視神経管、光学放射、後頭葉の内側面にファローcalcarineに配置された皮質ゾーン)の状態を決定しました。レンズにおける光線の屈折と交叉し、脳の右半分において同じ名前網膜半分の視交叉の光ファイバーを移動すると、各目の視野の左半分の安全性の原因です。視野は、目ごとに個別に評価されます。近似評価にはいくつかの方法があります。
- 個々の視野の段階的な評価。医者は患者の向かいに座っている。患者は手のひらで目の一つを閉じ、別の目で医者の鼻を見る。踝または可動指は、被験者の頭の後ろから視界の中心まで、周縁部の周りを移動し、患者に槌骨または指の出現の瞬間に注意を促すように依頼する。研究は、視野の4つの象限すべてにおいて交互に実施される。
- 「脅威」の方法は、口頭接触(失語症、多神教など)にアクセスできない患者の視野を調査する必要がある場合に使用されます。鋭い「脅迫的な」動き(周辺から中心まで)を持つ医者は、患者の生徒の開かれた指に彼の手の指をもたらし、彼のフラッシングを見る。視界が維持される場合、患者は指の接近に応答して点滅する。各眼の全視野が検査される。
記載された方法はスクリーニングを意味し、より正確には視野の欠陥は特別な装置、すなわち周囲を用いて検出される。
違反の兆候
単眼視野欠損は通常、眼球、網膜や視神経の障害によって引き起こされる - つまり、クロス(視交叉)の前に視覚経路の敗北は、影響を受ける側に位置する唯一の目の視野の妨害を引き起こします。両眼視野欠損(半盲が)(、つまり、両眼視力の一時的なフィールドを秋右目の右、左 - 右)bitemporalすることができ、または同名(ビューの同じ名前のフィールドを持つ各点眼 - 左または右のいずれか)。Bitemporal視野欠陥が発生したとき視交叉線維の病変(例えば、onyxojおよび下垂体における視神経交叉病変)。視野内の同名の欠陥は視交叉上光学経路の敗北で、すなわち、光学放射線又は視覚皮質、視神経管の病変で起こる(これらの欠陥は、ビューの反対病変フィールドで発生:中心が左半球にある場合、両眼に右視野を落とし、そして反対に)。視野(対下腹部のanopsia)の下同名象限の欠陥の外観 - 側頭葉の敗北は、視野(反対側上方象限anopsia)の同名の上部四分円内の欠陥の外観、および頭頂葉の敗北につながります。
視野の導電性欠陥は、視力の変化とほとんど結合しない。視野に重大な末梢欠陥があっても、中心視力は持続することができる。キアズマ上の視覚経路の損傷によって引き起こされる視野欠損を有する患者は、特に頭頂葉の関与の場合に、これらの欠陥の存在を認識しない可能性がある。
 [1]
[1]
オセカスとその研究
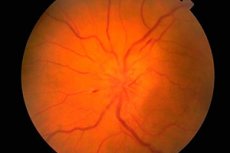
眼底を眼科で検査する。、網膜、網膜血管(視神経の眼内部分初期検眼鏡の下に表示)視神経円板(乳頭)の状態を評価します。眼底の状態の最も重要な特性-視神経の色、その境界の明瞭さ、動脈および静脈(通常16-22)の数、静脈脈動の存在、任意の異常または病理学的変化:出血、滲出液、黄色スポットにおける血管壁の変化(黄斑)および網膜の周辺に存在する。
違反の兆候
乳頭浮腫は、その膨らみ(ドライブは網膜のレベルの上に立つと眼球のキャビティ内に突出します)、発赤(ドライブ上の血管が劇的に拡大し、血液で満たされた)ことを特徴とします。椎間板の境界が曖昧になり、網膜血管の数が増加し(22以上)、静脈は脈動しない、出血が存在する。二国間乳頭浮腫(停滞乳首視神経で観察)頭蓋内圧亢進(頭蓋腔における体積プロセス、高血圧性脳症、等。)。視力は、当初は、通常、苦しまない。適時に頭蓋内圧の上昇がなくならない場合、視力は次第に減少し、二次的視神経萎縮の結果として失明が生じる。
うっ血性視神経乳頭は、炎症性の変化(乳頭腫、区別されなければならない視神経炎)および虚血性視神経障害。これらのケースでは、ディスクは、多くの場合、眼球内の一方的な、典型的な痛みを変更し、視力が低下しました。視力の低下と関連して視神経乳頭の蒼白、視野の損失は、瞳孔反応が(炎症dismetabolic、遺伝性)神経に影響を与える多くの疾患で発症視神経の萎縮特徴である減少しました。プライマリ視神経萎縮、視神経または視交叉、淡いディスクの病変で発症するが、明確な境界を持っています。二次視神経萎縮は、最初のディスクの乳頭浮腫、ファジー境界の後に開発しています。視神経の選択ブランチング時間の半分は、多発性硬化症で起こり得るが、病状は、視神経の正常な状態の一つに容易に混乱しています。色素性網膜変性症は、神経系の変性や炎症性疾患で可能です。検査上の異常所見のための他の重要な神経科医は、眼底はチェリーレッドスポット位置を中心とする多くのガングリオシドで可能であり、黄斑白色又は灰色の円形ハースことを特徴とする動静脈angiomu網膜およびチェリーピットの症状が含まれます。その起源は、網膜神経節細胞の萎縮とそれ脈絡膜を通して半透明に関連付けられています。


