記事の医療専門家
新しい出版物
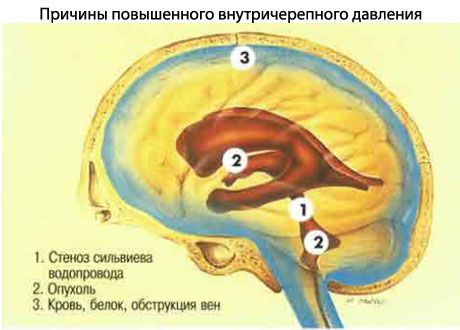
頭蓋内圧亢進の原因
頭蓋内圧の上昇の原因としては、次のようなものが考えられます。
- 先天性または後天性の病変による心室系の閉塞。
- 出血を含む体積的な頭蓋内プロセス。
- くも膜顆粒による脳脊髄液の吸収障害。髄膜炎、くも膜下出血、脳損傷などの疾患によって損傷を受けることがあります。
- 特発性頭蓋内圧亢進症(偽脳腫瘍)。
- 鈍的頭部外傷後のびまん性脳浮腫。
- 重度の全身性高血圧。
- 脈絡叢の腫瘍による脳脊髄液の過剰分泌ですが、非常にまれです。
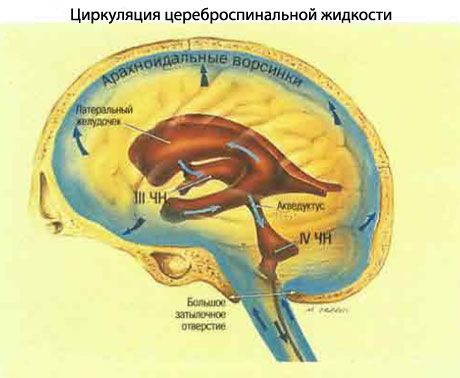
脳脊髄液の循環
- 脳脊髄液(CSF)は脳室の脈絡叢によって形成されます。
- 側脳室から出て、モンロー孔を通って第三脳室に入ります。
- 第三脳室からシルビウス中脳水道を通って第四脳室に入ります。
- 脳脊髄液(CSF)は第四脳室からルシュカ孔とマジャンディ孔を通ってくも膜下腔に入り、脊髄の周りを流れて大脳半球を洗い流します。
- それはくも膜の顆粒を通して脳の静脈排出系に吸収されます。
腰椎穿刺時の正常な脳脊髄液圧は、乳児で 80 mm H2O 未満、小児で 10 mm H2O 未満、成人で 210 mm H2O 未満です。
頭蓋内圧亢進の症状
頭蓋内圧亢進の症状には、圧迫感を伴う頭痛、嘔吐、視神経乳頭の腫れなどがあります。
頭蓋内圧の上昇が長引くと、意識レベルが低下し、瞳孔反応の弱化または非対称が徐々に完全に消失し、高血圧および徐脈、意識喪失、さらには死亡が観察されます。
小児における頭蓋内圧亢進の特徴
- 頭の容積が比較的大きく、首の筋肉が弱いため、子供の脳は加速・減速による損傷を受けやすくなります。
- 2歳未満の乳幼児では、脳腫脹は頭蓋骨の拡張によって代償されることがあり、泉門の観察と頭囲の測定によって評価できます。乳幼児の頭蓋骨骨折は、成人に比べて少ないです。
- 頭部の軟部組織損傷および頭蓋内血腫は、頭部が比較的大きく CBV が小さいために低血圧を引き起こす可能性があります。
- 外科的治療を必要とする頭蓋内血腫は、成人に比べて少ないです(小児の TBI の 20~30%、成人の 50%)。
- 脳血流は小児では成人より高く、これが虚血性障害に対するある程度の「保護」となる可能性がある。
- 蘇生後の GCS スコアが同じ場合、小児の神経学的転帰は成人よりも良好です。
どこが痛みますか?
あなたを悩ましているのは何ですか?
水頭症
水頭症は脳室が拡大した状態です。
頭蓋内圧の上昇は、2 種類の水頭症と関連している可能性があります。
交通性水頭症では、脳脊髄液が脳室系からくも膜下腔へ容易に通過します。脳脊髄液の流れが阻害される部位は、基底槽またはくも膜下腔であり、パキオニオン顆粒による吸収が阻害される可能性があります。
非交通性水頭症は、脳室系または第四脳室の出口における脳脊髄液の流れの阻害を伴います。そのため、脳脊髄液はくも膜下腔に到達しません。
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
水頭症の症状
水頭症の全身症状
- 頭痛は一日中いつでも起こる可能性がありますが、特に朝に起こり、睡眠を妨げることがあります。一般的に、6週間以上痛みが悪化した場合は、医師の診察を受ける必要があります。頭痛は全身に広がる場合もあれば、局所的に起こる場合もあり、頭を動かしたり、体を曲げたり、咳をしたりすると痛みが悪化します。以前から頭痛に悩まされていた方が、頭痛の性質が変わったと報告することもあります。ごくまれに、頭痛が全くなくなることもあります。
- 突然の吐き気や嘔吐(しばしば重度)は、頭痛をいくらか和らげることがあります。嘔吐は独立した症状である場合もあれば、特に第四脳室腫瘍の患者においては、頭痛の1ヶ月ほど前に現れる場合もあります。
- 意識障害は軽度で、眠気や倦怠感を伴うこともあります。突然の重大な意識障害は、テントヘルニアまたは小脳ヘルニアを伴う脳幹損傷を示唆しており、迅速な処置が必要です。
水頭症の視覚症状
- 数秒間続く一時的な視覚障害は、閉塞性椎間板疾患の患者によく見られます。
- 水平複視は、錐体部における外転神経の緊張によって引き起こされます。これは誤った局所症状です。
- 二次性視神経萎縮症の患者では、長期にわたる乳頭停滞により視力障害が後になって現れます。
特発性頭蓋内圧亢進症
特発性頭蓋内圧亢進症は、眼科的治療が必要となる場合があるため、特に注意が必要です。特発性頭蓋内圧亢進症は、頭蓋内腫瘤や水頭症による脳室拡張がない状態で頭蓋内圧が上昇する状態と定義されます。特発性頭蓋内圧亢進症は生命を脅かすものではありませんが、椎間板充血による永続的な視力障害が生じる可能性があります。患者の90%は出産可能年齢の肥満女性で、無月経を伴う場合が多いです。頭蓋内圧亢進症は、テトラサイクリン系薬剤、ナリジクス酸、鉄剤などの薬剤によっても引き起こされる可能性があります。
 [ 24 ]
[ 24 ]
特発性頭蓋内圧亢進症の特徴
- 前述のように、頭蓋内圧亢進の訴えと症状。
- 腰椎穿刺では、頭蓋内圧が210mmH2Oを超えることが明らかになります。頭蓋内圧が正常な肥満患者でも、頭蓋内圧が上昇することがあります。
- 神経学的検査では、正常または小さくスリット状の脳室が示されます。
 [ 25 ]
[ 25 ]
特発性頭蓋内圧亢進症の経過
ほとんどの患者では、自然再発と寛解を繰り返す長い経過をたどりますが、中には数ヶ月しか続かない患者もいます。死亡率は低く、視力障害は頻繁に発生し、重篤化する場合もあります。
頭蓋内圧の上昇をどのように認識しますか?
- 脳実質内マイクロトランスデューサーまたは外部脳室ドレーンで測定された頭蓋内圧が 25 mmHg を超える場合、側脳室脳脊髄液圧が頭蓋内圧測定の「ゴールド スタンダード」となります。
- 識別可能な頭蓋内圧波異常は、脳灌流圧 (CPP) の低下に反応して起こる相動性脳血管拡張の結果として発生することが多く、血圧の上昇とともに解消されます。
- 波のプラトー(「A」)は発作的に50〜100 mm Hgまで増加し(通常は最初に高い圧力を背景に)、通常は数分間(最大20分)持続します。
- 「B」波は大幅に短い変動で、約 1 分間続き、ピーク時には 30 ~ 35 mm Hg に達します。
- 異常な頭蓋内圧波は頭蓋内コンプライアンスの低下を反映しています。
どのように調べる?
頭蓋内圧亢進の治療
頭蓋内圧亢進の治療には、頭痛を軽減し、失明を防ぐという 2 つの目標があります。
視野の初期および進行性の変化を検出するには、定期的な視野検査が重要です。
頭蓋内圧亢進の治療には、以下の薬剤と方法を使用する必要があります。
- アセタゾラミドやチアジドなどの利尿薬は通常は頭痛を軽減しますが、視覚機能の維持に対する効果は不明です。
- 全身ステロイドは、特に肥満患者の場合、潜在的な合併症があるため、長期ではなく短期的に使用されることが多いです。
- 視神経の窓開窓術(視神経の髄膜を切除する手術)は、適切なタイミングで実施すれば、確実かつ効果的に視力を維持できます。しかし、頭痛を軽減することは稀です。
- 腰腹膜シャント術も使用可能ですが、失敗に終わることが多いため、外科的修正が必要になります。
頭蓋内圧亢進の緊急治療
- 鎮静と鎮痛により脳の代謝活動を減らし、血圧の変動を最小限に抑えます。
- PaO2 > 13.5 kPa (100 mmHg)およびPaCO2 4.0~4.5 kPa (30~34 mmHg)を維持するための機械的換気。
- テーブルの頭側を15~20°上げた姿勢、首を中立位置にし、首の静脈が詰まらないようにします。
- 適切な血圧(> 60 mmHg)を維持し、SBP > 130 mmHg の場合は高血圧を矯正します。
- マンニトール20%(0.5g/kg)またはその他の浸透圧利尿薬。
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
さらなる管理
- 体液補充療法および強心薬/昇圧薬を使用して、IVPP > 60 mmHg を維持し、十分な脳酸素供給を確保します。
- 血圧が自己調節の上限(SBP > 60 mmHg)を超えた場合は、ラベタロールやエスモロールなどの短時間作用型薬剤を使用して血管性脳腫脹を最小限に抑える治療を行います。
- 中等度の過換気は、PaCO2 4.0~4.5 kPa(30~34 mmHg)まで行います。PaCO2 4.0 kPa(30 mmHg)未満までの過換気は、脳酸素化モニタリング(頸静脈酸素飽和度測定など)が可能な場合にのみ許可されます。過度の過換気は、脳血流が極度に低下した状態をさらに悪化させ、脳虚血を悪化させる可能性があります。
- 高体温を治療する。
- 中等度の低体温療法(目標34℃)を検討してください。前向きランダム化試験では、このアプローチによる転帰の改善は示されていませんが、中等度の体温低下は頭蓋内圧亢進の軽減に効果的です。
- マンニトール(0.5 g/kg)、通常は20%溶液として。
- 脳室カテーテルを通して脳脊髄液を排出する方法は頭蓋内圧の上昇を軽減するのに効果的ですが、この処置は侵襲的であり、リスクがないわけではありません。
- 硬膜再建を伴う骨弁除去(減圧開頭術)は、従来の治療では治らない頭蓋内圧亢進症に対する治療法です。
 [ 37 ]
[ 37 ]
Использованная литература


