子宮頸部の細胞学
最後に見直したもの: 23.04.2024
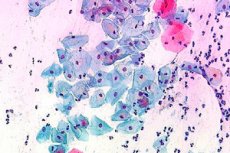
伝導の兆候
子宮頸部の細胞診が決定する主要な課題は、腫瘍学的プロセスの予防である。非定型細胞の早期発見は、子宮頸がん(子宮頸がん)のタイムリーな中止を可能にします。これは、統計によると、女性の中で最も一般的な腫瘍病理です。疾患の無症状の経過の危険は大きいので、この手順の主な目的は、細胞における前癌性変化の適時検出である。これにより、生存率と持続時間を増加させることが可能になるばかりでなく、治癒の成功の確信も得られます。産婦人科の実際にPAP法は、生命を脅かすがんを引き起こす可能性腫瘍学、癌または腫瘍の病理の背景病因の初期段階の有無を最速で最も正確なデータの一つです。多くの医師は、子宮頸部細胞診を、上皮内の変化および状態の診断およびスクリーニングの「ゴールドスタンダード」と呼んでいる。
- 高低の様々な細胞異常。
- 子宮頸部の粘膜の診断のための病原微生物叢の有無。
- 月経周期の正常なリズム(周期周波数、その遅延または不在)の違反。
- ウイルス起源の病気のすべての種類 - HPV(ヒトパピローマウイルス) - コンジローマ、単純ヘルペス(ヘルペス)。
- 不妊(不妊症)。
- 子宮頸部の粘膜の欠陥(すべてのタイプの侵食)。
- ホルモン剤による治療の長いサイクル。
- 特に性交後、血液を含む膣からの異常な排出。
以下の場合、スクリーニング検査として子宮頸部の細胞診が必要とされる:
- 妊娠が計画されている
- 出生は連続して数回起こる(例えば、4年以内に3〜4回)。
- 最初の出生は、幼い頃(18歳未満)に発生しました。
- 女性はしばしば彼女の性的パートナーを変えます。
- 閉経後期間(更年期)。
- 避妊は子宮内装置の形で計画されています。
- 以前は、細胞診は決して行われなかった、または女性は過去3年間検査されなかった。
- 組織材料の最後のフェンスは、ノルムに対応していないか、または細胞の変化を決定した。
- 鏡を用いた子宮頸管の検査は、目に見える病理学的変化(色、構造)を示す。
- 女性には免疫不全(HIV)に関連する病気がある。
- 家族歴には、腫瘍学的疾患(直接の親戚からの者は、現在、腫瘍学的疾患を患っているか病気であった)が悩まされている。
一般に、成人期に達したすべての女性にとって、毎年のスクリーニングによる細胞学的検査が義務的であるべきである。子宮頸部の細胞診が細胞性物質の顕著な臨床的逸脱を示す場合、検査はより頻繁に、少なくとも年に2回、または複雑な治療計画で実施されるべきである。
準備
子宮頸部の細胞診を含む準備は、複合体のカテゴリーに属さない。手技自体は非常に速く、不快感や不快感はほとんどありません。その準備は以下のアクションで構成されています:
- ダウチングの形で衛生管理(衛生処置)を排除する
- 手順の数日前(2-3日)は、親密な生活の中で禁欲の体制を遵守すべきです
- 衛生用タンポン、錠剤、液体、クリーム、座薬、ゲルを膣に使用しないでください。
- テストの2時間前に、女性は排尿を控えるべきです
子宮頸部の細胞診には信頼できる結果が得られたので、この情報を知ることが重要です。
- PAP検査と月経周期は相容れない。この手技は、月経開始の3〜5日前またはその後に実施され、サイクルの10〜12日に行うのが最善です。
- 細胞診は感染症、特に急性期には正確ではなく、原則として分析は基本的な治療の後に行われる。シトーの結果を得る必要性は例外であり、この場合、子宮頸部の細胞診は、病気の間2回、細胞学的コントロールのために2ヶ月後に実施される。
- 膣内治療中の脳卒中は有益ではなく、治療終了後5〜7日で実施すべきである。
- 膣内の炎症プロセス中に組織材料を摂取することはお勧めできません。その指標は分泌物、かゆみ、灼熱感の可能性があります。
処置の準備のための条件の明確化は、婦人科医を治療することから得ることができる。
実施のテクニック
子宮頸部の細胞学は、包括的な婦人科検査のための義務的な手順と考えられている。これは、がんを含む多くの疾患のリスクを適時に検出するための基準です。
婦人科医は、子宮頸部(外頚部)の外側部分から、また特殊なへら(Eyre spatula)を用いて膣粘膜の表面から削り取りを行う。子宮頸管(子宮頸管)の細胞チャネルは、十分な量の有益な物質を得ることを可能にする子宮頸管プローブ(endobrush)の助けを借りて採取される。

また、医師は、細胞材料の収集のためにそのようなツールを使用することができます:
- 頸部の後弓の紅斑について - Eyre spatula。
- 吸引ツール - 穿孔器、子宮頚部材料の収集用。
- このスクリーンは、子宮頸管からの生物学的材料の収集のためにも設計されている。
- Cervex-Brushは、T-ゾーン(子宮頸部および頚管の表面)からの汚れをとるための無菌の医療用ブラシです。
- スタンダードピンセット。
- 婦人用鏡
- 子宮頸管の粘膜微生物叢のスミアと感染症の定義のための頚椎両面スプーン(Volkmann spoon)
すべての現代の楽器は無菌であり、そのほとんどは各女性に個別に使用されています。
細胞学のテクニック:
- ミラーの助けを借りて婦人科椅子の検査、同時に材料は細胞学のために撮影されます。膣の壁が膨張し、塗抹(掻爬)の手順は短期間の軽度の不快感をもたらすことができるが、ほとんどの場合、細胞診は無痛に進行する。
- 廃棄と同時に、細菌学的研究(微生物叢)のための材料が採取される。細胞診と一緒に、膣鏡検査を行うことができるが、これは適応症のみによって起こり、通常、この処置は別々に処方される。
- 材料のサンプルを特別なガラスに塗布し、固定し、固定し、染色による正確な顕微鏡検査のために実験技師に移す。子宮頸部液の新しい細胞学的方法(ThinPrep)もあります。この場合、材料はフラスコに入れて実験室に移します。
分析をマークすることは非常に重要です。研究室は材料と特別な形式のガラスを受け取り、そのような情報を明記する:
- フォームの方向番号に応じたガラス番号。
- 処置が行われた医療機関の名前。
- 分析日。
- 患者の氏名。
- 患者の年齢。
- 数字、最後の月経周期の日付。
- 予備(臨床)診断。
子宮頸部の細胞診は時間がかかりませんが、全手順は10-15分を超えません。
子宮頸管の細胞診は何を示していますか?
子宮頸部細胞診の主な指標は2つの言葉で表されています。陰性または陽性の結果、言い換えれば、検査では、がん、感染性、細菌性、ウイルス病理の徴候があるかどうかが示されます。
分析の内容をさらに詳しく検討してみましょう。
- 陰性の結果は、上皮細胞が病理学的プロセスに曝露されず、病原性細菌叢が検出されず、細胞の構造がウイルスによって破壊されないことを意味する
- 陽性の徴候は、異常な細胞が子宮頸部の粘膜で検出され、それらの構造および量が標準的な基準を超えていることを示唆している。異型細胞要素は、それぞれ形態、型およびサイズが多様であり、分析の解釈はこれらの基準に直接関連する。
現代の婦人科練習では、伝統的な使用のために、試験の作成者であるPap試験の結果を分類する。PAP-スミア試験法は、組成、細胞の構造の詳細な記述を、5つのカテゴリーに分類する:
- ステージI - 細胞の変化は検出されず、子宮頸部の事実上健康な状態を示す異型はなかった。正常範囲内の細胞学的画像
- ステージII - この試験では、性器領域における炎症過程の有病率を考慮すると、炎症の徴候を有する多数の異常細胞が見出された。典型的には、炎症の原因、性質、段階および病原体を明らかにするために、女性に追加の診断手順が割り当てられる。
- ステージIII分析は、核または細胞質の構造に異常を有する少数の局所的に分類された非定型細胞の存在を示す。これは脅かされる病理の直接的な指標でもありませんが、それはオンコプロセス開発のリスクに関するシグナルとなります。PAP検査を指定する追加の手順は、子宮頸部の組織材料の形態学的分析(組織学)であり得る。生検は、タイムリーな治療によって止めることができる病理学的プロセスのリスクを排除し、発症を確認するのに役立ちます。
- ステージIV分析は、少数の細胞の悪性形質転換の明確な画像を示す。原則として、異常細胞は核質量、細胞内容物(細胞質)が多すぎるし、染色体も病理学的変化の徴候を有する。この段階は、腫瘍学的疾患(異形成)の可能性のある開始を示す。診断を明確にするために、追加の検査が役立ちます - 組織学の材料摂取量であるコルポスコピーと細胞診の繰り返しが可能です。
- ステージV検定は、かなりの数の変化した細胞を決定し、これは腫瘍細胞プロセスの存在を示す。そのような場合、細胞診の結果は、腫瘍学の種類、その段階および治療手段のベクトルを決定することを目的とする複雑な診断プロセスの始まりである。
結果の説明
試験結果を解釈することができ、主治医のみであるべきである。インターネットの深さで得られた情報は、入門情報と主要な情報にすぎません。以下のデータは一般に公開されており、分析の際に理解不能な数字や兆候を恐れる女性の不安を軽減するのに役立ちます。
統計における子宮頸部の細胞学は以下を示す:
- 10回のうちの9回目の検査がすべて正常を決定する。すなわち、次の細胞診は、子宮頸管の予防およびスクリーニングのために1〜2年後に安全に実施することができる。100%正確ではなく、病気のリスクを完全に排除するものではないため、良好な結果にもかかわらず、分析は定期的に繰り返されるべきである。
- 100回の塗抹検査のたびに生物学的または細胞性物質の欠如のため完全に有益ではありません。そのような場合には、子宮頸部の細胞学が繰り返され
- 20回ごとのテストでは、非定型の変更が存在することが示されていますが、これは開発されたオンコプロセスではありません。むしろ、より徹底的な検査とそれに続く治療のための信号と言い訳です。
- 検査の結果は不良な結果を示すかもしれないが、これは明白で決定的な診断とはみなされない。病理学的プロセスの性質およびその予測を明らかにするために、医師によって規定される追加の検査が必要とされる。
サイトグラムの結果の解釈は、異なる方法によって行うことができる。ClassicalはPapanicolaou分類器ですが、現代の婦人科では、たとえばAmerican System Bethesda Systemなど、テストの解釈の他のバリエーションを考慮することも慣例です。
子宮頸管の上皮組織の状態に関する情報は、以下の表に反映され得る:
|
良質の変化の存在 |
上皮組織の病理学的変化:異形成、異型 |
侵襲性がん |
|
|
Planocellular invasive cancer |
|
患者は追加の検査、観察、包括的な治療が必要です。スクリーニング細胞学的制御も必要である |
|
おそらく、手術後の診断を明らかにするために、材料の組織学的研究が必要です。 |
また、分析フォームにラテン語の略語を警告状態に入れることができますが、実際には、すべてのデータが単純に解読されますが、マテリアルサンプリングの「領域」に従って:
- 尿道はU字である。
- 子宮頸管、Endocervix - S.
- 膣はV字である。
残りの情報は医師から提供されます。
 [5], [6], [7], [8], [9], [10], [11], [12]
[5], [6], [7], [8], [9], [10], [11], [12]
子宮頸部子宮の細胞診の規範
子宮頸部細胞診におけるノルムは、細胞物質の異常な変化、および微生物叢の健康状態の完全な欠如である。「良い」細胞は、形態学的基準の基準、すなわちサイズ、内容(構造)および形態に従わなければならない。サイトグラムは、子宮頸部の表層および子宮頸部から採取した材料を詳細に記述する。
細胞学的検査の規範はこのように見える:
- 子宮頸部の細胞学は、単層の円筒状上皮の細胞を含む。あるいは、試験は多層(化生上皮)の上皮の存在を示すことができるが、これはまた、膣内の移行部位に塗抹標本が採取された場合には標準であると考えられる。
- 子宮頸部の膣部分からの塗抹標本における多層の上皮細胞も、それらに変化が見られなければ正常とみなされる。
- 標準からの逸脱、細胞の形態の変化は結論として記載され、標準の限界内に収まる主要な炎症過程の指標となり得る。
- PAP検査における規範からの逸脱は、HSIL指標を除いて、腫瘍学的プロセスの存在を意味するものではない。これはがんのリスクが高いことを示しています。
また、良性細胞異常を示す指標があることも考慮する必要があります。これは当然のことではありませんが、腫瘍学に関する不安が増す理由ではありません。
細胞診が示すことができる相対的基準の変化のリスト:
- 炎症病因の異常型。
- パピローマウイルスによって誘発される異常な変化。
- 異型混合の混在。
- 仕様を必要とする不明瞭な性質の典型的でない偏差。
正常な境界から逸脱する可能性のあるプロセスには、以下の疾患が含まれます:
TrautとPapanicolaouの分類によれば、5つのうちの最初の2つのクラスは、子宮頸部の細胞診の基準と考えることができます:
- 私 - 正常な細胞学的画像
- II-ASC-USまたは不特定の値の非定型細胞の存在
相対標準はクラスIIIとみなすことができ、病理発達のリスクの程度は低いと示される。
子宮頸部の貧しい細胞診
PAPテストの悪い結果はどういう意味ですか?
子宮頸部の貧しい細胞診は必ずしもがんの最終段階を示すとは限りません。この研究の正確な解釈は専門家、すなわち婦人科医のみを与えることができる。一般に受け入れられている分類によれば、不良な細胞学は、子宮頸管および子宮頸管の上皮層の病理学的変化である。
一般的な方法論によれば、変化は以下のように表される。
- 0 - 試験の材料が不十分である(低品質、少量で、患者の不十分な準備のために情報がない)。
- 1クラスが標準です。
- 2クラス - 非定型異常の存在。
- グレード3 - 異形成の程度が異なる。
- 4期 - 前癌状態、初期段階。
- 5クラスの侵襲性癌。
上記の変化の中で最も邪魔なのは、クラス5ですが、形成異常の形も危険な信号です。異形形成のタイプをより詳細に検討する:
- 容易な程度の異形成は、炎症プロセスの発症の徴候である。炎症はほとんど無症状で進行し、将来はより重い形態になるので、それは見逃せない。
- 中等度異形成はすでに脅威的なシグナルであり、オンコプロセス開発のリスクが非常に高いことを示しています。
- 重度の異形成は、ほとんどが前癌状態である。
診断されていない異形成および他の誘発因子は、本当に危険な状態 - 腫瘍学につながる可能性があります。
子宮頸部の細胞診が悪い結果を示すことを知った女性は、恐れている。知らせて少し下げようとしましょう。
テストで明白な非定型細胞が存在することが示されたらどうなりますか?
まず第一に、パニックに陥らず、すべての医師の処方箋を聞き、満たしてください。婦人科医は、通常、追加の診断手技についての詳細なカウンセリング、および治療の予見および疾患の予後について、詳細なカウンセリングを実施している。
通常任命され、そのようなイベントを開催した:
- 子宮頸部の細胞診を繰り返した。
- 生検(罹患した子宮頸部組織の組織学的分析)。
- コルポスコピー。
- 子宮頸管上皮の掻爬。
- 拡張血液検査。
- HPV検査。
- 異形成を検出すると、それは治療される(より頻繁に焼灼の助けを借りて)。
- 付随するウイルス感染が確認された場合、女性だけでなく、性的パートナーも治療されます。
適時の診断と適切な治療は、医師のすべての任命が観察され、子宮頸管の定期的な監視が行われれば、治癒の希望を与えます。
子宮頸部子宮の細胞診は何日ですか?
子宮頸部の細胞学は標準的な手法と考えられており、その技術は最小限の細部まで開発されている。一般的な婦人科検査を含む、サンプリング期間は15-20分を超えない。さらに、分析は研究所に移され、正確かつ完全な顕微鏡検査にはより長い時間が必要となる。すべての規則に従ってPAPテストを実施した場合、材料の処理には約8日間かかります。その結果は、処置自体の2週間後に主治医から得ることができ、分析がシトモードで行われる場合にはより迅速に行われることがある。また、テストのスコアに関する情報が後で出ることもあります。これは、例えば、微生物叢への秘密の生化学的分析または適応症に従った生検など、追加のフェンスに関連することが最も多い。
組織学的検査とコルポスコピーは細胞診で同日に予定され、その処理は単一のPAP検査で作業するよりも少し時間がかかります。このような複雑な診断手段は、完全で詳細な画像を受け取り、治療コースにより正確に定義することを可能にする。
結論として、我々は子宮頸部の細胞診はすべての女性のための義務的な手順でなければならないことに注意してください。がんの症例の数を減らすことは、医者にとっても女性にとっても未解決の問題である。適時に定期的に検査、検査、検査を受けることで、自分の健康状態に自信を持てるようになります。性的な球体のすべての機能を調和の状態に保つために、予防的手段を含めてこの課題を解決します。その中で重要な場所は子宮頸部の細胞診で占められます。


