原因 子宮無形成
子宮無形成症の発症原因は、多くの場合100%特定できず、個々の症例においてさえも特定できないことがほとんどです。これは、原因が多岐にわたること、そして治療が病因に依存しないため、正確な原因の特定が優先事項ではないことが原因です。この問題はほとんどの場合先天性であり、症状が思春期にのみ現れるにもかかわらず、この病気は幼い頃から発症します。
先天性疾患の原因を特定することは、その要因が子宮内にも影響を及ぼすため、常に困難です。妊娠初期には女児の生殖器系が形成され発達するため、特定の条件下では子宮無形成症が発症する可能性があるのは、この時期です。したがって、子宮無形成症の主な原因は、妊娠初期における外因性および内因性因子が女性の身体に及ぼす影響であると考えられます。こうした要因は数多く考えられます。
最も一般的な原因の第一グループは、感染性病原体です。女性が妊娠初期にウイルスや細菌に感染すると、後に生殖器官の先天異常、特に子宮形成不全症を引き起こす可能性があります。単純な急性ウイルス感染でさえ、臓器の発達に影響を与える可能性があります。妊娠を考慮すると、ほとんどの薬物は妊娠中の使用が禁忌または推奨されていないため、多くの場合、民間療法やハーブ療法が用いられます。これは確かに効果がありますが、適切な治療が行われないことも、ウイルスが個体発生に影響を及ぼすリスク要因となり得ます。このような変化の病因は、ウイルスが胎盤を通過し、妊娠初期に最も活発な細胞分裂機構に関与することです。この場合、臓器の正常な構造が破壊され、後に子宮形成不全症という問題を引き起こします。潜在的な脅威が最も大きい感染症には特に注意を払う必要があります。これらは胎児に害を及ぼす可能性があるため、最初に診断されるべき疾患です。これらの感染症には、いわゆるTORCH群が含まれます。これらは、トキソプラズマ症、風疹、サイトメガロウイルス、ヘルペスウイルスなどを含む疾患です。これらの疾患は、多くの場合、先天性形成不全症を含む小児の先天性欠損症の原因となります。
女性が細菌感染症に罹患した場合、胎児に害のない抗菌薬の服用が推奨されます。適切な治療法が利用可能であることから、細菌感染症はウイルス感染症よりも危険性が低いと考えられています。さらに、ウイルスは変異誘発、つまり細胞の染色体セットを変化させ、先天性欠損症を引き起こす能力が高いです。
子宮内膜無形成症を引き起こす可能性のある別の原因グループには、妊娠中の慢性または急性の母体疾患が含まれます。どの疾患も、子供の正常な発育を妨げます。女性が慢性気管支炎または気管支喘息を患っている場合、子供は十分な酸素を受け取りません。女性が先天性心疾患または高血圧症を患っている場合、これは心臓の血液ポンプ能力を妨げ、胎盤の循環不全も発症します。つまり、どの疾患も子供に潜在的な脅威をもたらすため、妊娠計画の段階でこれらすべての要因を考慮する必要があります。慢性感染症について話している場合、これもそのような状態を引き起こす可能性があります。慢性付属器炎または腎盂腎炎の形で感染の原発巣がある場合、これは子供の内臓形成における障害の発症に寄与する病因の影響を強めるだけです。
また、子宮無形成症の原因の一つとして、女性生殖器の形成を妨げる深刻なホルモン欠乏が挙げられます。これは、下垂体や視床下部の腫瘍や先天異常、副腎や卵巣の病変などが原因である可能性があります。
後天性疾患としての子宮無形成症は、極めて稀です。この用語は主に女児の先天性疾患に用いられますが、成人期に外因性の原因で同様の問題が発生する場合、子宮無形成症と呼ぶことがあります。無形成症の原因は多くの場合侵襲性です。つまり、子宮の一部を切除したり、膣の手術を受けたりした後に無形成症が発症します。その結果、子宮に欠陥が生じ、本来の機能を果たせなくなるため、後天性無形成症と呼ぶことができます。このような重篤で外傷を伴う手術は、腫瘍病理学の分野で行われます。
危険因子
先天性子宮無形成症の考えられるすべての原因を考慮すると、妊娠中の女児の発育に責任を負う母親側における、この疾患につながる可能性のある主なリスク要因を明確にする必要があります。リスク要因には以下が含まれます。
- 生殖管の慢性炎症感染症やその他の慢性感染症に罹患している女性。
- 妊娠初期の女性の病気、特にウイルス感染症。
- 頻繁な膣炎、膣炎、または慢性の付属器炎を患う女性 - これは他の病因の作用の基礎となります。
- 神経栄養系の障害を持つ女性 - これは、身体機能のホルモン調節、および局所的な血液循環(心身症)に密接に関連しており、胎児と器官形成に直接影響を及ぼします。
危険因子の是正を考慮した女性疾患の予防は、子宮形成不全症を回避するための最も信頼できる方法です。
症状 子宮無形成
この病気は潜行性で、最初の兆候は女性が子供を産みたいときや思春期に現れる。他の臓器の先天異常がなく子宮無形成症だけを問題にしている場合、女の子は正常な性徴を持って生まれる。彼女は年齢に応じて順調に発育し、身長、体重、精神発達に偏差はない。その後、一般的な核型とホルモン背景に乱れがないため、女の子の二次性徴は正常に発達する。最初の症状は、すべての性徴がすでに発現し、月経が起こらないときに現れることがある。これは、発達病理学の考えにつながる最初の兆候の1つである可能性がある。月経が始まっても少量になることもある。その後、女性が妊娠を望んだのにできないときにのみ、最初の症状が現れることがある。不妊症は子宮無形成症の主な症状の1つであり、この症状は、この診断を受けたすべての女性に起こる。
女子が一定期間まで月経を続けた場合、突然月経が止まるという病理的兆候が現れることがあります。この場合、卵巣機能に異常はなく、子宮の構造異常が主な原因です。子宮筋層だけでなく子宮内膜も未発達であるため、月経周期の正常な調節が妨げられます。
それほど頻繁ではありませんが、子宮無形成症の症状の一つとして、腹部にしつこく引っ張られるような痛みが生じる場合があります。このような痛みは持続的で、鎮痛剤を服用しても治らず、治療が困難です。
ステージ
子宮無形成症の段階は、子宮の解剖学的構造の重症度に応じて分類されます。子宮が1~2cmの偏差を伴い正常な子宮の大きさと形状に近づいている場合、これは病気の第一段階です。第二段階は、形状と大きさの偏差が3cmを超えることを特徴とし、第三段階は、未分化子宮の残存を伴う重篤な障害です。病気の段階は、徹底的な検査によってのみ判定できます。
 [ 24 ]
[ 24 ]
フォーム
子宮無形成症の種類は、その過程における他の臓器の関与によって異なります。多くの場合、子宮無形成症は膣無形成症を併発しており、膣が著しく狭くなる症状が現れます。子宮頸管無形成症は、子宮自体の発育不全を伴う一般的な病態ですが、変化は子宮頸部でより顕著であり、正常妊娠の可能性に疑問を投げかけます。子宮頸管無形成症であっても子宮が機能している場合、正常妊娠の可能性という点で最も好ましい選択肢となりますが、これは子宮頸管無形成症の程度にも左右されます。
すべての女性に現れる子宮無形成症の症状は月経の欠如と不妊症ですが、稀に下腹部の痛みがあり、これがこの病気の特徴的な3つの症状です。
合併症とその結果
子宮無形成症は、子宮の解剖学的構造に欠陥がある場合、正常な子供を産む可能性はほぼゼロであるため、ほぼ確実に不妊症につながります。たとえ無形成症の程度が最小限であっても、機能的にそのような子宮は負荷に耐えられない可能性があります。子宮筋層はそれほど強くなく、子宮のサイズを大きくしても胎児の成長には不十分な場合があります。子宮無形成症の早期診断によって発生するその他の合併症として、子宮血腫や膣血腫の発生があります。これは、月経血が解剖学的に不適切な子宮を通過できず、そこに蓄積して一種の血腫を形成するために発生します。さらに、これは重篤な出血を引き起こす可能性があります。
膣と生殖管の頻繁な感染性炎症は、微生物の繁殖に好ましい条件があるため、子宮形成不全の非常に一般的な合併症です。
診断 子宮無形成
子宮無形成症の診断は、すべての女性が生殖機能を全うしなければならないため、病状の正常な治癒のためには適時に行う必要があります。診断を確定するだけでなく、他の生殖器官の変化の段階と程度を判断することも非常に重要です。
診断の第一段階は、病歴聴取です。月経がいつ始まり、どのような周期だったかを把握する必要があります。膣無形成症の女児は、本来であれば月経が始まる時期であるにもかかわらず、月経が非常に遅れたり、全く来なかったりすることがよくあります。この点は、より本格的な検査の必要性を示唆するものです。
診断の次の段階は診察です。膣診では、子宮頸部や膣の変化、そして子宮頸管の外口の変化が確認できます。子宮頸部が変形していたり、膣が狭くなっていたり、あるいは膣の大きさが小さくて診察が全く不可能な場合もあります。双合診や触診では、子宮に到達できない、あるいは子宮が小さいことが判明することもあります。
治療開始時には、生殖器官の感染を除外するための検査を行う必要があります。一般的な検査に加えて、ホルモンスクリーニングを実施することが重要です。これは、卵巣の状態を判断し、診断を正確に決定するために重要です。結局のところ、症状が無形成症に類似する病理があります。子宮無形成症では、ホルモン背景には乱れがなく、すべてのホルモンは正常です。唯一の変化は下垂体レベルで発生する可能性があり、これは卵胞刺激ホルモンと黄体形成ホルモンの分泌の違反を特徴とします。したがって、子宮内のこのような下垂体機能不全によって無形成症が引き起こされた可能性があると考えられます。細菌叢の塗抹標本と膣の清浄度も必須の研究方法です。細菌性炎症や特定の感染プロセスを除外できるためです。これは、治療を処方する前に行うことが重要です。
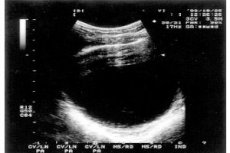
機器診断は、無形成症および併存疾患の有無を判定する正確な方法と考えられています。最も有用な方法は超音波検査です。この方法では、子宮の大きさ、位置、形状、膣の状態、開存性を調べることができます。また、子宮内膜の状態、厚さ、剥離の可能性も判定できます。子宮無形成症では卵巣に変化はなく、機能も損なわれていないため、排卵は正常に起こります。
場合によっては、さらなる診断のために、より詳細な情報を得るための検査、つまりMRIやCT検査が必要となることがあります。これらの検査では、性器の大きさや厚さを正確に測定しながら検査を行うことができます。
子宮無形成症が他の病態と併発している可能性がある場合は、内分泌専門医と遺伝専門医の診察が必須です。その後、鑑別診断のために、少女の核型検査とホルモン検査が行われます。
どのように調べる?
差動診断
多くの病理が同じ症状を多く示し、治療戦略が異なるため、鑑別診断は非常に慎重に行う必要があります。まず、月経がないという症状が前面に出てきた場合は、性発育の遅れを伴う子宮形成不全症を鑑別する必要があります。この場合、この症状に加えて、女の子では二次性徴の発達も遅れますが、単純な形成不全症では、すべての二次徴候は影響を受けません。月経遅延と不妊症は、シュタイン・レーベンタール症候群でも起こる可能性があります。これは、卵巣の変化と硬化を特徴とする病理であり、女性ホルモンの欠乏によりホルモン背景が乱れます。この症候群の女性は太りすぎで、男性化の兆候があります。超音波検査では、卵巣に大きな嚢胞が見られます。単純性無形成症の場合、卵巣は影響を受けないため、女児のホルモン背景は正常で、外見上の変化はありません。
検査の際には、子宮形成不全と他の欠陥の組み合わせによる鑑別診断を行う必要があります。
子宮無形成症は、年齢や病気の進行度に応じて治療方針が異なる可能性があるため、徹底した診断が非常に重要です。
連絡先
処理 子宮無形成
子宮無形成症の治療については、診断が確定次第、速やかに話し合う必要があります。女児の場合、早期段階では必ずしも外科的治療が行えるとは限りません。子宮の不整や部分的な無形成のために、子宮内または膣内で月経血の排出が遅れることがあります。その場合は、子宮血腫を防ぐために月経血を排出する必要があります。子宮内膜が温存されている場合は、外科的介入を行う前に、月経機能を抑制することを目的とした保存的療法を行う必要があります。このために、経口避妊薬から卵巣ホルモンや視床下部下垂体ホルモンの拮抗薬まで、様々なグループの薬剤が使用されます。
- ガニレリクスは、抗ゴナドトロピン作用を持つ薬です。この薬の作用機序は、薬の有効成分が天然の女性ホルモン放出ホルモンに類似したペプチドであり、ゴナドトロピンを放出することです。この場合、一定量のホルモンが放出され、治療期間中の数ヶ月後にホルモンの自然な枯渇が起こり、ゴナドトロピンの量が減少します。したがって、エストロゲンの量は徐々に減少します。これにより、月経機能を減らすか、完全に止めることができます。この薬はバイアルで入手でき、投与方法は皮下です。治療の効果を最大限に得るには、コースを遵守する必要があります。薬の投与量は、エストリオールレベルの決定に基づいて個別に決定されますが、ほとんどの場合、治療は周期の初日から開始され、5日間、コースは3〜6ヶ月です。注意事項 - ゴナドトロピン系薬剤との併用はできません。治療初期に卵巣の過剰刺激や卵巣閉鎖を引き起こす可能性があります。最もよく見られる副作用には、ほてり、皮膚の乾燥、かゆみ、遅発性骨粗鬆症、腹痛、消化不良などがあります。
- トリプトレリンは、ゴナドトロピン因子作動薬群に属する抗エストロゲン薬です。この薬の作用機序は、視床下部受容体への競合的結合と放出ホルモンの合成です。これにより、まず下垂体ゴナドトロピンホルモンの産生が増加し、その後阻害されます。これにより、子宮形成不全の女児の月経機能が停止する可能性があります。この薬は注射剤で入手できます。月経周期の完全遮断の治療における薬の投与量は、ホルモンスクリーニングと組み合わせて決定されます。治療期間は4~6ヶ月です。注意事項:腎臓または胆嚢に結石がある場合は、この薬を慎重に使用する必要があります。副作用としては、アレルギー反応、初期の乳腺充血、少量の子宮分泌物などがあります。
- ダノジオールは、エストロゲンの量を減らすことで排卵と子宮内膜の過剰増殖を抑制する薬剤です。この薬剤は、月経を速やかに停止させ、手術前の疼痛を軽減するために使用されます。投与方法は経口です。投与量は1日400~800ミリグラムですが、2回または4回に分けて服用することをお勧めします。注意事項:肝機能障害または肝炎がある場合は、この薬剤の使用を控えることをお勧めします。また、1日200ミリグラム以上の最低用量から開始し、適切な用量で投与する必要があります。副作用としては、体重増加、浮腫、アレルギー症状、消化不良などが挙げられます。
子宮無形成症の外科的治療は、介入の範囲が異なる場合があります。下腹部に激しい痛みがあり、第3度無形成症の場合、正常妊娠の見込みがないため、子宮摘出術が必要となる場合があります。この場合、膣は(変更を加えない限り)完全に温存でき、性機能も維持できます。
その他の外科的治療法としては、子宮壁と膣壁の形成手術(膣延長術、膣造設術など)が数多くあります。この場合、子宮頸管に変化があるかどうかが重要です。子宮頸管の単純な狭窄または閉鎖であれば、代替の受精方法を用いることで妊娠が可能です。この場合、外科的治療の主な目的は、子宮の正常な構造と胎児の発育経路を回復させることです。それ以外の場合、外科的治療の目的は、正常な性生活を再開することです。
膣延長術は、子宮無形成症に対する外科的治療です。子宮無形成症は、子宮の狭窄または未分化な残存を特徴とします。同時に、子宮腔を拡張することで、性行為に適した正常な大きさの子宮を実現します。この治療は複数回のセッションで行われ、一定期間後に再度の修正が必要となります。
膣造血術は、隣接する組織から新しい膣を形成する外科的介入です。S状結腸または腹膜が基部として最もよく用いられます。この目的で、腸を回転させて子宮頸部に縫合する手術が行われます。この膣には十分な血液が供給されますが、粘膜が外的要因の影響に適応していないため、定期的な性行為が必要です。
これらは子宮形成不全症の外科的矯正の主な方法であり、この病状の患者の生活の質を向上させることができます。
防止
形成不全症の発症予防は非特異的であり、主に先天性の病理であるため、すべての対策は、女の子を妊娠している母親が妊娠中に行う必要があります。妊娠初期の三半期には、病人との接触を避け、感染性病変を回避する必要があります。慢性の感染巣がある場合は、妊娠計画の段階で治療を行う必要があります。妊婦の体に有害な要因が及ばないように、あらゆる対策を講じる必要があります。合併症の予防に関しては、3歳または4歳の時点で、各女の子を小児婦人科医に診てもらうことをお勧めします。この期間中に、子宮形成不全症を診断し、他のアプローチで治療することができ、成熟期までに性機能を完全に回復させることができます。
予測
子宮無形成症の正常妊娠の予後は、孤立性無形成症または子宮頸管無形成症を除き、不良です。完全回復の場合も予後は不良で、性生活の回復のみ可能です。
子宮無形成症は、今日非常に一般的な病態であり、不妊症の原因の一つとなっています。多くの場合、これは治療が難しい先天性の病態です。しかし、それでも女性は対症療法を受け、問題なく性生活を送ることができます。複雑な病気であっても、必ず治療法はありますので、諦めないでください。
 [ 38 ]
[ 38 ]


