記事の医療専門家
新しい出版物
疫学
乾癬性関節炎は、関節リウマチに次いで2番目に多い炎症性関節疾患と考えられており、乾癬患者の7~39%に診断されています。
乾癬性関節炎は臨床的に多様性に富み、診断基準の感度も比較的低いため、本疾患の有病率を正確に推定することは極めて困難です。炎症性関節疾患を患う患者においては、乾癬の典型的な症状が遅れて発現するため、評価はしばしば複雑になります。
さまざまな著者によれば、乾癬性関節炎の発生率は人口 100,000 人あたり 3.6 ~ 6.0 人であり、有病率は 0.05 ~ 1% です。
乾癬性関節炎は25~55歳で発症します。男性と女性の罹患率はほぼ同程度ですが、乾癬性脊椎炎は男性の2倍の発症率を示します。患者の75%では、乾癬性皮膚病変の最初の兆候が現れてから平均10年後(ただし20年以内)に関節損傷が発生します。10~15%の患者では、乾癬の発症に先立って乾癬性関節炎が発症し、11~15%の患者では皮膚病変と同時に発症します。ただし、2つの疾患が同時に発症する場合を除き、ほとんどの患者では乾癬の重症度と関節の炎症過程の重症度の間に相関関係は認められません。
原因 乾癬性関節炎
病因
乾癬性関節炎は、内部要因(遺伝的、免疫学的)と環境要因の複雑な相互作用の結果として発生すると考えられています。
遺伝的要因
多くの研究により、乾癬と乾癬性関節炎の両方の発症には遺伝的素因があることが示されています。この疾患の患者の 40% 以上に乾癬を患っている第一度近親者がおり、一卵性双生児または二卵性双生児がいる家族ではこれらの疾患の症例数が増加します。
現在までに、乾癬の発症に関与する 7 つの PSORS 遺伝子が特定されており、以下の染色体座に位置します: 6p (遺伝子 PSORS1)、17q25 (遺伝子 PSORS2)、4q34 (遺伝子 PSORS3)、lq (遺伝子 PSORS4)、3q21 (遺伝子 PSORS5)、19p13 (遺伝子 PSORS6)、1p (遺伝子 PSORS7)。
乾癬性関節炎患者の免疫遺伝学的表現型解析の結果は矛盾している。集団研究では、主要組織適合遺伝子複合体HLAの遺伝子(B13、B17、B27、B38、DR4、DR7)の検出頻度が高いことが分かっている。乾癬性関節炎患者で、仙腸関節炎のX線所見を有する患者では、HLAB27がより多く検出される。多関節型びらん性関節炎では、HLADR4が特に検出される。
主要組織適合遺伝子複合体領域に含まれるHLA非関連遺伝子、特にTNF-αをコードする遺伝子にも注目すべきです。TNF-α遺伝子の多型性を研究した結果、TNF-α-308、TNF-β+252のアレルとびらん性乾癬性関節炎との間に確実な関連性が認められました。この事実は、疾患初期においては、関節における破壊性変化の急速な進行の予後予測に重要な意味を持ち、白人集団におけるTNF-α-238の保有は、疾患発症の危険因子と考えられています。
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
免疫学的因子
乾癬および乾癬性関節炎は、T細胞免疫の異常によって引き起こされる疾患と考えられています。TNF-αは、遺伝子発現、遊走、分化、細胞増殖、アポトーシスといった様々なメカニズムを用いて炎症過程を制御する、重要な炎症性サイトカインです。乾癬においては、Tリンパ球がTNF-αを含む様々なサイトカインを放出することで、角質細胞が増殖を促進するシグナルを受け取ることが分かっています。
同時に、乾癬プラーク自体にも高レベルのTNF-αが存在します。TNF-αは、IL-1、IL-6、IL-8、そして顆粒球マクロファージコロニー刺激因子といった他の炎症性サイトカインの産生を促進すると考えられています。
以下の臨床症状は、乾癬性関節炎患者の血液中の TNF-α 濃度の上昇と関連しています。
- 熱;
- 付着部炎;
- 骨溶解;
- 関節の破壊的な変化の出現:
- 虚血性壊死。
乾癬性関節炎の初期段階では、脳脊髄液中にIL-10、TNF-α、マトリックスメタロプロテアーゼの濃度上昇が認められます。TNF-α、マトリックスメタロプロテアーゼ1型、および軟骨変性マーカーのレベルとの間には、直接的な相関関係が認められます。患者の滑膜生検サンプルでは、Tリンパ球およびBリンパ球、特にCD8陽性T細胞の集中的な浸潤が認められました。また、炎症の初期段階では、腱が骨に付着する部位でもCD8陽性T細胞が認められます。CD4陽性T細胞は、IL-2、インターフェロンγ、リンホトキシンαなどの他のサイトカインも産生し、これらもこの疾患患者の脳脊髄液および滑膜中に認められます。HIV感染患者において散発的に乾癬が認められることは、乾癬性関節炎の病因におけるCD8/CD4細胞の関与を示す証拠の一つです。
最近、乾癬性関節炎における骨組織リモデリングの亢進、すなわち指の末節骨の吸収、大きな偏心性関節びらんの形成、そして特徴的な「カップに鉛筆」のような変形の原因が議論されています。骨組織生検では、吸収帯に多数の多核破骨細胞が認められました。破骨細胞前駆細胞を破骨細胞へと転換するには、2つのシグナル分子が必要です。1つはマクロファージコロニー刺激因子(MCS)で、破骨細胞前駆細胞であるマクロファージコロニーの形成を刺激します。もう1つはRANKLタンパク質(NF-κBリガンド受容体活性化因子)で、破骨細胞への分化プロセスを開始します。RANKLタンパク質には、RANKLの生理反応を阻害する天然の拮抗薬であるオステオプロテゲリンが存在します。破骨細胞形成のメカニズムは、RANKLとオステオプロテゲリンの活性比によって制御されていると考えられています。通常、両者は均衡状態にありますが、RANKL/オステオプロテゲリン比がRANKLに有利に傾くと、制御不能な破骨細胞形成が起こります。乾癬性関節炎患者の滑膜生検では、RANKLレベルの上昇とオステオプロテゲリンレベルの減少が認められ、血清中では破骨細胞の前駆細胞であるCD14陽性単球の循環レベルの増加が認められました。
乾癬性関節炎における骨膜炎および強直のメカニズムは未だ解明されていないが、トランスフォーミング成長因子β、血管内皮細胞増殖因子、骨形成タンパク質の関与が示唆されている。乾癬性関節炎患者の滑膜では、トランスフォーミング成長因子βの発現が亢進していることが認められた。動物実験では、骨形成タンパク質(特にタイプ4)が血管内皮細胞増殖因子と共働し、骨組織の増殖を促進することが示された。
症状 乾癬性関節炎
乾癬性関節炎の主な臨床症状:
- 皮膚および/または爪の乾癬;
- 脊髄損傷;
- 仙腸関節の損傷;
- 付着部炎。
皮膚と爪の乾癬
乾癬性皮膚病変は限定的または広範囲に及ぶ可能性があり、乾癬性紅皮症を呈する患者もいます。
乾癬性プラークの主な局在:
- 頭皮;
- 肘と膝の関節の領域。
- へその部分;
- 腋窩部; o 臀部ひだ。
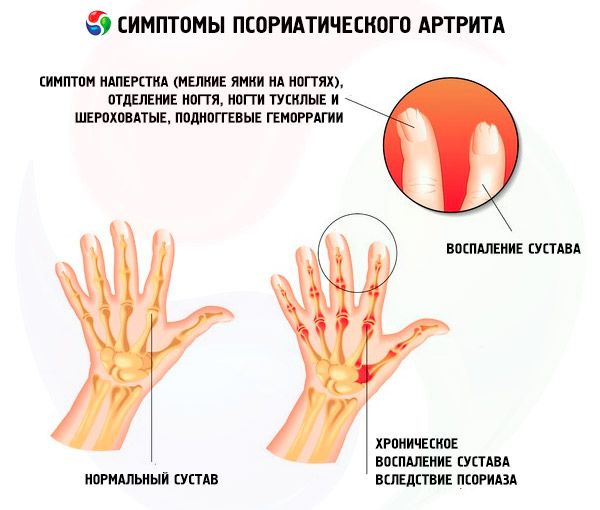
乾癬の一般的な症状の 1 つは、体幹や頭皮の皮膚の発疹に加えて、爪の乾癬であり、これがこの病気の唯一の症状となることもあります。
爪乾癬の臨床症状は多岐にわたります。最も一般的な症状は以下のとおりです。
- 指ぬき乾癬;
- 爪剥離症:
- 末端血管が拡張した乳頭腫症に基づく爪下出血(爪下乾癬性紅斑、「油斑」と同義)。
- 爪下角質増殖症。
末梢性乾癬性関節炎
病気の発症は急性の場合もあれば、徐々に進行する場合もあります。ほとんどの患者では朝のこわばりは伴いませんが、長期間にわたり、以下のような1つまたは複数の関節に限定され、局所的に症状が現れることがあります。
- 手足の指節間関節、特に遠位関節。
- 中手指節間筋;
- 中足指節間;
- 顎関節;
- 手首;
- 足首;
- 肘;
- 膝。
稀ではありますが、乾癬性関節炎は股関節の損傷とともに発症することもあります。
多くの場合、手の関節では、新しい関節が非対称に、ランダムに(無秩序に)侵されます。末梢関節炎の特徴的な徴候:
- 手足の遠位指節間関節が障害され、「大根状」の変形が生じる。o 指炎。
- 関節周囲現象を伴う軸性乾癬性関節炎(1 本の指の 3 つの関節(中手指節関節または中足指節関節、近位指節間関節、遠位指節間関節)が同時に損傷し、影響を受けた関節の皮膚が特有のチアノーゼ性紫色になる)。
患者の5%に、乾癬性関節炎の「特徴」とも言える切断型(骨溶解型)が認められます。外見的には、末節骨の吸収による手指と足指の短縮が見られます。この症例では、手指の複数の方向への亜脱臼が観察され、指の「ゆるみ」症状が現れます。骨溶解は、手首の骨、手足の指節間関節、尺骨の茎状突起、および顎関節頭にも影響を及ぼします。
乾癬性関節炎患者の48%に指炎が認められ、その多く(65%)は足指に炎症を起こし、関節面の破壊を示すX線画像所見が認められます。指炎は、屈筋腱の炎症と、片方の指の指節間関節、中足指節関節、または中手指節関節/中足指節関節の炎症の両方が原因で発症すると考えられています。急性指炎の臨床症状:
- 激しい痛み;
- 指全体の腫れ、浮腫;
- 主に屈曲による痛みを伴う可動域の制限。
関節周囲の炎症と相まって、関節における軸方向の炎症過程は指に「ソーセージ状」の変形を引き起こします。指炎は急性だけでなく慢性化することもあります。慢性化すると、痛みや発赤は伴わずに指の肥厚が認められます。適切な治療を受けずに指炎が持続すると、指の屈曲拘縮が急速に形成され、手足の機能障害につながる可能性があります。
脊椎炎
乾癬性関節炎患者の40%に発生します。脊椎炎は多くの場合無症状ですが、末梢関節炎の徴候を伴わない孤立性の脊椎病変は非常にまれで、患者のわずか2~4%に発生します。変化は仙腸関節、脊椎の靭帯装置に限局し、癒着骨の形成や傍脊椎骨化が見られます。
臨床症状はベヒテレフ病に類似しています。炎症性律動性疼痛と硬直が特徴的で、脊椎のどの部位(胸椎、腰椎、頸椎、仙骨部)にも発生する可能性があります。ほとんどの患者では、脊椎の変化が重大な機能障害につながることはありません。しかし、5%の患者では、典型的な強直性脊椎炎の臨床像および放射線学的所見が認められ、「竹の棒状」の形成に至ることもあります。
付着部炎(付着部症)
付着部は靭帯、腱、関節包が骨に付着する部位であり、付着部炎は乾癬性関節炎の頻繁な臨床症状であり、靭帯と腱が骨に付着する部位の炎症とそれに続く軟骨下骨の吸収として現れます。
付着部炎の最も典型的な部位:
- アキレス腱の付着部に直接位置する踵骨の後上面。
- 足底腱膜が踵骨結節の下縁に付着する部位。
- 脛骨結節;
- 肩の回旋筋腱板の付着部位(程度は低い)。
他の部位の付着部も関与している可能性があります。
- 第 1 肋軟骨関節の右と左;
- 第 7 肋軟骨関節(右および左)
- 腸骨棘の後上方および前上方;
- 腸骨稜;
- 第5腰椎の棘突起。
放射線学的には、付着部炎は骨膜炎、びらん、骨棘として現れます。
フォーム
乾癬性関節炎には主に 5 つの臨床的変異があります。
- 手足の遠位指節間関節の乾癬性関節炎。
- 非対称性単関節炎/片関節炎。
- 切断性乾癬性関節炎(関節面の骨溶解により指や足が短縮する)。
- 対称性多発性関節炎(「リウマチ様」変異型)。
- 乾癬性脊椎炎。
指定された臨床グループへの配分は、以下の特性に基づいて行われます。
- 遠位指節間関節への主な損傷: 手と足の関節総数の 50% 以上が遠位指節間関節で構成されています。
- 少関節炎/多発性関節炎: 5 個未満の関節が影響を受ける場合は少関節炎、5 個以上の関節が影響を受ける場合は多発性関節炎と定義されます。
- 切断性乾癬性関節炎:検査時に骨溶解の兆候(放射線学的または臨床的)を検出します。
- 乾癬性脊椎関節炎:脊椎の炎症性疼痛および腰椎、胸椎、頸椎の 3 つのセクションのいずれかの局在、脊椎の可動性の低下、単独の仙腸炎を含む仙腸炎の放射線学的徴候の検出。
- 対称性多発性関節炎: 影響を受ける関節の 50% 以上 (手と足の一対の小さな関節)。
診断 乾癬性関節炎
診断は、患者本人または近親者(患者による)の皮膚や爪の乾癬、末梢関節の特徴的病変、脊椎、仙腸関節、および付着部炎の損傷の兆候に基づいて行われます。
患者を問診する際には、病気に先立った原因、特に胃腸管または泌尿生殖器系、目(結膜炎)の症状があったかどうかを確認する必要があります。これは、血清反応陰性脊椎関節炎群の他の疾患、特に腸炎後反応性関節炎または尿路性関節炎、ライター病(関節障害の連続、脊椎や仙腸関節の症状の存在)との鑑別診断に必要です。
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
乾癬性関節炎の臨床診断
検査中は、次の点に注意してください。
- 特徴的な部位における皮膚乾癬の存在:
- 頭皮、耳の後ろ:
- へその周り:
- 会陰部:
- 殿筋間ひだ;
- 脇の下;
- および/または唇の乾癬の存在。
関節を検査すると、乾癬性関節炎の特徴的な兆候が明らかになります。
- 指炎;
- 遠位指節間関節の炎症。
腱付着部位を触診します。
仙腸骨炎の臨床徴候の有無は、腸骨翼への直接圧力または側方圧力によって判定され、脊椎の可動性が判定されます。
内臓の状態は一般的な治療規則に従って評価されます。
乾癬性関節炎の臨床診断
乾癬性関節炎に対する特別な臨床検査はありません。
臨床症状と臨床検査値の乖離がしばしば観察されます。RFは通常は認められません。しかし、乾癬性関節炎患者の12%でRFが検出されるため、診断には一定の困難が生じますが、診断を再考する理由にはなりません。
脳脊髄液の分析では特異的な結果は得られませんが、場合によっては高細胞症が検出されます。
乾癬性関節炎における末梢関節炎の活動性は、痛みや炎症を起こしている関節の数、CRP レベル、関節痛の重症度、および病気の活動性によって評価されます。
乾癬性関節炎の機器診断
手、足、骨盤、脊椎のX線検査データは、次のような病気の特徴的な兆候を明らかにするため、診断に非常に役立ちます。
- 関節面の骨溶解により「ガラスの中の鉛筆」のような変化が生じる。
- 大きな偏心侵食。
- 指の末節骨の吸収;
- 骨の増殖:
- 非対称性両側仙腸関節炎:
- 脊椎傍骨骨化骨、癒合骨。
さまざまな著者が、乾癬性関節炎の最も顕著な症状を考慮した分類基準のさまざまなバリエーションを提案しています。
- 患者本人またはその親族に皮膚または爪の乾癬が確認されている。
- 下肢の関節に主に損傷が生じる非対称性の末梢性乾癬性関節炎:
- ヒップ、
- 膝。
- 足首、
- 中足指節間、
- 足根関節、
- 足指の指節間関節。
- 遠位指節間関節疾患、
- 指炎の存在、
- 脊椎の炎症性疼痛、
- 仙腸関節疾患、
- 付着部炎;
- 骨溶解のX線画像所見
- 骨増殖の存在;
- ロシア連邦の不在。
2006年、国際乾癬性関節炎研究グループは、診断基準としてCASPAR(乾癬性関節炎の分類基準)を提唱しました。炎症性関節疾患(脊椎または付着部病変)に加え、以下の5つの徴候のうち少なくとも3つが認められる場合に診断が確定します。
- 乾癬の存在、乾癬の病歴、または乾癬の家族歴。
- 乾癬の存在は、皮膚科医またはリウマチ専門医によって確認された皮膚または頭皮の乾癬性病変として定義されます。
- 乾癬の既往歴は、患者本人、かかりつけ医、皮膚科医、またはリウマチ専門医から聴取できます。乾癬の家族歴とは、(患者本人の判断により)第一度または第二度の近親者に乾癬の既往歴がある場合と定義されます。
- 爪甲の典型的な乾癬病変:爪甲剥離症、「指ぬき病変」または角質増殖症 - 身体検査中に記録されます。
- ラテックス テスト以外の方法を使用した RF テスト結果が陰性の場合:固相 ELISA または比濁法が推奨されます。
- 検査時の指炎(指全体の腫れと定義)またはリウマチ専門医によって記録された指炎の病歴。
- 手足のレントゲン写真において、骨棘形成を除く骨増殖(関節縁の骨化)のレントゲン証拠。
他の専門医に相談する適応
乾癬性関節炎は、次のような疾患を伴うことがよくあります。
- 高血圧;
- 虚血性心疾患;
- 糖尿病。
上記の病気の兆候が現れた場合、患者は適切な専門医(心臓専門医、内分泌専門医)に相談する必要があります。
手の関節の進行性破壊や変形、支持関節(股関節、膝関節)の虚血性壊死の兆候が現れた場合は、整形外科医に相談し、人工関節の装着を決定する必要があります。
診断処方の例
- 乾癬性関節炎、膝関節の単関節炎、中等度の活動、ステージ II、機能不全 2。乾癬、限定型。
- 乾癬性関節炎、主に足の関節に損傷を伴う慢性非対称性多発性関節炎、高活動性、ステージ III、機能不全 2。
- 乾癬性脊椎炎、非対称性両側仙腸関節炎、右:ステージ2、左:ステージ3。Th10-11レベルで脊椎傍骨骨化がみられる。乾癬は広範囲に及び、爪乾癬もみられる。
活動性、放射線学的段階、機能不全を判断するために、現在、関節リウマチの場合と同じ方法が使用されています。
何を調べる必要がありますか?
差動診断
関節リウマチとは異なり、乾癬性関節炎は、朝の顕著な関節のこわばりがないこと、関節の損傷が対称的であること、手足の遠位指節間関節の損傷が頻繁に起こること、および血液中に RF が存在しないことを特徴とします。
反応性滑膜炎を伴う手の遠位指節間関節のびらん性変形性関節症は、乾癬性関節炎(遠位型)と類似することがあります。しかし、一般的に変形性関節症は、血液中の炎症性変化、脊椎損傷の兆候(脊椎のあらゆる部位における炎症性疼痛)、皮膚および爪の乾癬を伴いません。ベヒテレフ病とは異なり、乾癬性脊椎関節炎は重大な機能障害を伴わず、しばしば無症状で、仙腸関節炎は非対称性で、しばしば緩徐に進行し、脊椎X線写真では粗い傍脊椎骨化が検出されます。
乾癬性関節炎は、手のひらや足の裏の角化症や爪の損傷を伴う場合、鑑別が困難です。これらの疾患の鑑別は、皮膚病変の性質だけでなく、関節炎の発生と急性泌尿生殖器および腸管感染症の発症との時系列的な関係に基づいて行う必要があります。乾癬性関節炎では、発疹が持続します。患者はしばしば高尿酸血症を呈するため、痛風の除外が必要です。診断の補助として、脳脊髄液検査、組織生検(痛風結節がある場合)による尿酸結晶の検出が挙げられます。
処理 乾癬性関節炎
治療の目標は、乾癬性関節炎の主な臨床症状に適切な影響を与えることです。
- 皮膚と爪の乾癬;
- 脊椎炎;
- 指炎;
- 付着部炎。
入院の適応
入院の適応は次のとおりです。
- 複雑な鑑別診断症例;
- 多関節または少関節の関節病変;
- 膝関節の再発性乾癬性関節炎、下肢の関節への注射の必要性、
- DMARD療法の選択;
- 生物学的製剤を用いた治療の実施;
- 以前に処方された治療法の忍容性の評価。
乾癬性関節炎の非薬物治療
乾癬性脊椎炎の患者にとって、痛みや硬直を軽減し、全体的な可動性を高めるために、病院と自宅の両方で一連の治療運動を行うことは特に重要です。
活動量が少ない患者には、硫化水素やラドン浴を使用した温泉療法が推奨されます。
乾癬性関節炎の薬物治療
乾癬性関節炎の標準的な治療法には、NSAID、DMARD、関節内GC注射などがあります。
NSAIDs
ジクロフェナクとインドメタシンは主に中程度の治療用量で使用されます。近年、選択的NSAIDsは、消化管からの副作用を軽減するために、リウマチ科の臨床現場で広く使用されています。
全身性グルココルチコステロイド
専門家の意見と個々の臨床観察の記述を除き、乾癬性関節炎における対照試験の結果に基づく有効性に関するエビデンスは存在しません。グルココルチコステロイドの使用は、乾癬の増悪のリスクがあるため推奨されません。
グルココルチコステロイドの関節内投与は、単関節型・少関節型の乾癬性関節炎に使用されるほか、仙腸関節にグルココルチコステロイドを投与することで仙腸関節炎の症状の重症度を軽減するためにも使用されます。
基本的な抗炎症薬
スルファサラジン: 関節炎の症状に効果がありますが、関節破壊のX線写真上の徴候の発現を抑制しません。通常、患者は忍容性に優れており、1日2gの用量で処方されます。
メトトレキサート:プラセボ対照試験が2件実施されました。1件目は1~3mg/kg体重のメトトレキサート静脈内パルス投与の有効性を示し、2件目は7.5~15mg/週のメトトレキサート経口投与の有効性を示し、3件目は7.5~15mg/週のメトトレキサート投与が3~5mg/kgのシクロスポリンA投与よりも高い有効性を示しました。メトトレキサートは乾癬性関節炎および乾癬の主な臨床症状に良好な効果を示しましたが、関節破壊のX線所見の発現を抑制しませんでした。
メトトレキサートを高用量で使用した場合、骨髄形成不全により患者 1 名が死亡しました。
シクロスポリン:プラセボ対照試験は実施されていません。シクロスポリン3mg/kg/日の用量と他のDMARD(非ステロイド性抗炎症薬)を比較した対照試験では、医師と患者による乾癬性関節炎の活動性の総合評価(平均総効果)に基づき、関節炎および乾癬の臨床症状に対する良好な効果が示されました。2年間の追跡調査において、関節損傷のX線画像所見の進行が緩やかになったことが確認されました。
レフルノミド:本薬の有効性は、国際二重盲検比較試験で実証されました。レフルノミドは、痛みや腫れのある関節の数、医師と患者による疾患活動性の総合評価に基づき、乾癬性関節炎の経過に好ましい効果を示しました。治療の結果、患者の59%において、治療効果の基準であるPsARC(乾癬性関節炎反応基準)に基づく改善が認められ、生活の質の主要指標が改善され、乾癬の重症度が減少しました(全体的な効果は弱い)。同時に、レフルノミドは関節の破壊的変化の進行を遅らせました。
この薬は、最初の 3 日間は 1 日 100 mg、その後は 1 日 20 mg の用量で経口投与されます。
金塩およびアミノキノリン薬(ヒドロキシクロロキン、クロロキン)は乾癬性関節炎には効果がありません。
TNF-α阻害剤
TNF-α阻害剤の使用適応症:DMARD療法による効果が不十分な場合、併用または単独、適切な治療用量での使用:
- 疾患活動性が「一定に高い」(痛みのある関節の数が3つ以上、腫れている関節の数が3つ以上、指炎は1つの関節としてカウントされる)
- 急性指炎;
- 全身性付着部炎;
- 乾癬性脊椎炎。
乾癬性関節炎におけるインフリキシマブの有効性は、300 人以上の患者を対象とした多施設共同プラセボ対照ランダム化試験 IMPACT および IMPACT-2 (インフリキシマブ多国籍乾癬性関節炎対照試験) によって確認されています。
インフリキシマブは、標準療法に従って、メトトレキサートとの併用療法として、または単独療法(メトトレキサートの使用に対する不耐性または禁忌の場合)として、3~5 mg/kg の用量で投与されます。
乾癬性関節炎の治療アルゴリズムは、臨床症状によって異なります。主な薬剤群の処方順序。
- 末梢性乾癬性関節炎:
- NSAIDs;
- DMARD;
- グルココルチコステロイドの関節内投与;
- TNF阻害剤および(インフリキシマブ)。
- 皮膚と爪の乾癬:
- ステロイド軟膏;
- PUVA療法;
- メトトレキサートの全身使用;
- シクロスポリンの全身使用;
- TNF-α阻害剤(インフリキシマブ)。
- 乾癬性脊椎炎:
- NSAIDs;
- 仙腸関節へのグルココルチコステロイドの注射;
- グルココルチコステロイドによるパルス療法;
- TNF-α阻害剤(インフリキシマブ)。
- 指炎:
- NSAIDs;
- グルココルチコステロイドの関節内または関節周囲投与;
- TNF-α阻害剤(インフリキシマブ)。
- 付着部炎:
- NSAIDs;
- グルココルチコステロイドの関節周囲投与;
- TNF-α阻害剤(インフリキシマブ)。
乾癬性関節炎の外科的治療
大きな支持関節(膝関節、股関節、手足関節)に破壊的な損傷が生じ、顕著な機能障害を呈している場合は、外科的治療が必要となります。このような症例では、股関節および膝関節の人工関節置換術、手足の再建術が行われます。膝関節の持続的な炎症過程は、外科的または関節鏡視下滑膜切除術の適応となります。
労働不能期間のおおよその目安
乾癬性関節炎の障害期間は16~20日です。
さらなる管理
退院後、患者は居住地のリウマチ専門医と皮膚科医の監督下に置かれ、治療の忍容性と有効性を監視し、関節の炎症プロセスの悪化を迅速に治療し、生物学的療法の必要性を評価する必要があります。
乾癬性関節炎の患者はどのようなことを知っておくべきでしょうか?
乾癬の患者は、関節に炎症の兆候が現れたらすぐにリウマチ専門医に相談してください。乾癬性関節炎と診断された場合でも、適切かつ適切な治療を受ければ、長年にわたって活動能力と労働能力を維持することができます。治療プログラムの選択は、疾患の臨床的病型、関節や脊椎における炎症過程の活動性、併存疾患の有無などによって異なります。治療中は、リウマチ専門医と皮膚科医の推奨事項をすべて遵守するよう努め、処方されたすべての薬剤の有効性と忍容性を確認するために定期的に医師の診察を受けてください。
治療の詳細
医薬品
予測
乾癬性関節炎が急速に進行し、関節機能の著しい障害を伴うびらん性変化が現れた場合、特に、この疾患が切断型の場合、または大きな(支持)関節の虚血性壊死を発症した場合、この疾患の予後は深刻になります。
患者間の総合的な標準死亡率は人口平均より 60% 高く、1.62 (女性 1.59、男性 1.65) です。
 [ 50 ]
[ 50 ]


