記事の医療専門家
新しい出版物
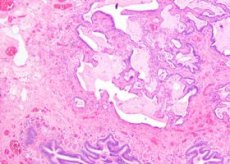
原因 肺硬化症
肺硬化症は肺疾患の随伴症状または結果として起こることがよくあります。
- 感染性で、肺への異物の侵入、治癒していないウイルスによる肺組織の炎症、肺結核、真菌症によって引き起こされます。
- 慢性気管支炎、気管支周囲の組織の炎症、慢性閉塞性肺疾患。
- 塵肺症は、長期間にわたって粉塵やガスを吸入した後に発症し、その起源は産業起源であり、放射線によって引き起こされます。
- アレルゲンの作用によって引き起こされる線維化および肺胞炎。
- ベック病の肺型。
- 肺咽頭枝における外来性テッサルコイドーシスの存在。
- 外傷、胸部および肺の損傷によって生じる傷害。
- 遺伝性の肺疾患。
呼吸器官の急性および慢性のプロセスに対する不十分な治療が効果的でないと、肺硬化症の発症につながる可能性があります。
左房室口の狭小化、左室不全、肺血栓症による肺循環の血流障害は、肺硬化症の発症に寄与する可能性があります。この病態は、毒性のある向肺薬の服用後に電離放射線にさらされることによっても引き起こされる可能性があります。免疫系の弱体化も肺硬化症の発症に寄与する可能性があります。
肺の炎症過程が完全に治癒しない場合、肺組織の修復は完全には起こらず、結合組織の瘢痕が成長し始め、肺胞腔が狭くなり、肺硬化症の発症を引き起こす可能性があります。ブドウ球菌性肺炎の患者では、肺硬化症が非常に頻繁に発生することが報告されており、肺組織の壊死領域の形成と膿瘍の発生を伴い、治癒後に線維組織の増殖が認められます。
結核を背景に発生する肺硬化症では、肺に結合組織が形成され、瘢痕周囲気腫の発症につながる可能性があります。
気管支炎や細気管支炎などの気管支の慢性炎症の合併症として、小葉周囲および気管支周囲肺硬化症が発生します。
胸膜性肺硬化症は、胸膜の炎症が繰り返されることで発症する可能性があり、その場合、肺の表層が炎症過程に加わり、その実質が滲出液によって圧迫されます。
放射線やハマン・リッチ症候群は、しばしばびまん性肺硬化症や蜂巣肺の形成を引き起こします。左室不全や僧帽弁狭窄は血管からの体液漏出を引き起こし、心原性肺硬化症につながる可能性があります。
肺硬化症は、その発症メカニズムによって引き起こされる場合もあります。しかし、様々な病因の一般的なメカニズムは、肺の換気障害、肺組織の血流およびリンパ液の欠陥、肺の排泄機能の低下などです。肺胞構造の損傷や破壊は、肺組織の結合組織への置換につながる可能性があります。血管、気管支、肺の病変は、しばしばリンパ液循環や血液循環の破綻につながり、肺硬化症を引き起こす可能性があります。
肺硬化症のその他の原因:
- 未解決の急性肺炎、慢性肺炎、気管支拡張症。
- 慢性気管支炎は気管支周囲炎を伴い、気管支周囲硬化症の発症につながります。
- さまざまな原因による塵肺症。
- 多くの心臓病、特に僧帽弁の欠陥において肺の鬱血が起こります。
- 肺の無気肺。
- 長期にわたる重度の滲出性胸膜炎は、炎症プロセスにおける肺の表層の関与により肺硬化症を発症するほか、滲出液による実質の長期的圧迫により無気肺を伴います(胸膜性肝硬変)。
- 胸部および肺自体への外傷。
- 肺と胸膜の結核。
- 特定の薬剤(コルダロン、アプレシン)による治療。
- 全身性結合組織疾患。
- 特発性線維性肺胞炎。
- 電離放射線への曝露。
- 化学兵器による肺の損傷。
病因
肺硬化症の発症機序は病因によって異なります。しかし、いずれの病因においても、最も重要な発症メカニズムは、肺換気障害、気管支の排泄機能障害、血液およびリンパ循環障害です。結合組織の増殖は、肺実質の構造的損傷および特殊な形態機能要素の破壊と関連しています。気管支肺系および血管系の病理学的過程において生じる血液およびリンパ循環障害は、肺硬化症の発症に寄与します。
びまん性肺硬化症と局所性肺硬化症に区別があり、後者は大規模肺硬化症と小規模肺硬化症です。
結合組織の増殖の程度に応じて、肺線維症、硬化症、肝硬変が区別されます。肺線維症では、肺に中等度の瘢痕性変化が見られます。肺硬化症では、より重度の肺の結合組織への置換が起こります。肝硬変では、肺胞が完全に置換され、気管支と血管も部分的に結合組織が乱れた状態に置換されます。肺硬化症は、多くの疾患の症状または結果です。
症状 肺硬化症
肺硬化症には以下のような症状が見られます。
- 肺硬化症に至る基礎疾患の兆候(慢性気管支炎、慢性肺炎、気管支拡張症など)。
- 最初は運動中、その後は安静時に起こるびまん性肺硬化症による息切れ、粘液膿性痰の分離を伴う咳、顕著なびまん性チアノーゼ。
- 肺動脈縁の可動性低下、時に打診音の短縮、肺胞呼吸の弱化と粗い陰影、散発的な乾性ラ音、時に微細泡状のラ音を聴取する。通常、肺硬化症の臨床像と同時に、慢性気管支炎および肺気腫の症状がみられる。びまん性肺硬化症は、肺循環の毛細血管前性高血圧および肺性心疾患の症状の発現を伴います。
- 肺肝硬変の臨床症状:胸部の急激な変形、胸筋の部分的な萎縮、肋間のしわ、気管、大血管、心臓の患側への変位、打診時の鈍い音、呼吸の急激な弱化、聴診時の乾いた喘鳴と湿った喘鳴。
限局性肺硬化症では、軽い咳と少量の痰の排出以外に、ほとんどの場合、患者に何の感覚も引き起こしません。患側を調べると、その部分の胸郭が一種の陥没状態になっていることがわかります。
びまん性肺硬化症の主な症状は呼吸困難です。最初は運動中に、後に安静時にも呼吸困難が現れます。肺胞組織の換気が不良であるため、患者の皮膚は青みがかっています。患者の指はドラムスティック状になり(ヒポクラテス指症状)、呼吸不全の進行を示唆します。
びまん性肺硬化症は、呼吸咽頭の枝の慢性炎症を伴って発症します。患者は咳のみを訴えますが、最初はまれですが、次第に強迫的になり、膿性分泌物を伴うようになります。肺硬化症の経過は、基礎疾患である気管支拡張症や慢性肺炎によって悪化します。
胸部に激しい痛みが生じたり、急激に体重が減少する可能性があり、そのような患者は衰弱したように見え、すぐに疲れてしまいます。
肺肝硬変の臨床症状が現れることがあります。胸郭が著しく変形し、肋間筋が萎縮し、気管、心臓、大血管が患側に移動します。
小血管の血流障害により発症するびまん性肺硬化症では、肺性心疾患の症状が観察されることがあります。
病気の進行がどの程度重篤になるかは、罹患領域の大きさによって異なります。
ピシンガー腔にすでに置き換えられている肺組織の割合は、次の肺硬化症の分類に反映されます。
- 線維症では、肺組織の限られた罹患領域が紐のように見え、空気で満たされた健康な組織と交互に現れます。
- 硬化症または肺硬化症自体は、より密度の高い組織の存在を特徴とし、結合組織が肺組織に置き換わります。
- 肺硬化症の最も重篤な段階は肝硬変と呼ばれ、肺組織が結合組織に完全に置き換わり、胸膜、肺胞、血管が圧迫され、縦隔臓器が病変部位の側へ移動します。肺硬化症は、肺における病変の広がり具合によって、びまん性肺硬化症と限局性肺硬化症(局所性肺硬化症)の2種類に分けられ、さらに小病巣性肺硬化症と大病巣性肺硬化症に区別されます。
肉眼的に、限局性肺硬化症は肺組織の密度が高いように見えます。この部分は、肺の他の健常部と比較して著しく縮小していることが特徴です。局所性肺硬化症には、気管支肺硬化症後における肉化という特殊な形態があり、炎症部位の肺実質が生肉を思わせる外観と硬さを示すのが特徴です。顕微鏡的には、硬化部と化膿部、線維性滲出液、線維性無気肺などが認められます。
びまん性肺硬化症は、肺全体または両肺に広がることが特徴です。罹患した臓器は密度が高く、健康な肺に比べて著しく小さくなり、臓器の構造は健康な組織とは異なります。
限局性肺硬化症は、ガス交換機能が著しく損なわれず、肺が弾力性を維持するという点で、びまん性肺硬化症とは異なります。びまん性肺硬化症では、罹患した肺は硬くなり、換気が低下します。
肺のさまざまな構造への主な損傷に基づいて、肺硬化症は、肺胞性、気管支周囲性、血管周囲性、間質性、小葉周囲性に分類されます。
肺硬化症は、発生原因により、循環性、壊死後、炎症後、ジストロフィー性に分類されます。
どこが痛みますか?
フォーム
肺気腫と肺硬化症
肺気腫では、肺組織内の空気量が増加します。慢性肺炎は肺硬化症の結果として起こることもありますが、臨床的には両者は非常によく似ています。肺気腫と肺硬化症の発症は、気管支の炎症、気管支壁の感染、そして気管支の開存障害によって左右されます。小気管支には痰が溜まり、この部分の肺の換気は肺気腫と肺硬化症の両方の発症を誘発する可能性があります。気管支喘息など、気管支痙攣を伴う疾患は、これらの疾患の発症を促進する可能性があります。
根部肺硬化症
肺の根元領域に結合組織が増殖することがあります。この状態は根部肺硬化症と呼ばれます。これは、ジストロフィーまたは炎症過程を背景に発生し、患部は弾力性を失い、ガス交換も阻害されます。
局所性肺硬化症
局所性または限定的な肺硬化症は、聴診時に荒い呼吸音と細気泡ラ音を聴取する以外に、長期間臨床症状を示さない場合があります。これはX線検査によってのみ検出可能であり、画像上では肺組織の圧縮部分が観察されます。局所性肺硬化症は、実際には肺機能不全に至ることはありません。
局所性肺硬化症
局所性肺硬化症は、肺膿瘍(感染性病変)または空洞(結核性病変)による肺実質の破壊によって発症することがあります。すでに治癒した病巣や空洞、あるいはまだ存在する病巣や空洞の場所に結合組織が増殖することがあります。
尖端肺硬化症
肺尖部肺硬化症では、病変は肺尖部に位置します。炎症および破壊過程の結果、肺尖部の肺組織は結合組織に置換されます。病変の初期段階は、多くの場合気管支炎の症状に類似しており、放射線学的にのみ診断可能です。
 [ 22 ]
[ 22 ]
加齢性肺硬化症
加齢性肺硬化症は、身体の老化に伴う変化によって引き起こされます。加齢性肺硬化症は、肺高血圧症に伴ううっ血現象を呈する高齢期に発症し、男性、特に長期喫煙者に多く見られます。80歳以上の患者が、自覚症状がないにもかかわらず、X線検査で肺硬化症が認められる場合、これは人体の自然な退縮変化の結果であるため、正常とみなされます。
網状肺硬化症
結合網状組織の容積が増加すると、肺は透明感と純粋さを失い、網目状、つまりクモの巣のような状態になります。この網目状の構造のため、正常な組織パターンはほとんど見えなくなり、弱く見えます。コンピュータ断層撮影(CT)では、結合組織の圧縮がさらに顕著に現れます。
基礎肺硬化症
基底部肺硬化症は、主に肺の基底部において、結合組織が肺組織に置き換わる病態と理解されています。基底部肺硬化症は、しばしば過去の下葉肺炎を示唆します。X線写真では、基底部の肺組織の鮮明度が高まり、パターンが強調されます。
中等度の肺硬化症
肺硬化症の初期段階では、結合組織の成長は中程度であることがほとんどです。この病態の特徴である変化した肺組織が、健康な肺実質と交互に現れます。これは患者の状態をほとんど損なわないため、X線検査でのみ明らかになることが多いです。
肺炎後肺硬化症
肺炎後肺硬化症 - 炭化は肺組織の炎症部位であり、肺炎の合併症です。炎症部位は生肉のように見えます。肉眼的検査では、肺の一部が密度が高く、肺のこの部分が縮小しているように見えます。
間質性肺硬化症
間質性肺硬化症は、結合組織が主に肺胞中隔、血管および気管支周囲の組織を包囲することを特徴とする。これは、過去に間質性肺炎を経験した結果である。
気管支周囲肺硬化症
気管支周囲肺硬化症は、気管支周囲に局在するのが特徴です。罹患した気管支周囲では、肺組織が結合組織に変化します。その原因は、ほとんどの場合、慢性気管支炎です。患者は長期間、咳以外には特に症状を感じませんが、後に痰が排出されるようになります。
結核後肺硬化症
結核後肺硬化症では、過去の肺結核の結果として結合組織が増殖します。この病態は、COPDなど、様々な病態学的非特異的疾患を特徴とする、いわゆる「結核後疾患」へと発展する可能性があります。
診断 肺硬化症
レントゲン写真は多形性で、肺硬化症とそれに伴う慢性気管支炎、肺気腫、気管支拡張症などの関連疾患の症状を反映しています。特徴的な所見としては、気管支壁の圧縮、気管支周囲組織の浸潤および硬化により、気管支枝に沿って肺のパターンが増大し、ループ状になり、変形していることが挙げられます。
気管支造影:気管支の収束または偏向、小気管支の狭小化および欠損、壁の変形。
スパイロメトリー:VC、FVC、ティフェノー指数の低下。
肺硬化症における病理学的過程の局在は、身体検査の結果と直接関連しています。患部では呼吸が弱まり、乾性ラ音と湿性ラ音が聴取され、打診音は鈍くなります。
肺のX線検査により、より確実な診断が可能です。X線検査は、無症候性肺硬化症における肺の変化、その範囲、性質、重症度を検出する上で非常に有用です。気管支造影、MRI、CT検査は、肺組織の病変部の状態をより正確に評価するのに役立ちます。
肺硬化症の症状は、X線写真では正確に描写できません。なぜなら、肺硬化症の病変は肺気腫、気管支拡張症、慢性気管支炎といった併存疾患を反映するからです。X線写真では、罹患肺は縮小し、気管支壁の変形と気管支周囲組織の硬化および浸潤により、気管支枝に沿った肺の模様が強調され、ループ状で網目状になります。肺の下部は、しばしば多孔質のスポンジ状、つまり「ハニカム肺」に似た状態になります。
気管支造影では気管支の収束や偏向が見られ、狭くなって変形しており、細い気管支は識別できません。
気管支鏡検査では、気管支拡張症や慢性気管支炎がしばしば診断されます。気管支洗浄液の細胞組成を分析することで、気管支内で発生する病理学的プロセスの発生原因と活性を明らかにすることができます。
 [ 31 ]
[ 31 ]
肺硬化症における透視検査
初めてクリニックを受診されるすべての患者様には、胸部臓器の透視検査をお勧めしています。14歳以上のすべての方に義務付けられている年次健康診断では、必須の透視検査が含まれており、これは初期段階では無症状の肺硬化症など、多くの呼吸器疾患の早期発見に役立ちます。
肺硬化症では肺活量が減少し、スパイロメトリーとピークフローメトリーで検出される気管支開存性の指標であるティフノ指数も低くなります。
肺硬化症における血液像の変化は非特異的です。
何を調べる必要がありますか?
どのように調べる?
連絡先
処理 肺硬化症
肺硬化症の治療で重要なのは、呼吸器官の感染症と戦い、呼吸機能と肺循環を改善し、患者の免疫力を強化することです。
肺硬化症の患者は一般開業医または呼吸器専門医によって治療されます。
レジームと食事
肺硬化症の患者が高熱を呈している場合は、まず安静を指示します。症状が少し改善したら半安静、その後は全身安静へと移行します。室内温度は18~20℃に保ち、換気は必須です。新鮮な空気の中で過ごす時間を増やすことが推奨されます。
肺硬化症の食事療法は、患者の体内の免疫生物学的プロセスと酸化プロセスを促進し、肺の修復を促進し、痰によるタンパク質損失や炎症性滲出液の減少、造血と心血管系の機能の改善を目的とする必要があります。医師は患者の状態を考慮して、11食または15食の食事を処方します。メニューには、タンパク質、炭水化物、脂肪の含有量が標準的な料理を含める必要がありますが、同時に、カルシウム、ビタミンA、ビタミンB群、アスコルビン酸、カリウム塩、葉酸、銅を含む食品の量を増やす必要があります。少量ずつ(最大5回まで)頻繁に食事をする必要があります。ナトリウムは体内に水分を保持する傾向があるため、食塩の量は1日あたり4〜6グラムに制限することをお勧めします。
肺硬化症の薬物治療
肺硬化症には特別な治療法はありません。肺硬化症の原因となった病気を治療する必要があります。
肺硬化症の場合、少量のグルココルチコイドを最長 6 ~ 12 か月長期投与することが推奨されます。急性期には 1 日あたり 20 ~ 30 mg が処方され、その後維持療法として 1 日あたり 5 ~ 10 mg の投与量が徐々に減らされます。
抗菌・抗炎症療法は、気管支拡張症、頻繁な肺炎、気管支炎に適応します。肺硬化症では、呼吸器内に約23種類の微生物が存在する可能性があるため、様々な作用スペクトルを持つ抗生物質と化学療法薬を使用し、これらの薬剤を併用し、定期的に他の薬剤と交換することが推奨されます。現代医学において、肺硬化症やその他の深刻な呼吸器疾患の治療に使用される抗菌薬の中で最も一般的なのはマクロライド系薬剤であり、その中でも最もよく使用されるのはアジスロマイシンです。これは、初日に0.5 g、2~5日目には食前または食後2時間で0.25 gを服用する必要があります。この疾患の治療には、II~III世代のセファロスポリンも広く使用されています。経口投与の場合、第 2 世代ではセファクロル 750 mg を 3 回、セフロキシム アキセチル 125 ~ 500 mg を 1 日 2 回が推奨されます。第 3 世代セファロスポリンでは、セフィキシム 400 mg を 1 日 1 回または 200 mg を 1 日 2 回、セフポドキシム プロキセチル 400 mg を 1 日 2 回、セフチブテン 200 ~ 400 mg/日で良好な効果が得られます。
効果が実証されている抗菌薬は、メトロニダゾール 0.5 - 1 を 8 時間ごとに 30 ~ 40 分間点滴で静脈内に投与する方法です。
テトラサイクリン、オレセトリン、クロラムフェニコールなどの広域スペクトル抗生物質を1日2.0~1.0g、4回に分けて投与することは、依然として有効である。
抗菌および抗炎症の目的で、スルホンアミド薬が処方されます。初日にスルファピリダジン 2.0 mg、その後 7 ~ 10 日間 1.0 mg を投与します。
去痰薬および粘稠化剤:ブロムヘキシン0.016gを1日3~4回、アンブロキソール1錠(30mg)を1日3回、アセチルシステイン200mgを1日3回、カルボシステイン2カプセルを1日3回(1カプセル:カルボシステイン0.375g)
気管支痙攣薬は吸入薬として使用される(イサドリン、ユーフィリン、硫酸アトロピン)
循環不全がある場合は、強心配糖体が使用されます:ストロファンチン0.05%溶液 - 5%~40%ブドウ糖または0.9%塩化ナトリウム10~20 mlあたり0.5~1.0 ml、コルグリコン - 5~40%ブドウ糖または0.9%生理食塩水中の0.6%溶液0.5~1.0 ml。
ビタミン療法:酢酸トコフェロール100~200 mgを1日1回または2回、リチノール700~900 mcgを1日1回または2回、アスコルビン酸250 mgを1日1回または2回、ビタミンB群(ビタミンB1:1日1.2~2.1 mg、ビタミンB6:1日100~200 mg、ビタミンB12:1日100~200 mg)
肺硬化症の理学療法
肺硬化症に対する理学療法処置の主な目的は、活動期においては病状の回復と安定化を図り、非活動期においては症候群の緩和を達成することです。
肺不全の疑いがない場合は、ノボカイン、塩化カルシウムを使用したイオントフォレシス、およびノボカインを使用した超音波検査が推奨されます。
代償期には、胸部へのジアテルミーと誘導測定法が有用です。喀痰分離が困難な場合は、Vermel法によるヨウ素電気泳動が適応となります。栄養不良の場合は、全身紫外線照射が適応となります。Solluxランプによる胸部への毎日または隔日の照射も行われますが、効果は低くなります。
酸素療法
肺硬化症の治療には、酸素療法、つまり大気中に含まれる酸素量と同じ量の酸素を肺に供給する治療が効果的です。この治療により肺が酸素で飽和状態になり、細胞の代謝が改善されます。
肺硬化症の外科的治療
肺硬化症の外科的治療は、肺実質の化膿、肺組織の破壊的変化、肝硬変、肺線維症などの局所的な病態に対してのみ行われます。この治療では、損傷した肺組織の部分を切除しますが、まれに肺全体を切除する場合もあります。
理学療法
肺硬化症の理学療法運動は、外呼吸機能の改善、身体の強化、筋力強化を目的としています。代償性肺硬化症では、特別な呼吸運動が用いられます。これらの運動は、無理なく、呼吸を緩めることなく、簡単なもので、楽に行う必要があります。テンポは中程度またはゆっくりと、リズミカルに行い、負荷は徐々に増加させます。新鮮な空気の中で、適度な運動を行うことをお勧めします。重度の肺気腫や心肺機能不全の場合は、座位、臥位、または立位で体操を行い、15~20分間行います。患者の状態が重篤な場合、37.5℃を超える発熱、喀血を繰り返す場合は、理学療法運動は禁忌です。
民間療法による肺硬化症の治療
伝統医学では、肺硬化症を次の処方で治療することを推奨しています。
- 魔法瓶に、クリーピングタイム、ブルーユーカリ、またはオートミールのいずれかのハーブを大さじ1杯入れます。沸騰したお湯を500ml注ぎ、一晩置いて浸出します。翌朝、濾します。温かいうちに、一日を通して少しずつお召し上がりください。
- 夕方、よく洗ったドライフルーツを水に浸します。朝、空腹時に食べます。毎日続けることをお勧めします。このレシピには下剤作用と利尿作用があり、肺のうっ血を和らげるのに役立ちます。
- 若い赤ワイン2杯、蜂蜜大さじ2杯、そして砕いた多年生アロエの葉2枚を混ぜ合わせます。まず、葉を切り、流水で洗い、冷蔵庫の一番下の段で1週間置きます。その後、葉を刻み、蜂蜜と混ぜ、ワインを加えてよく混ぜます。冷蔵庫で14日間浸出させます。1日大さじ1杯を最大4回まで摂取してください。
家庭での肺硬化症の治療
患者が自宅で肺硬化症を治療する場合、治療を成功させるための主な条件は、医師の勧告を厳守することと、外来診療における医師による病状のモニタリングです。地域のセラピストまたは呼吸器専門医は、患者の状態に応じて治療内容を調整する権利を有します。自宅で治療を行う場合は、肺硬化症の進行を誘発または悪化させる可能性のある要因を確実に排除する必要があります。治療は、感染の拡大と肺実質における炎症プロセスの予防を目的とすべきです。


