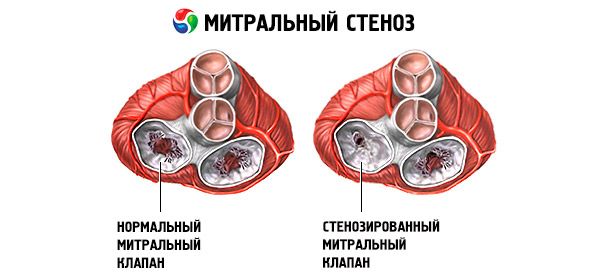
病因
リウマチ性僧帽弁狭窄症、シール、線維症および弁尖の石灰化において、頻繁な腱索の関与による交連の融合が観察される。通常、僧帽弁開口部の面積は4〜6cm2であり、左心房の腔内の圧力は5mmHgを超えない。左房室開口部が2.5cm2に狭くなると、左心房から左心室への正常な血流が妨げられ、弁の圧力勾配が増大し始める。結果として、圧力は左心房の腔内で20〜25mmHgまで上昇する。結果として生じる左心房と左心室との間の圧力勾配は、狭窄した開口部を通る血流を促進する。
狭窄が進行するにつれて、伝達圧の勾配が増大し、それによって弁を通る拡張期血流を維持することが可能になる。ゴーリンの式によれば、僧帽弁の面積(5 MK)は、伝達勾配(DM)と僧帽弁血流量(MC)の値によって決定されます。
BMK - MK / 37.7•ΔDM
僧帽弁の心臓欠陥の主な血行動態的影響は、肺循環の停滞(ICC)です。左心房の圧力が中程度に上昇すると(25〜30 mmHg以下)、ICCへの血流が妨げられます。肺静脈内の圧力が上昇し、毛細血管を通って肺動脈に伝わり、その結果として静脈性(または受動的)肺高血圧症が発症する。左心房の圧力が25〜30 mmを超えると増加します。Hg 肺毛細血管の破裂および肺胞肺水腫の発症のリスクが高まる。これらの合併症を予防するために、肺動脈の保護性反射性けいれんが発生します。結果として、右心室から細胞毛細血管への血流は減少するが、肺動脈内の圧力は急激に増加する(動脈性または活動性肺高血圧症が発症する)。
出血の初期段階では、肺動脈内の圧力は、ICC内の血流が増加するはずの身体的または精神的ストレスの間にのみ増加します疾患の後期段階は、安静時でも肺動脈内の高い圧力値とさらに大きな圧力増加によって特徴付けられます。肺高血圧症の長期的な存在は、徐々に消滅している、ICCの細動脈の壁における増殖性および硬化性の過程の発達を伴う。肺動脈高血圧症の発生は代償機構と見なすことができるが、特に運動中の毛細血管血流の減少により、肺のびまん性能力は急激に低下する。低酸素血症による肺高血圧症の進行が活性化されます。肺胞低酸素症は直接的および間接的機序により肺血管収縮を引き起こす。低酸素の直接的な影響は、血管平滑筋細胞の脱分極(細胞膜のカリウムチャネルの機能の変化によって媒介される)およびそれらの収縮と関連している。間接的なメカニズムは、内因性メディエータ(ロイコトリエン、ヒスタミン、セロトニン、アンギオテンシンII、カテコールアミンなど)の血管壁への影響です。慢性低酸素血症は内皮機能不全を引き起こし、それはプロスタサイクリン、プロスタグランジンE 2および一酸化窒素を含む内因性弛緩因子の産生の減少を伴う。内皮機能不全の長期的な存在のために、肺血管の閉塞および内皮の損傷が起こり、それは次に血液凝固の増加、インサイチュでの血栓症の傾向を伴う平滑筋細胞の増殖およびその後の慢性の血栓後肺高血圧症の発症によるリスクの増加をもたらす。
僧帽弁狭窄症を含む僧帽弁奇形における肺高血圧症の原因は以下の通りです:
- 左心房から肺静脈系への受動的圧力伝達。
- 肺静脈内の圧力上昇に反応した肺動脈痙攣。
- 小さな肺血管の壁の腫れ
- 内皮損傷を伴う肺血管の閉塞
今日まで、僧帽弁狭窄症の進行のメカニズムは不明のままである。多くの著者が現在の弁膜炎(しばしば無症候性)であると主な要因を考えており、他の人は、僧帽弁開口部の狭窄の根底にある血栓塊を伴う乱流血流に外傷性弁構造の主役を割り当てている。
症状 僧帽弁狭窄
僧帽弁狭窄症の症状は疾患の重症度とあまり相関していません。ほとんどの場合、病理はゆっくり進行し、患者はそれに気付かずに活動が低下するからです。多くの患者は、妊娠が起こるか心房細動が発生するまで臨床症状を示さない。初期症状は通常心不全の兆候です(労作時の息切れ、整形外科、夜間の発作性呼吸困難、疲労)。それらは通常リウマチ熱のエピソードの15〜40年後に現れますが、発展途上国では子供でさえ症状があるかもしれません。発作性または持続性の心房細動は、既存の拡張機能障害を増加させ、心室収縮率の制御が不十分な場合、肺水腫および急性の息切れを引き起こします。
心房細動も動悸として現れることがあります。抗凝固薬を服用していない患者の15%では、四肢虚血または脳卒中を伴う全身性塞栓症を引き起こします。
より稀な症状としては、小さな肺血管の破裂や肺水腫による喀血(特に妊娠中、血液量が増加したとき)があります。拡張した左心房または肺動脈による左再発性喉頭神経の圧迫による失調症(オルトナー症候群)。肺動脈高血圧症の症状と右心室の機能不全。
僧帽弁狭窄症の最初の症状
僧帽弁開口部の面積が> 1.5cm2である場合、症状は存在しないかもしれないが、伝達性血流の増加または拡張期充填時間の減少は左心房内の圧力の急激な増加および症状の出現をもたらす。代償不全の誘発(誘発)因子:身体活動、感情的ストレス、心房細動(心房細動)、妊娠。
僧帽弁狭窄症の最初の症状(症例の約20%)は塞栓症である可能性があり、ほとんどの場合、患者の30〜40%に持続性の神経学的障害が発症した脳卒中である。血栓塞栓症の3分の1は、心房細動の発症後1か月以内に発症し、最初の1年間で3分の2が発症します。塞栓症の原因は通常、左心房、特にその耳にある血栓です。脳卒中に加えて、脾臓、腎臓、末梢動脈の塞栓症の可能性があります。
洞調律では、塞栓のリスクは次のように決まります。
- 年齢
- 左心房の血栓症。
- 僧帽弁開口部の面積。
- 付随する大動脈不全。
一定の形の心房細動では、塞栓症の危険性は、特に患者がすでに同じような合併症を過去に経験している場合には著しく増加する。食道エコーCGによる胃の伝導中の左心房の自発的対照もまた、全身性塞栓の危険因子と考えられる。
ICC内の圧力が増加するにつれて(特に受動的肺高血圧症の段階で)、運動中の息切れの不満がある。狭窄が進行すると、低負荷で息切れが起こります。患者は座りがちな生活を送ったり、潜在的に日常の身体活動を制限したりすることがあるので、息切れの訴えは疑いのない肺高血圧症でも見られないことを覚えておいてください。発作性夜間呼吸困難は、間質性肺水腫の出現およびICC血管内の血圧の急激な上昇として患者が横たわっているときにICC内の血液の停滞の結果として起こる。肺毛細血管内の圧力の上昇、および肺胞の内腔への血漿および赤血球の発汗により、喀血が発生する可能性があります。
患者はしばしば疲労感の増加、動悸、心臓の働きの中断も訴えます。一過性のarse声(Ortner症候群)が起こることがあります。この症候群は、拡大した左心房による再帰神経の圧迫から生じます。
僧帽弁狭窄症を有する患者は、しばしば、労作性狭心症に似た胸痛を有する。それらの最も可能性の高い原因は肺高血圧症と右心室肥大です。
重度の代償不全を伴うと、顔面僧帽弁裂(駆出率の減少、全身性血管収縮および右側心不全に関連する頬の青みがかったピンクの赤み)、心窩部の拍動および右心室性心不全の徴候が観察され得る。
 [21],
[21],
検査と聴診
検査および触診時に、I(S1)およびII(S2)によって決定された心音が検出され得る。S1は心尖部、S2 - は胸骨の左上端で最もよく触れることができます。肺成分S3(P)はインパルスの原因であり、肺動脈高血圧症の結果である。肺動脈高血圧症があり右心室の拡張機能障害が発症すると、胸骨の左端で触知可能な膵臓の目に見える脈動が頸静脈の腫脹を伴うことがあります。
僧帽弁狭窄症における心尖部の衝動は、ほとんどの場合、正常または減少しており、これは左心室の正常機能およびその体積の減少を反映している。前胸部の触診されたIトーンは、前僧帽弁の運動性が保たれていることを示しています。胸骨の右の境界に沿って肺高血圧症が発症すると、心臓の衝動が見られます。
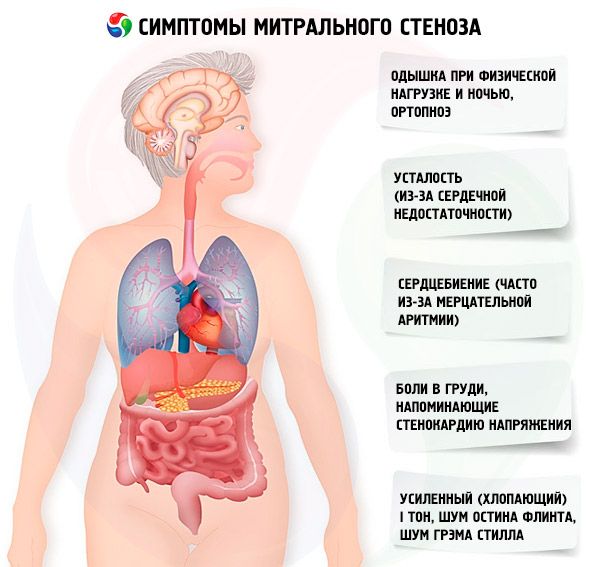
僧帽弁狭窄症を伴う聴診画像は非常に特徴的で、以下の徴候を含みます:
- 狭窄が進行すると強度が低下する。
- IIトーンに続く僧帽弁の開口のトーンは、弁の石灰化で消える。
- 左端の位置で聞こえなければならない頂点(メソ拡張期、プレ収縮期、パンダ拡張期)で最大となる拡張期ノイズ。
狭窄した僧帽弁の弁によって引き起こされる大きなS 1を聴診的に決定して、「膨張する」帆のように突然閉じる。この現象は一番上でよく聞こえます。通常、肺動脈性高血圧症のためにPが増加したスプリットSも聞こえます。最も顕著なのは、左心室(LV)の弁の開口部の早期拡張期クリックであり、これは胸骨の左下縁部で最も大きい。それは、患者が彼の左側に横たわっているときに、呼気の終わりに心臓の頂点(または触知可能な心尖部インパルスの上)に漏斗を備えた聴診器を通して最もよく聞こえる、小さくて減少するゴロゴロ拡張期ノイズを伴う。僧帽弁が硬化している、線維化している、または緻密化されている場合、開口部の音は柔らかいか、または存在しなくてよい。僧帽弁狭窄症の重症度が増し、左心房内の圧力が増すにつれて、クリック音はPに近づく(ノイズの持続時間が増える)。拡張期の騒音は、運動後やしゃがんだり握手をしたりすると、バルサルバ法(左心房に血液が流れ込むとき)で増加します。これは、拡大した右心室が左心室を後方に変位させる場合、および他の障害(肺動脈高血圧症、右セクションの弁膜病変、頻繁な心室リズムを伴う心房細動)が僧帽弁を通る血流を減少させる場合はあまり顕著ではない。収縮前増幅は、左心室の収縮中の僧帽弁の開口の狭窄と関連しており、これは心房細動の間にも起こるが、左心房の圧力が依然として高いときには、短い拡張期の終わりにだけ起こる。
次の拡張期雑音は僧帽弁狭窄症と組み合わせることができます:
- グラハム・スティルの騒音(軽度の心臓拡張期雑音の減少、胸骨の左端に沿って最もよく聞こえ、重度の肺高血圧による肺動脈弁の逆流によって引き起こされた)。
- リウマチ性心炎が僧帽弁および大動脈弁に影響を与える場合のオースティンフリントの騒音(心臓の頂点で聞こえ、僧帽弁弁尖への大動脈弁逆流の影響によって引き起こされる中期または後期拡張期のつぶやき)。
僧帽弁狭窄症のノイズを模倣する拡張期雑音を引き起こす障害には、僧帽弁逆流(僧帽弁開口部を通る大きな流れによる)、大動脈弁逆流(Austin Flintノイズを引き起こす)、および心房粘液腫(音量によって異なりノイズによって異なる)が含まれる各ハートビートの位置)。
僧帽弁狭窄症は、肺の心臓症状を引き起こす可能性があります。顔面僧帽弁の古典的な徴候(頬骨が梅色を呈する皮膚の充血)は、心臓の機能状態が低く、肺高血圧が発現している場合にのみ発生します。僧帽弁相の原因は、皮膚血管の拡張と慢性的な低酸素血症です。
僧帽弁狭窄症の最初の症状は塞栓性脳卒中または心内膜炎の症状です。後者はめったに僧帽弁逆流を伴わない僧帽弁狭窄症で発生します。
 [22], [23], [24], [25], [26], [27], [28]
[22], [23], [24], [25], [26], [27], [28]
僧帽弁狭窄症における肺高血圧症の臨床症状
肺高血圧症の最初の症状は特定されていません、そしてこれはその初期の診断を非常に複雑にします。
呼吸困難は、肺高血圧症の存在および運動中に心臓が心拍出量を増加させることができないことの両方によって引き起こされる。息切れは通常吸息性であり、疾病の発症時は間欠的で、適度な労作でのみ発生し、肺動脈内の圧力の上昇は最小限の労作で現れるため、安静時に存在することがあります。高肺高血圧症では、乾いた咳が起こることがあります。患者は潜在的に身体活動を制限し、特定の生活様式に適応することができるので、息切れの訴えは疑いのない肺高血圧症でさえも欠如することを覚えておくべきです。
衰弱、疲労の増加 - これらの不満の原因は、固定された心拍出量(身体の運動に反応しても血液量が増えない)、肺血管の抵抗の増加、末梢血行障害による末梢臓器や骨格筋の灌流の減少です。
低酸素性脳症によるめまいや失神は、原則として運動によって引き起こされます。
胸骨の背後およびその左側の持続性の痛みは、肺動脈の過伸展、ならびに肥大した心筋への不十分な血液供給(相対的な冠状動脈機能不全)によって引き起こされます。
心と鼓動の働きの中断。これらの症状は頻繁な心房細動に関連しています。
喀血は、高静脈性肺高血圧症の作用下での肺 - 気管支吻合部の破裂に起因して生じ、肺胞の内腔への血漿および赤血球の発汗ならびに血漿および赤血球の発汗にも起因し得る。喀血はまた、肺塞栓症および肺梗塞の症状であり得る。
肺高血圧症の重症度を特徴付けるために、血液供給不全患者のためにWHOによって提案された機能分類が使用されます:
- クラスI - 肺高血圧症を有するが、身体活動を制限しない患者。通常の身体活動では、息切れ、脱力感、胸の痛み、めまいは起こりません。
- クラスII - 肺高血圧症の患者、身体活動のいくらかの低下をもたらす。安静時に、彼らは快適に感じるが、通常の身体活動は息切れ、脱力感、胸痛、めまいの出現を伴う。
- クラスIII - 肺高血圧症の患者、身体活動の著しい制限につながる。安静時に、彼らは快適に感じるが、少しの身体活動は息切れ、脱力感、胸痛、めまいの出現を引き起こさない。
- クラスIV - 記載された症状がなければ身体活動を実行できない肺高血圧症の患者。呼吸困難や脱力感が安静時にも存在することがあり、最小限の労力で不快感が増します。
どこが痛みますか?
フォーム
僧帽弁狭窄症は重症度に従って分類される(心エコー検査の臨床応用のためのACC / AHA / ASE 2003ガイドラインの更新)。
度による僧帽弁狭窄症の分類
|
狭窄の程度 |
僧帽弁開口部の面積、cm 2 |
透過グラデーション、mm Hg アート |
肺動脈の収縮期血圧、mm。Hg アート |
|
簡単 |
> 1.5 |
<5 |
<30 |
|
中程度 |
1.0〜1.5 |
5〜10 |
30〜50 |
|
重い |
<1 0 |
> 10 |
> 50 |
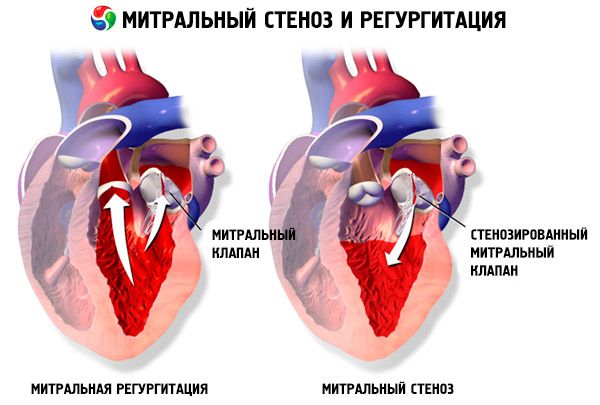
僧帽弁狭窄症では、僧帽弁尖が厚くなり動かなくなり、僧帽弁開口部が交連の融合により狭くなる。最も一般的な原因はリウマチ熱ですが、ほとんどの患者はこの病気を覚えていません。よりまれな原因としては、先天性僧帽弁狭窄症、敗血症性心内膜炎、全身性エリテマトーデス、心房粘液腫、慢性関節リウマチ、右から左への心房バイパスを伴う悪性カルチノイド症候群が挙げられる。弁が完全に閉じることができない場合は、僧帽弁逆流症(MP)が僧帽弁狭窄と同時に存在する可能性があります。リウマチ熱に起因する僧帽弁狭窄症の多くの患者も大動脈弁逆流を起こしています。
僧帽弁の通常の開口部面積は4〜6 cm 2です。1〜2cm2の面積は中程度または重度の僧帽弁狭窄を示し、しばしば運動中に臨床症状を引き起こす。1cm 2未満の面積は重大な狭窄であり、安静時に症状を引き起こすことがあります。左心房の大きさおよびその中の圧力は、僧帽弁狭窄症を補うために漸増する。肺静脈圧および毛細血管圧も上昇し、続発性肺高血圧症を引き起こし、右心室心不全ならびに三尖弁および肺動脈弁への逆流を引き起こす可能性がある。病理の進行速度はさまざまです。
左心房拡大を伴う弁病理は、心房細動(AH)および血栓塞栓症の発症の素因となる。
診断 僧帽弁狭窄
予備診断は臨床的に行われ、心エコー検査によって確認される。二次元心エコー検査は、弁石灰化の程度、左心房の大きさおよび狭窄に関する情報を提供する。ドップラー心エコー検査は肺動脈の圧力勾配と圧力に関する情報を提供します。経食道心エコー検査は、左心房、特にその耳の中の小さな血栓を検出または除外するために使用することができ、これは経胸壁検査では検出できないことが多い。
胸部X線写真では、通常、左心房のアワビが拡張しているため、心臓の左端が滑らかになります。肺動脈の主幹が見られます。肺高血圧症が発現する場合、下行右肺動脈の直径は16 mmを超える。下葉の静脈が狭窄しているため、上葉の肺静脈が拡張している可能性があり、それによって上部が一杯になる。心臓の右輪郭に沿った拡大左心房の二重影が検出され得る。下後肺野内の水平線(波線)は、左心房内の高圧に関連する間質性浮腫を示す。
心臓カテーテル法は冠状動脈疾患の術前検出のためだけに処方されています:左心房の増加、肺動脈の圧力、そして弁の面積を見積もることができます。
患者の心電図は、P-僧帽筋の出現(幅広、PQノッチ付き)、特に肺高血圧症の発症に伴う心臓の電気軸の右へのずれ、ならびに右肥大(孤立性僧帽弁狭窄を伴う)および左心室(僧帽弁閉鎖不全と組み合わせた場合)によって特徴付けられる。
狭窄の重症度はドップラー研究を用いて評価されます。平均送信機圧力勾配および僧帽弁の面積は、連続波技術を用いて極めて正確に決定することができる。非常に重要なのは、肺高血圧症の程度の評価、ならびに付随する僧帽弁および大動脈弁逆流である。
付加的な情報は、伝達性および三尖弁血流の記録を伴うストレステスト(ストレス心エコー検査)を使用して得ることができる。僧帽弁の面積が1.5 cm 2未満で、圧力勾配が50 mmを超える場合。Hg アート (運動後)バルーン僧帽弁形成術の問題を考慮する必要があります。
さらに、経食道心エコー検査中の自発的エコーコントラストは、僧帽弁狭窄症患者における塞栓性合併症の独立した予測因子である。
経食道心エコー検査は、計画されたバルーン僧帽弁形成術で僧帽弁逆流の程度を明確にするために、左心房の血栓の有無を明確にすることを可能にする。加えて、横断研究は、弁装置の状態および弁膜下構造の変化の重症度、ならびに再狭窄の可能性の正確な評価を可能にする。
心臓と大血管のカテーテル挿入は手術が計画されている場合に行われ、非侵襲的検査のデータは明確な結果を与えません。左心房および左心室の圧力を直接測定するためには、過度の危険性を伴う経中隔カテーテル挿入が必要である。左心房内の圧力を測定する間接的な方法は、肺動脈楔入の圧力の決定です。
何を調べる必要がありますか?
どのように調べる?
差動診断
慎重な検査では、僧帽弁疾患の診断は通常疑わしいものではありません。
僧帽弁狭窄症はまた、左心房粘液腫、他の弁欠損症(僧帽弁閉鎖不全症、三尖弁狭窄症)、心房中隔欠損症、肺狭窄症、先天性僧帽弁狭窄症と区別される。
 [53], [54], [55], [56], [57], [58], [59]
[53], [54], [55], [56], [57], [58], [59]
診断の文言の例
- リウマチ性心疾患 III度の左房室開口部の狭窄の有病率を伴う複合僧帽弁欠損。心房細動、永久型、頻脈。肺高血圧症は中等度です。NC PBステージIII FC。
- リウマチ性心疾患 複合僧帽弁欠損症 DD / MM / GG製の人工僧帽弁(Medineh - 23)。NC IIAステージII FC。
処理 僧帽弁狭窄
僧帽弁狭窄症患者の治療の主な目的は、予後を改善し、平均余命を伸ばし、病気の症状を緩和することです。
無症状の患者は、激しい運動を制限することをお勧めします。代償不全と慢性心不全の症状で、それは食品中のナトリウムを制限することをお勧めします。
僧帽弁狭窄症の薬物治療
薬物治療は、例えば手術の準備をするときに僧帽弁狭窄症の症状を抑制するために使用することができます。利尿薬は左心房の圧力を下げ、ICCの鬱血に関連する症状を軽減します。同時に、利尿薬は心拍出量が減少する可能性があるため、慎重に使用する必要があります。遅いカルシウムチャネル(ベラパミルおよびジルチアゼム)のβ遮断薬およびリズム低下遮断薬は安静時および負荷時の心拍数を低下させます。これらの薬は身体活動に関連する症状を軽減することができ、それらの使用は洞性頻拍および心房細動において特に適応されます。
心房細動は、特に高齢者において僧帽弁狭窄症の頻繁な合併症である。心房細動の存在下での血栓塞栓症のリスクは著しく増加します(10年生存率 - 洞調律の患者の46%と比較して25%の患者)。
間接抗凝固剤(ワルファリン、開始用量2.5〜5.0 mg、INRの管理下)が示されている。
- 心房細動を伴うすべての僧帽弁狭窄患者(発作性、持続性または永久型)。
- 洞調律が維持されていても、塞栓症の既往歴がある患者。
- 左心房に血栓がある患者。
- 重度の僧帽弁狭窄症の患者、および左心房サイズが55 mmを超える患者。
治療はINRの管理下で行われ、その目標レベルは2〜3です。抗凝固薬治療を継続しているにもかかわらず、患者が塞栓性合併症を患っている場合は、75〜100 mg /日の用量でアセチルサリチル酸を追加することをお勧めします。僧帽弁狭窄症患者における抗凝固薬の使用に関するランダム化比較試験は実施されておらず、推奨は心房細動患者のコホートで得られたデータの外挿に基づいていたことに留意すべきである。
僧帽弁狭窄症患者における心房細動の出現は、心室律動を遅らせることを目的とした代償不全、一次治療を伴うので、既に述べたように、β-アドレノブロカゴラ、ベラパミルまたはジルチアゼムは最適な薬物であり得る。ジゴキシンを使用することも可能であるが、狭い治療間隔およびベータ遮断薬と比較して最悪の場合、運動中のリズムの増加を防止する能力がその使用を制限する。電気的電気的除細動はまた、心房細動の外科的治療がないと再発の可能性が非常に高いので、持続的な心房細動においては限られた用途しかない。
僧帽弁狭窄症の外科治療
僧帽弁狭窄症を治療する主な方法は、狭窄症の進行を遅らせることができる治療法が現在ないので、外科的である。
肺動脈高血圧症のより重篤な症状または徴候を有する患者は、弁開腹術、交連切開術、または弁置換術を必要とする。
選択方法は経皮的バルーン僧帽弁形成術です。これは、僧帽弁狭窄症の外科的治療の主な方法であり、加えて、開口交連吻合術および僧帽弁置換術が用いられている。
経皮的バルーン弁切開術は若い患者には好ましい方法です。より侵襲的な手術を受けることができない高齢の患者、および顕著な弁石灰化、弁膜下変形、左心房の血栓、または著しい僧帽弁逆流のない患者。この手順では、心エコー検査制御下で、バルーンを心房中隔を右心房から左心房に通過させ、膨張させて接続された僧帽弁を分離する。結果はより侵襲的な手術の有効性に匹敵します。合併症はまれであり、僧帽弁逆流、塞栓症、左心室穿孔、および心房中隔欠損を含み、心房間の圧力差が大きければ持続する可能性があります。
経皮的バルーン僧帽弁形成術は、1.5cm2未満の僧帽弁開口部を有する以下の群の患者に示される。
- 経皮的僧帽弁形成術に対して良好な特徴を有する非代償性患者(クラスI、証拠レベルB)。
- 外科的治療への禁忌またはオペレーショナルリスクの高い非代償性患者(クラスI、証拠レベル!およびC)。
- 不適切な弁形態を有するが満足のいく臨床的特徴を有する患者における欠陥の計画された一次外科的矯正の場合(クラスIIa、証拠レベルC)。
- 適切な形態学的および臨床的特徴、血栓塞栓性合併症のリスクが高い、または血行動態パラメータの代償不全のリスクが高い「無症候性」患者。
- 歴史的に塞栓性合併症を伴う(クラスⅡa、証拠レベルC)。
- 左心房における自発的エコーコントラストの現象を伴う(クラスIIa、証拠レベルC)。
- 持続性または発作性心房細動を伴う(クラスⅡa、証拠レベルC)。
- 肺動脈の収縮期血圧が50 mm Hgを超える。(クラスIIa、証拠レベルC)。
- 必要に応じて、大規模な非心臓手術(クラスIIa、エビデンスレベルC)。
- 妊娠計画の場合(クラスIIa、証拠レベルC)。
経皮的僧帽弁形成術に適した特徴 - 下記の徴候はない:
- 臨床的:高齢、交絡裂術の病歴、心不全のIV機能クラス、心房細動、重症肺高血圧症。
- 形態学的:蛍光透視法、僧帽弁の非常に小さな領域、重度の三尖弁逆流によって評価される任意の程度の僧帽弁の石灰化。
左心房内の弁下装置、弁石灰化または血栓に対する重度の損傷を有する患者は、交絡僧帽弁の葉が左心房と左心室を通るエキスパンダーを使用して分離される交連吻合術のための候補であり得る。どちらの手術も開胸術を必要とする。選択は外科的状況、線維症の程度および石灰化に依存します。
整形手術(開腹交連切開術)または僧帽弁置換術は、クラスIの以下の適応に従って行われます。
以下の場合に、心不全III-IVFCおよび中等度または重度の僧帽弁狭窄症がある場合。
- 僧帽バルーン弁形成術を行うことは不可能です。
- 抗凝固薬の使用にもかかわらず、僧帽バルーン弁形成術は左心房の血栓に関連して、またはそれに付随する中等度または重度の僧帽弁逆流に関連して禁忌です。
- 弁の形態は僧帽弁弁形成術には適していません。
中等度または重度の僧帽弁狭窄およびそれに付随する中等度または重度の僧帽弁逆流(形成術が不可能な場合は人工弁が必要とされる)。
、人工弁-極端な措置。他の方法の使用を妨げる僧帽弁面積<1.5 cm 2、中等度または重度の症状および弁の病理(例えば、線維症)の患者に処方されています。
重症僧帽弁狭窄症および重症肺高血圧症(肺動脈の収縮期血圧が60 mmHgを超える)、僧帽弁弁形成術または僧帽弁形成術が予想されない場合の心不全の症状代償不全の症状がない僧帽弁狭窄症の患者は、毎年診察を受けるべきです。検査には、苦情、既往歴、検査、胸部X線および心電図の収集が含まれます。患者の状態が前の期間に変化したか、または前の検査の結果に従って重度の僧帽弁狭窄がある場合、echoCGが示される。他のすべての場合では、年間の心エコー図はオプションです。患者が動悸を訴えた場合、心房細動の発作を検出するために毎日(ホルター)心電図モニタリングを行うことが推奨されます。
妊娠中、軽度および中等度の狭窄を有する患者は投薬を受けることしかできません。利尿薬とβ遮断薬の使用は安全です。抗凝固治療が必要な場合、ワルファリンは禁忌であるため、患者にヘパリン注射を処方します。
防止
僧帽弁狭窄症患者のさらなる管理のための戦術の最も重要な問題 - 長期作用のペニシリン薬によるリウマチ熱の再発の予防、ならびに欠陥の外科的矯正後のすべての患者(感染性心内膜炎の予防を含む)。ベンザチンベンジルペニシリンは、月に1回、筋肉内に成人に240万IU、小児に120万IUの用量で処方されています。
僧帽弁狭窄症を有するすべての患者に対して、リウマチ熱の再発の二次予防が必要とされる。また、感染性心内膜炎の予防はすべての患者に見られます。
臨床症状のない患者は、25〜30歳までの再発性リウマチ熱の予防[例えば、3〜4週ごとに120万IUのベンジルペニシリン(筋肉内注射)]および心内膜炎の予防が必要です。
予測
僧帽弁狭窄症の自然経過は異なるかもしれませんが、症状の発症と重度の障害の間の時間間隔は約7 - 9年です。治療の結果は、患者の年齢、機能的状態、肺高血圧症および心房細動の程度によって異なります。弁膜切開術と交連切開術の結果は同等であり、どちらの方法でも患者の95%で弁の機能を回復することができます。しかしながら、時間が経つにつれて、機能はほとんどの患者において悪化し、そして多くのものは繰り返される必要がある。死亡の危険因子は心房細動と肺高血圧症です。死因は、通常、心不全、または肺もしくは脳血管塞栓症です。
僧帽弁狭窄症は通常ゆっくりと進行し、長期間の代償を伴って進行する。80%を超える患者が、症状または中等度の重症CHFの徴候がない状態で10年間生存します(NUNAによるI-II FC)。非代償患者および非手術患者の10年生存率は著しく悪く、15%を超えない。重症肺高血圧症の形成では、平均生存期間は3年を超えません。
 [76]
[76]


