関節切開術
最後に見直したもの: 23.11.2021
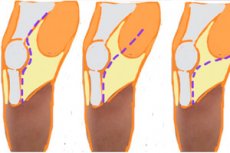
関節の露出とその空洞の開口部は外科的に行われ、整形外科および外傷手術におけるこの操作は関節切開術として定義され、さまざまな外科的アプローチで行うことができます。 [1]
手順の表示
関節切開術の適応症は、関節の構造へのアクセスを必要とする関節の手術の必要性です-特に、患者の問題を外科的に排除するために:
- 関節の骨折。これには、骨片の開放整復と正しい位置での内固定が必要です。
- 靭帯の破裂-それらの再建のため;
- 炎症性関節疾患の関節包における化膿性滲出液の蓄積。たとえば、化膿性関節炎または 任意の関節の滑膜炎、膝関節、肩または肘関節の化膿性 嚢炎の関節切開は 、関節腔から膿を取り除くために行われます-関節穿刺(関節内穿刺)後に改善がない場合は排膿します。
関節への広い外科的アクセスが不可欠です:
準備
関節の手術は原則として計画的に行われるため、必要な検査はすべて、患者さんが抱える問題(関節の臨床診断)を特定・判断し 、治療戦略を選択する段階で行われ ます。多くの場合、整形外科手術は、投薬や理学療法の効果がない場合に避けられなくなります。 [2]
病院で関節切開を行う手術の前に、準備には必然的に、術前の視覚化が行われる特定の関節の状態を明らかにすることが含まれます:X線、超音波、CTまたはMRI。
また、患者は一般的な血液検査を受けます。肝炎、RW、HIVの検査。 滑液の凝固図 および 一般的な臨床分析。
手術の1週間前に、アセチルサリチル酸を含む抗凝固剤の服用を中止し、最後の食事は手術の少なくとも10〜12時間前にする必要があります。
技術 関節切開術
この外科的操作を実行する技術は、特定の診断、介入の目的、および骨と靭帯の解剖学的構造の独自の特性を持つさまざまな関節にアクセスするために外科医が使用する技術によって異なります。 [3]
手術を麻酔するために(その量と局所性を考慮に入れて)、全身麻酔と局所または局所麻酔の両方が使用されます。
股関節切開術
股関節の敗血症性関節炎のための外科的排液、または股関節の滑膜炎の場合の滑膜切除術のために 、 そのような標準的なアプローチは以下のように使用されます:スミス-ピーターセン関節切開術-前方(腸骨大腿)アプローチ。前外側ワトソンジョーンズアプローチ; 上後腸骨棘から大転子(大腿骨上部の結節-転子メジャー)までの軟組織切開を伴う後外側ランゲンベックアプローチと、T字型切開による関節包の開放。
人工股関節全置換術では、後方、直接前方、および直接外側アプローチが一般的です。たとえば、股関節の直接外側関節切開術は、外科医が大転子の中央3分の1に3 cm近づけ始め、大腿骨の線に沿ってその結節(数センチメートル手前)まで続く切開です。; 皮膚と皮下組織の切開は、大転子の横方向の突起の前で縦方向に切開される筋膜(大腿筋膜)まで行われます。さらに、関節包に到達するために、臀筋(m。Gluteusmediusおよびm。Gluteusmaximus)は、大転子のレベルでの鈍的切開による分離で露出されます。
膝関節切開術
診断と手術の目的に応じて、膝関節の関節切開は、Langenbeck、Tiling、Textorによると、さまざまな技術を使用して実行できます。 [4]
したがって、Textorによる関節切開は、大腿骨の1つの顆で始まり、膝蓋骨(膝蓋骨)の下の反対側で終わり、膝蓋靭帯(Retinaculum patellae)が交差する弧状の断面によって実行されます。内側および膝蓋腱)。
Voino-Yasenetskyによる関節切開術、または外側膝蓋骨アプローチによる関節切開術は、膝蓋骨の側面に2つの縦切開を行って行われます。
半月板断裂の場合、膝蓋骨を除去するため、および変形性膝関節症(変形性膝関節症)の場合の全関節形成術の場合 、内側傍膝蓋骨関節切開術を使用して関節にアクセスします。この場合、4つの切開が行われます:膝蓋骨の両側に2つの前縦靭帯、1つは外側支持靭帯を通り、もう1つは膝蓋骨の上部の端から内側広筋の境界の中央までです。 (脛骨の内側結節)。 [5]
足首関節切開術
外部または内部の足首の領域の変位を伴う骨折の外科的固定は、そのような損傷後の足首関節の正常な生体力学を保証する最も適切な外科的治療として認識されています。
足首関節切開のための外科的アプローチ:前部(内側)および前外側、外側および後外側。
前方アプローチでは、皮膚と皮下組織を下肢の正中線に沿って関節の上で切開します-脛骨(脛骨)と腓骨(腓骨)の骨に沿って、腱間の脚の腱膜を垂直に切開します指と腓骨の長い伸筋の-腱膜の枝(皮膚と深部)、および足の背の血管の隔離と保護を伴います。切開は、外側外転を伴う前脛骨筋の腱の内側に行うことができます(神経血管束と一緒に)。次に、関節包を切開し、関節を露出させます。
足首関節の外側関節切開は、腓骨の外側縁の前または後ろを切開し、下腿の筋肉の間を継続して行います-m。第三腓骨筋(腓骨)およびm。長腓骨筋(長い腓骨)。
後方アクセスを伴う関節切開術-踵骨(アキレス)腱の後外側境界に沿った切開を通して、踵骨への付着点まで; アキレス腱の両側に2つの縦切開を行うこともできます。この技術の適用により、外科医は脛骨の遠位端、足首後部、距骨の後端、および距骨管関節にアクセスできるようになります。
肩関節切開術
臨床経験によると、排液のために関節腔を開くことは、肩関節の敗血症性関節炎を治療するより効果的な方法であり、関節切開術は、慢性または習慣的な肩関節脱臼の場合にも使用され ます。
肩関節の前方関節切開術(ランゲンベックによる)または三角胸筋アプローチは、肩甲骨の外側端の前面から始まり(肩峰)、中央の前縁に沿って約8cm下降する切開によって行われます。肩の三角筋の束(m。Deltoideus)-(関節腱への)筋膜の切開と鈍的切開による筋肉の分割。滑液包は、筋線維を伸ばし、肩関節を通過する上腕三頭筋の頭頂部(長い頭)を解剖した後に露出します。
肩関節へのアクセスは、切開が肩峰から始まり、その後、内側溝(内側広筋溝)に沿って上腕二頭筋の内側の端を下るときに前外側になる可能性があります。
肘関節切開術
ランゲンベックの技術による肘関節の関節切開中に、関節の背側の軟組織が縦方向に切断されます-上腕骨の下3分の1(上腕骨)から前腕の上3分の1まで。尺骨(肘頭)の突起が切断され、上腕骨の内側上顆が切断されます。
関節切開は、前腕の後部筋肉である尺側手根伸筋(m。尺側手根伸筋)と尺骨筋(m。Anconeus)の間を切開することによって行うことができます。切開は、上腕骨の外側顆と尺骨(尺骨)の近位と中央3分の1の間の境界を結ぶ線に沿って行われます。切開を伸ばし、手首伸筋の一般的な筋膜を切ります。尺側手根の上部の腱が露出し、手首の尺側手根伸筋の起点が外側顆から切り離され、筋肉が引き戻されて関節包の前外側表面が露出します。それは、肘の側副靭帯(橈骨側副靭帯)の前縁に沿って、外側上顆から橈骨輪状靭帯まで切開されます。
処置後の結果
この操作の結果は次のとおりです。
- 関節バッグの内殻の炎症の発症-滑膜炎;
- 下肢の静脈における血栓の形成;
- 手術された関節に隣接する軟組織における骨化物の漸進的な形成;
- 手術領域の血液供給の悪化による皮膚壊死;
- 筋肉組織の萎縮;
- 関節拘縮および線維性癒着および瘢痕によるそれらの可動性の制限。
膝関節の関節切開では、術後腫瘍である神経腫瘍の発症に伴い、総腓骨神経の枝と浅腓骨神経の膝窩枝が損傷するリスクがあります。さらに、この手術中(関節包と周囲の組織の伸びが強すぎるため)、膝蓋腱が脛骨から外れる可能性があります。 [6]
処置後の合併症
他の外科的処置と同様に、関節切開術後に次のような合併症が発生する可能性があります。
- 炎症過程の発症を伴う外科的創傷の感染;
- 麻酔に対するアレルギー反応;
- 関節の周りの長期または持続的な痛み。
関節切開後の合併症は、関節周囲組織の血腫の形である可能性があり、血管(出血を伴う)または神経枝の損傷に関連している可能性もあります。たとえば、肩関節の露出の結果として、後部回旋上腕動脈または神経(肩甲上または腋窩)が変化するリスクがあります。 [7]
処置後のケア
関節切開後のケアは、手術した関節のスプリント(肩または肘の関節の手術中、固定オルソシスを使用することが可能)、術後縫合の消毒治療、抗菌、抗炎症、鎮痛、血栓溶解および鬱血除去薬の処方で構成されます。
固定の期間は、初期診断と手術の範囲の両方に依存します。 [8]
関節切開後のリハビリテーションは、義務的な理学療法の練習とさまざまな理学療法の手順を伴うかなり長いプロセスです。関節が通常の可動域に戻る程度は、各患者の状態によって異なります。


