今日まで、リンパ節の結核は、原発性結核感染の結果として発症する可能性のある非外肺結核(肺外結核)の最も一般的な形態の1つであると考えられている。
リンパ節の組織における病理学的病変(肉芽腫性炎症)の局在は、リンパ形成によって説明される
体内でのこの感染の広がり
リンパ節(nodus lymphaticus)は枝分かれしたリンパ系の末梢部分であるので、末梢リンパ節、結核性末梢リンパ節腫脹の結核の定義が用いられる。末梢性結核リンパ節炎とも呼ばれる。リンパ節炎を伴うリンパ組織の敗血症の性質は、異なる病因および経過を有し、ICD-10による疾患自体は、皮膚および皮下組織(L04)の感染を指す。リンパ節の結核や結核はすべて感染性疾患(A15-A19)に含まれています。
疫学
最新のWHOグローバル結核報告書に掲載された統計は、この感染の流行の状態を評価することを可能にしています。2015年には、世界中で1,040万件の結核が新たに発生しました。このうち、56%(590万人)が男性です。34%(350万人)は女性、10%(100万人)は子供です。HIV陽性者は結核の検出件数の11%(120万件)を占めた。
2015年の死亡者数は140万人と推定されており、2000年の死亡者数は22%少なくなっています。
肺外結核症の主要な形態であるリンパ節の結核は、欧州諸国の症例の5%を占め、北米では約10%である。インドシナ半島および南アフリカの風土病国では、この数値は結核の全症例の15-20%である(半数以上がエイズ患者である)。
HIVに感染した症例では、肺外結核は68%の症例に発症し、45〜60%は異なる局所化の末梢リンパ節の結核である。
原因 リンパ節の結核
理由結核、リンパ節 - クラス放線菌(放線菌)に属する生物結核菌(結核菌)又はコッホ桿菌への浸透、。
リンパ節の結核はどうでしょうか?この細菌は、咳やくしゃみをするとき健康独立して動くが、暑さと寒さに耐え、そして水分の不足がしばしば病人から送信することができず、そして感染経路 - 空中(aerogenic) - 不可欠です。一旦肺における、細菌が下気道の上皮上に堆積した後、肺胞マクロファージ(食細胞)肺組織によって吸収されます。マクロファージは、疾患の肺形態を開発する細菌の消化(溶解)に対応できない場合、また、細胞間流体を介して病原体感染のような結核末梢リンパ節が可能なリンパ節に入り、フィルタリンパ液の機能を実行するリンパ節のリンパ組織に落ち着きます。
TBの医師はまた、結核は(結核菌た)食物を介して感染することができること、例えば、結核、腸間膜リンパ節は、生乳の使用から発生し得ると考えています。
さらに、感染は接触によって伝達されるか、またはこの細菌のキャリアである母親の子宮で得られる。
病因
リンパ節は、結核菌の導入に対する免疫細胞の移動の最初の導線であるため、末梢リンパ節の結核が原発性結核である。
リンパ節の結核菌の病因を研究することによって、研究者は、走化性のプロセスにおけるリンパ節の間質のマクロファージは(自分の原形質膜の一部を有する)それらの細胞質にそれらを移動する、コッホ桿菌を吸収することを見出しました。
(過酸化物消化酵素を含む)リソソームとの融合の後 - - 形成されたファゴリソソーム(マイコバクテリアで吸収)リンパ系組織形成ファゴソームで、これらからついで。
しかし、病原体結核菌の大部分と比較してユニークな病原性因子を有する:それらは食作用に対する耐性の増加を示す、即ちリソソーム酵素の損傷効果 - による細胞膜の特殊性(脂質含有成分)に、及びアルファ、メトキシの複合体、およびケト - ミコール酸である。
さらに、結核菌(M. Tuberculosis):ファゴソームの酸性度の上昇を防ぐUreC遺伝子を有する。エンドソーム自己抗原の分子をブロックする; これはイソトルベルキルジノール(isotuberculozinol)(isoTb)を産生し、これはファゴスの成熟を妨げる。
さらに、結核菌はファゴリソソーム内に存続するだけでなく、複製によって増殖し続け、細胞膜の一部であるコレステロールを供給する。従って、それらの免疫調節効果のために、結核菌はそれらの生存能力を維持し、これは潜伏性結核感染の発症につながる。
一方、サイトカイン(Tリンパ球)及び単球の免疫応答に関与する活性化が沈降組織球(形質転換されたマクロファージ)から形成されている特定食タイプの肉芽腫形成を促進します。末梢リンパ節の結核の主な病因は、リンパ節の肉芽腫病変(しばしば壊死を伴う)である。
なお、ほとんどの場合、抗菌薬(結核の全ての形態の治療に使用される)の影響下に表示され、体細胞に長時間存在することができる結核菌の所謂L型の活性化に関連した結核リンパ節の再発。
症状 リンパ節の結核
臨床所見によると、リンパ節結核の症状は、その病気がゆっくりと進行しているため(3週間〜8ヶ月)直ちに現れない。
頸部リンパ節の結核の最初の徴候は非特異的であり、無痛の腫脹およびある程度の凝縮によって現れる。罹患したノードは、弾力性および可動性が良好である(1-3cmの大きさに達する)が、押されると痛みを伴うことはない。しかし、患者の10〜35%の検査では罹患率が注目される。症例の85%において、病変は片側性である。
時間が経つと、臨床像は皮膚の蒼白で補完される。発熱と悪寒; 多汗症(重度の発汗); 食欲および体重減少の悪化; 倦怠感と疲労。病変が進行すると(壊死を伴う)、リンパ節の皮膚は黄色または褐色になる。血液検査は、ESRの上昇、リンパ球および血漿タンパク質のレベルの上昇、ヘモグロビンのわずかな減少を示す。
優勢な中毒によって引き起こされる症状(脱力感、食欲不振、睡眠中の発汗、発熱)胸腔内リンパ節の結核で、胸や咳の痛みの訴えは、気管支のリンパ節腫大の圧力で起こります。TB児は、胸壁(奇静脈の圧縮を示すVidergoffer症状)の前面に末梢静脈のネットワークの拡張に注意してください。あなたはIII-VIに押して痛み)胸椎(後部縦隔における明示的な炎症性変化の解釈)。
読み込み - 胸腔内リンパ節結核の症状
発熱に加えて、寝汗と弱さの症状は吐き気、嘔吐、腹痛(右下)、膨満感、便秘や下痢などの腹腔内のノード(腸間膜)provyalyayutsyaをtuberkulezalimfaticheskih。専門家によれば、臨床的に急性腸間膜リンパ節の結核、急性虫垂炎または急性胃腸炎として現れます。
腹腔内リンパ節の結核の徴候の中には、発熱、体重減少、冒されたリンパ節に触れるときの痛みもある。ノードは絶えず増加しているので、癒着の形成によって近くの構造に成長する可能性があります。
ステージ
結核性末梢リンパ節腫脹の発症には、4つの段階がある。
第1段階は、リンパ節組織における顆粒腫の形成の前に、リンパ節鞘の結核の沈降の瞬間から始まる。肉芽腫が成長するにつれて、それは節の線維性嚢の重要な部分を占め、これは節の増加およびその組織の構造の病理学的変化をもたらす。この段階を増殖性といいます。
第2段階では、肉芽腫のカプセル壁がより厚くなり(細胞外マトリックスタンパク質のヒアリンへのジストロフィー性形質転換により)、その中心に壊死領域が形成される。死んだ細胞の大量の興味深い出現はリンパ節の結核のこの段階の名前を引き起こした - 大文字の; この段階で、病理学的過程は、肉芽腫の壊死腫瘤の石灰化を伴い得る。
3番目の膿瘍の段階では、肉芽腫の内容物のミオマラシア(軟化)が起こり、これを一種の膿に変える(医師は「冷たい膿瘍」と呼ぶ)。そして第4段階では、薄くなっている皮膚を突き破り、膿が瘻孔から出て、その場所に創傷が形成される、表面上に位置する大きな肉芽腫が付いている。

フォーム
臨床疫学では、リンパ節の結核の種類は、その位置によって区別される。
結核頸部リンパ節は、フロントとリアの顎下、BTE及び頚リンパ節に影響を与える可能性があり、(首の前面に)傍気管リンパ節(鎖骨上窩に)ウィルヒョウノード。
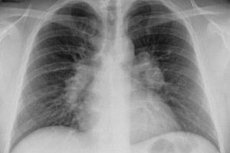
胸腔内リンパ節の結核 - 頭頂および内臓 - (気管支)に沿って、及び気管及び気管支化合物(気管支)の代わりに、肺および気管支に局在しているノードに分散。それはまた、(胸部大動脈の近くに位置する)、調整可能な縦隔リンパ節群と食道に沿って縦隔リンパ節を含みます。専門家は、M.結核気管支肺底リンパ節のより頻繁な病変を指摘する。そして、感染は肺組織に直接広がらないものの、浸潤物の形成のために著しい変化を経験する。診断は結核性気管支炎と呼ばれることがあります。
この肺外結核感染の局在は全症例の3分の2を占め、小児のリンパ節の結核が発症する場合、95%が所与の種類の疾患である。記事の詳細 - 子どもの胸腔内リンパ節の結核
結核腹腔内リンパ節(腹腔内結核性リンパ節炎)結核腸間膜リンパ節(腸間膜または腹腔内、しばしば回盲リンパ節)、および後腹膜結核(後腹膜)脾臓のゾーンに配置されているノード、門脈および下大等を含みます ほとんどの場合いわゆる腸間膜リンパ節(腸間膜または結核性リンパ節炎)は、胃または小腸(すなわち、二次形式)の結核病変です。その有病率は、0.05%を超えると、主に小児期および青年期に検出されません。
診断 リンパ節の結核
今日まで、リンパ節の結核の診断には、無症候および検査に加えて、臨床検査および生化学検査(Tリンパ球のレベルを含む)の血液検査が含まれる。
ツベルクリン(Mantoux test)による皮内試験は必須である。より多くの出版物 - 結核:マイコバクテリウム・ツベルクローシスの検出
器械診断は、ラジオグラフィー、超音波、CT、場合によってはMRIである。炎症を起こしたリンパ節の切除生検を、その内容物の組織形態学的検査に使用する。深く位置する疾患のあるリンパ節では、選択方法は、生検を伴う内視鏡的超音波であり得る。
腸間膜リンパ節の結節性病変は、X線検査でも腎臓や胆石の石と非常によく似ており、尿または胆管造影がしばしば必要となる。腸間膜リンパ節の特に大きな肉芽腫病変(直径8-10cmまで)では、開腹術が必要となることがあります。
結核菌の高い病原性を考えると、疾患の鑑別診断の役割を強調しすぎること。例えば、非定型マイコバクテリア(マイコバクテリウム・スクロフラセウム)および他の病原体(化膿連鎖球菌、黄色ブドウaureu等)に起因する首リンパ節(リンパ節)を削除しなければなりません。
どのようなテストが必要ですか?
差動診断
連絡先
処理 リンパ節の結核
リンパ節の結核の治療は、投薬または外科手術が可能であることに直ちに留意すべきである。医師は、リンパ節の結核の圧迫は助けられないと主張しており、彼らはビタミンを服用することを推奨しています(彼らは彼らに役立つでしょう)。
この疾患の併用療法に使用される第一選択抗結核薬には、以下の薬物が含まれる:
イソニアジド(Izonizid、Tubazid、Dinakrin、Pirazidin、およびd Eutizonの商品名) - 体重1キログラムあたり5〜15ミリグラムの量で経口摂取/ mまたは/および錠剤(100、200及び300 mg)の中に導入されます1日3食(1日3食)。治療期間は医師が決定します。頭痛、吐き気、嘔吐、蕁麻疹、不眠症、末梢神経や感覚異常の過程で肝臓の痛みの悪化などの副作用を持つことができます。データ準備はてんかん、肝臓障害、および甲状腺、アテローム性動脈硬化症、気管支喘息、皮膚の自己免疫疾患のために規定されていません。
抗生物質リファンピシン(Rifampin、Riphoral、Ripamizin Benemecin、Tubocin)は、1日1回(食事の1時間前に)450mgを処方されます。副作用には、消化不良、膵臓および肝機能の障害、および血液中の白血球の減少が含まれる。禁忌のリストには、腎臓病、妊娠、幼児期の病理が含まれます。
溶液を調製するための粉末形態の抗結核薬ナトリウムパラアミノサリチル酸(PASナトリウム塩)、温水(単位用量あたりpolstakana)に粉末を溶解する1日当たり2つの小袋に(最大12グラム)を取る傾向があります。この製剤は、腎臓の炎症、肝炎や肝硬変、胃腸管の潰瘍性疾患(望ましくない問題甲状腺を取る)には適していません。その副作用には食欲の喪失、悪心および嘔吐、腹痛、気管支痙攣、関節痛が含まれる。
ベンザミドサリチル酸カルシウム(Bepask)は、粉末または錠剤で同様に使用される。
外科的治療
リンパ節の結核の外科的治療は、開栓後のリンパ節の顆粒腫形成の内容物の除去を、その後の消毒および必要に応じて排液を行うことを前提とする。
欧米の婦人科医は、結節性リンパ節の切除などの外科的方法を使用しているが、例外的な場合やアクセス可能な場所でのみ行う。また、頚部の罹患したノードは、繰り返し吸引するか、または掻爬(掻爬)することによって除去することができる。
しかしながら、切除は抗生物質療法の補助剤として考慮されるべきであるという経験が示されている。例えば、結核菌(Mycobacterium tuberculosis)からのBTEの除去は、しばしばリンパ節の結核を再発させ、また感染の他の器官への感染を引き起こす。さらに、頸部リンパ節を取り除くと、顔面神経が損傷する危険性があります
だから、最も効果的な治療法は伝統的な抗生物質治療と考えられています - 2〜3ヶ月以内に。
防止


