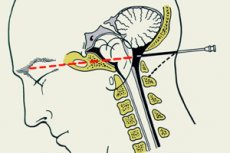
従来の腰椎穿刺に禁忌がある場合(たとえば、腰部に感染症がある場合)には、頸部穿刺または後頭下穿刺を使用することができます。
合併症
腰椎穿刺で重篤な合併症が起こることは極めて稀です。それどころか、一時的な機能障害はかなり一般的です。さまざまなデータによると、穿刺後頭痛は10人中1~3人の患者に発生します。痛みは通常、前頭部に局在し、原則として横になると消えます。首の痛みがよく見られます。吐き気、嘔吐、耳鳴り、耳詰まり、冷や汗が、直立姿勢でも発生することがあります。痛みは穿刺後15分ほどで発生する場合もあれば、4日後に発生する場合もありますが、12~24時間以内に発生する場合がほとんどです。姿勢性頭痛は通常4~7日間続きますが、より早く治まる場合や2週間続く場合もあります。頭痛は、痛みに敏感な髄膜と血管の緊張、脊髄の硬膜の穿刺孔からの脳脊髄液の流出、および脳脊髄液低圧の発生が原因で発生するようです。太い針や鈍い針を使用した場合、頭痛の頻度が大幅に増加します。非常に細い針を使用した場合、穿刺後頭痛は極めて稀ですが、その場合の体液採取は非常に遅れます。穿刺後頭痛は頭蓋内圧低下によって引き起こされるため、治療は安静、経口水分補給(1日2~4リットル)、およびカフェイン安息香酸ナトリウム400~600mgの皮下または筋肉内投与に限定されます。
局所的な背部痛は、神経根の炎症、骨膜外傷、局所的な血液または体液の貯留、軽度の環状組織の損傷、または真の椎間板ヘルニアが原因である可能性があります。 感染は、腰椎穿刺の極めてまれな合併症であり、無菌操作の失敗の結果であるか、または針が感染組織を通過したときに発生します。髄膜炎は、穿刺後12時間以内に発生する可能性があります。硬膜外膿瘍や椎体骨髄炎などのそれほど急性ではない感染症も同様にまれです。 穿刺の最も重篤な合併症は、テントヘルニアと小脳ヘルニアです。ヘルニアは、脳脊髄液の循環が遮断され、脳脊髄液を除去する際にくも膜下腔の圧力差が速やかに均等化されない場合に発生します。 ヘルニアのリスクは、後頭蓋底の占拠性突起の場合に特に高くなります。穿刺中の局所的な中等度の出血は目立たないものの、残留するキサントクロミアのために、その後の穿刺結果の解釈を困難にする可能性があります。馬の尾を圧迫する脊髄硬膜下血腫は、穿刺の最も稀な合併症の一つです。解釈が過度に困難になる原因としては、穿刺のもう一つの病的な合併症、すなわち、頭蓋底の骨構造上における外転神経(IV)の緊張の結果として生じる複視が挙げられます。これは、腰椎槽からの液体の流出が頭蓋内構造を下方および後方に移動させるためです。最もまれな晩期合併症は、穿刺中に導入された表皮細胞からくも膜下腔に類皮腫瘍が形成されることです。
何を調べる必要がありますか?



 [
[