1960年、陸軍技師のR・ローソンは当時秘密だった暗視装置の試験中に、偶然、装置の受信レンズを、向かいに座っていたデコルテを露出した女性に向けた。装置の画面には、乳腺のサーモグラムが表示されていた。この現象は少佐の興味を引いた。この分野の将来性を理解したローソンは軍を退役し、1961年にはR・バーンズと共に、医療用サーモグラフィー用の最初の装置を開発し、実用化に成功した。
処置の適応
熱画像診断の用途で最も一般的に使用される分野は次のとおりです。
- 乳腺、甲状腺、眼窩、および一部の皮膚疾患の前癌性および腫瘍性病変の認識。
- 関節疾患の診断。
- 頸動脈、鎖骨下動脈、大腿動脈、膝窩動脈の狭窄/閉塞病変の初期段階および/または進行段階の検出。
- 四肢および陰嚢の静脈循環障害の診断。
上記のリストからわかるように、研究の「神経学的側面」は頸動脈不全の検出のみに代表されます。頸動脈の狭窄/閉塞病変は、多くの場合無症状またはほとんど症状がないまま進行することが知られていますが、その検出の重要性を決して軽視することなく、神経学におけるサーモグラフィ検査の範囲を大幅に拡大する権利があると考えています。
神経学の古典では、低成長や癒合不全などを見逃さないために、患者を裸で検査することが必須であると考えられていたことが知られています。
神経学的検査の基礎が、頭蓋神経、運動および/または感覚領域のさまざまな非対称性の判定であるのと同様に、患者の体のさまざまな領域における不等温線の識別がサーモグラフィーの本質です。
サーモグラフィーは、特異性が比較的低いものの非常に感度の高い方法(測定精度は最大 0.01 °C)であることを考慮すると、サーモグラムの分析は、それぞれの特定のケースにおける状況の重要な臨床分析を必要とする創造的なプロセスになります。
例えば、眼窩内不等体温症は、頸動脈閉塞から上眼窩裂の腫瘍、兎眼から群発性片頭痛まで、全く異なるプロセスによって引き起こされる可能性があります。熱画像診断法は、簡便性、短時間、安全性、無痛性、そして入手しやすさという利点から、胸部、甲状腺、腎臓、関節、陰嚢、四肢などの腫瘍性疾患、血管性疾患、炎症性疾患の早期発見を目的とした、集団無作為検査に理想的であると診断医は考えています。
この場合、高感度の体部サーモグラフィーが、患者の素早い予備選択に不可欠となります。頭部の不等体温症の場合、神経科医、脳神経外科医、眼科医、または耳鼻咽喉科医の診察が最も適切です。首や乳腺の温度非対称性の場合、内分泌科医または腫瘍科医に紹介されます。四肢の不等体温症の場合は、血管専門医の診察が最も適切です。
実施方法
サーモグラフィーは、目に見えない赤外線を記録する技術です。放射エネルギーは波長9.5ミクロンで最大になります。シュテファン・ボルツマンの法則によれば、放射エネルギー量は絶対温度の4乗に比例します(W=T 4 )。
皮膚の赤外線放射は、人種、色素沈着の程度、その他の個人特性には左右されません。体表面温度は、血管の特徴、代謝レベル、そして熱伝導率の違いという3つの主な要因によって決まります。
現在、体内の赤外線を記録する3つの改良法が使用されています。
- サーモグラフィーは、皮膚の最も表面の層(0.5~1.5 mm)の熱発生を記録します。
- センチメートルおよびデシメートル範囲(波長 17 cm、周波数帯域 1.5 ~ 2.0 kHz)の赤外線放射測定により、人体の深部構造に関する情報を得ることができます。
- 接触型液晶ストリップを使用したフィルムサーモグラフィーは、厚さ 0.3 ~ 0.8 mm の皮膚の外層からの熱放射を記録します。
熱画像装置には基本的な種類があります。
- 液体窒素を用いて温度センサーを冷却するサーモグラフィー。この装置では、人体の検査部位の赤外線発光を遠距離から撮影できます。病院や外来診療所で予定された患者の検査には適していますが、救急医療、特に患者のベッドサイドではほとんど役に立ちません。大きな制約として、液体窒素が極めて稀少で、容易に蒸発してしまうため、常に入手する必要があることが挙げられます。
- 液体窒素を必要としないサーモグラフィ。この装置は、検査対象のスペクトルの赤外線放射能マップを非接触で表示します。携帯型サーモグラフィは特に便利で、救急医療に汎用的な装置です。自宅、救急車、入院部門、病院、診療所、集中治療室、手術室などでの検査に使用できます。これらの装置は携帯性に優れ、高感度で、メンテナンスも比較的容易です。これらのシステムの感度は非常に高く、100分の1度まで測定可能です。
- 液晶フィルムをベースとした接触型サーモグラフィー。国内外で類似製品が存在します。利点:研究コストが低い、液体窒素を使用する必要がない。欠点:労働集約的であること、平面でしか使用できないこと、乾燥した皮膚表面に均一に密着させる必要があること、救急医療での使用が難しいこと。この改良型サーモグラフィーは感度が低く、約0.5℃です。
- 赤外線放射測定法、またはサーモトモグラフィー。このタイプのサーモグラフィーは、超高周波帯域を記録する特殊なアンテナを備えており、最大17cmの深さまで人体組織の温度を0.1℃の精度で測定できます。ただし、この装置は干渉に非常に敏感であるため、特別な遮蔽チャンバー内で作業した場合にのみ、信頼性の高い結果が得られます。
結果の評価
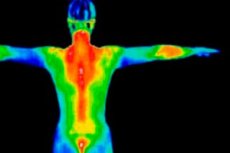
通常、人体の同一部位における温度活動の分布は厳密に均一です。したがって、医療用サーモグラフィーの本質は、熱非対称性の特定、位置特定、そしてその程度を判定し、臨床的に評価することです。健康な人では、対称的な熱分布の特徴が認められます。そのため、眼窩部、顔面皮膚、唇、首は通常、鼻、額上部、顔の外側部(暗い部分)よりも温かく(明るい部分として見えます)なります。
並行して、頭部および四肢のサーモグラムの最も典型的で一定の温度勾配が考慮されます。
- 眼窩の水平勾配。通常、眼窩の赤外線放射が均一な場合、眼の内側の角の温度は外側の角よりも0.3~0.7℃高くなります。
- 上肢の縦方向の勾配。肩は通常、手の甲よりも0.5~0.7度「高温」になります。
- 下肢の縦方向温度勾配。ほとんどの健康な人では、大腿部の温度は足部の温度よりも0.6~1.1℃高くなります。
上記の勾配は相対的なものです。眼窩の勾配が最も一定であるのに対し、「四肢」の不等体温は変動します。これは特に、体の主要な「熱交換器」である手に当てはまります。手の熱産生は、神経支配、精神・感情、薬物、寒冷の影響による変動の影響を受けやすいのです。
患者の体のさまざまな部分の赤外線活動に変化を引き起こすいくつかの病理学的状態。
内頸動脈の閉塞または70%を超える狭窄は、通常、閉塞側の眼窩に1.5~2.7°の温度勾配を伴う低体温を伴います。頸動脈内膜剥離術においては、眼窩および毛様体上層部(角動脈および滑車上動脈の血管新生領域)の「明るさ」と頸動脈内腔の狭窄度との間に直接的な関係が認められます。内頸動脈内腔が60%以上狭窄すると、狭窄部と同外側の眼窩領域における赤外線放射の減少が認められます。
E. ウッドは、サーモグラフィーと血管造影法を組み合わせて、同外側外頸動脈が閉塞した内頸動脈の側副動脈として機能している場合、その短期的な圧迫によって、影響を受けた動脈側の眼窩の「冷却」がさらに増加することを示しました。
群発性頭痛の増悪時に検査すると、「痛みのクラスター」側で最大 1.5~2.0° の顕著な発光増加が見られます。
逆に、内頸動脈のサイフォンの明らかな痙攣の結果として生じる、まれではあるが非常に興味深い病因学的に冷たい片頭痛(エースクリーム頭痛)は、痛みのある側の眼窩に顕著な一時的な低体温を引き起こします。
側頭動脈炎では通常、浅側頭動脈の投影において「重度の」高体温の検出が伴います。
ハーレクインマスク型の持続性かつ重度の低体温は、バラケール・シモンズ症候群の特徴です。
頭部サーモグラムの特徴的な変化は、静脈性脳循環不全(脈動性眼球突出)、トロサ・ハント症候群、およびメルカーソン・ローゼンタール症候群において観察されます。後者の場合、浮腫症候群の増悪時に唇と舌の充血が認められ、明らかな高体温を呈しますが、病態生理学的治療によって平準化されます。
顔面損傷の最も一般的な形態は、顔面麻痺と三叉神経痛です。これらの症状は、三叉神経第1枝の神経痛の増悪時に毛様体上部に顕著な局所高体温を呈することから、第2枝および第3枝の疼痛側における相対的低体温まで、漠然としたサーモグラフィー所見を呈します。顔面麻痺は、ほとんどの場合、顕著な顔面体温不均衡を引き起こすことはありません。
椎骨動脈症候群が悪化した患者では、疼痛症候群側の脊椎傍領域 C4 C5に高体温領域が最もよく見られます。
急性脳血管障害患者の四肢サーモグラムを研究した際、右半球出血患者の左四肢に顕著な早期低体温が認められることに初めて気付きました。この現象は、一方では深昏睡における血腫の局在を推定する上で有用であり、他方では、自律神経調節中枢が右半球に優位に働くという、両半球の機能的非対称性に関するよく知られた説を裏付けるものでもあります。
脊髄空洞症の後角膜型の患者を観察したところ、半ジャケットの形で胴体の不等体温を記録した最初の人が私たちであり、この疾患における分節性解離性知覚障害を確認しました。
サーモグラムで最も顕著な変化は転移病変で観察されました。
レイノー症候群では、特に冷却テスト後に手のサーモグラムに顕著な非対称の変化が生じます。冷却テストでは、冷水に10分間浸した後、手はすぐに温まるのに対し、指は通常どおり温まらず(動静脈シャントが急速に開くため)、低体温が長時間続きます。
振動病の患者の多くでは、レイノー症候群とは対照的に、手の対称性低体温がより特徴的であり、悪化すると「熱切断」に至ることもあります。
既に述べたように、手の熱発生は動的です。この点において、手の熱画像化の最も重要な側面は、動的サーモグラフィーと超音波を反ニコチンプロパガンダに活用できる可能性です。
足の熱感は、肢端紅痛症の患者によく見られます。サーモグラフィーは、様々な原因による下肢末端部の血管障害の患者における動態観察において非常に有益であり、薬物療法や薬物治療の有効性または無効性を明らかにすることができます。
熱画像診断の応用における以下の2つの側面は、緊急神経学だけでなく、救急医療全般においても重要です。まず、医原性血栓性静脈炎の無症状段階における非侵襲的診断の可能性についてです。カテーテル留置静脈の動的熱画像診断と超音波デュプレックスモニタリングにより、持続カテーテル留置2日目に患者の50%に注入後静脈炎が発生することが示されました。サーモグラムに記録されたカテーテル留置静脈に沿った高体温領域と、超音波デュプレックス検査による静脈流出障害は、医原性静脈炎の発症を反映しています。適切なタイミングで治療を行うことで静脈血栓症の進行を防ぎ、熱画像診断を繰り返し行うことで予防治療の有効性を評価することができます。
片麻痺患者の下肢静脈循環の動的熱画像診断と超音波モニタリングも同様に重要です。超音波ドップラー検査、デュプレックス検査、凝固検査を補完した研究では、片麻痺患者の60%が脳卒中発症2~3日目に既に血栓前状態を呈し、麻痺した下肢ではその頻度が6倍高いことが示されています。これは当然のことです。なぜなら、神経疾患患者の場合、感覚障害や運動障害のため、静脈症の臨床的診断が困難だからです。さらに、言語障害を伴うことも少なくありません。そのため、治療科や外科の患者とは異なり、神経疾患患者は一般的に、腫れや痛みなどの深刻な症状を訴えることはありません。したがって、動的サーモグラフィーと超音波法によって静脈流出障害の初期兆候が明らかになった場合でも、肺塞栓症などの救急医療の深刻な合併症の発症を防ぐために緊急の予防治療が必要です。
近年の研究では、生物としての死ではなく、個体としての人間の死が脳の死と密接に結びついていることが明確に示されています。つまり、脳死は脳内血流の停止と、いわゆる停止現象の記録と完全に関連しており、この現象はこれまで造影脳血管造影法によってのみ確認されていました。明らかに、このような危険で実施困難な処置は、重症患者には受け入れられません。
非侵襲性の超音波法とサーモグラフィーは、明らかにより倫理的で、アクセスしやすく、有益です。



 [
[