脳の磁気共鳴画像法(MRI)
最後に見直したもの: 03.07.2025
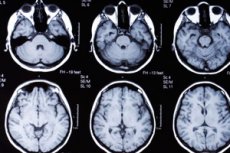
脳MRI検査の目的
脳MRI検査の目的は、様々な脳病変(外傷後、萎縮性、虚血性(24時間後)および出血性(発症後数時間後)の脳卒中、脱髄過程、髄膜腫、グリア細胞腫瘍)の形状、大きさ、および局在、脳構造の変位、脳浮腫の重症度、脳脊髄液貯留腔の状態を特定し、精神病理学的症状の「器質的」原因の可能性を除外することです。MRIは、脳および脊髄の病変の診断にも使用されます。
脳MRIの適応
- 脳損傷の診断。
- 神経感染症と非感染性脳病変の鑑別診断。
- 神経感染症の治療の有効性を監視します。
精神科クリニックで研究を行うための適応症:
脳のMRI検査の準備
MRI検査を受ける前に、検査内容、痛みのないこと、そして放射性造影剤を使用しない場合は放射線が出ないことについて患者に説明を行います。造影MRI検査の場合は、造影剤投与後に熱感、紅潮、頭痛、口の中に金属のような味がすること、吐き気や嘔吐が起こる可能性があることを患者に伝えます。
患者は快適な軽装で、断層撮影の視野内にある金属物はすべて外してください。運動不穏、不安、閉所恐怖症がある場合は、検査中は動かないように鎮静剤を処方します。
医師は、検査を行うにあたり、患者本人またはその親族から書面による同意を得る必要があります。また、患者の病歴にヨウ素(魚介類)および造影剤に対する不耐性の有無を確認し、記録する必要があります。ヨウ素アレルギー反応がある場合は、予防的に抗ヒスタミン薬を処方するか、造影剤の投与を中止する必要があります。
MRI脳研究技術
検査はテーブルの上で行われ、その後、仰向けの状態でスキャナーの円筒形のスペースに移動されます。
検査を行う医師は、コンピューターを使ってスキャナーから発せられる電波の周波数を変えたり、画質を調整したりします。
断面に関する情報はコンピューターにデジタル形式で保存され、モニターに表示され、写真の形で医療記録に含められます。
この方法は、核磁気共鳴という物理現象に基づいています。多くの原子核、特に水素原子(陽子)の核は、その回転と関連する磁気モーメント、すなわちスピンを持っています。このような核は、小型の素磁石と考えることができます。一定の磁場中では、スピンは磁力線と同方向または逆方向に位置し、この2つの場合で核のエネルギーは異なります。
磁気共鳴を引き起こす特定のパラメータを持つ外部の無線周波数パルス磁場にさらされると、基本磁石によって生成された物体の全磁場は、縦緩和時間 (Tj) 中のスピンの再配向により、また横緩和時間 (T2) 中の環境の影響による個々のスピンのコヒーレンスの破壊により、変化し、その後ゼロに減衰します。
これらの変化は特殊なセンサーによって記録され、受信した磁気信号の大きさは核の局所的な濃度に対応し、T1値とT2値を使用してそれらがどのような化学構造に含まれているかを判断できます。コンピューター処理を使用して、「セクション」上または脳の体積内の対応する核の分布の画像が再現されます。
高強度の磁場を発生させる磁石を用いることで、信号をスペクトル分析し、水素原子だけでなく、リン(例えば、アデノシン三リン酸代謝の分布を研究する場合)、炭素、フッ素に関連する成分を分離することができます。また、露光時間(時間分解能)も短縮されるため(数秒、さらには100ミリ秒まで)、様々な知的活動における代謝変化を研究することが可能です。「核磁気共鳴分光法」または「機能的MRI」と呼ばれるこの手法の改良により、脳の構造を可視化するだけでなく、脳の機能の一部も研究することが可能になります。
MRI結果の解釈
MRIは、脳構造の輪郭、大きさ、組織密度によって脳の状態を評価します。MRIは水分含有量に応じて組織密度を反映するため、主に脳浮腫(CED)、脱髄疾患、腫瘍などの病変を特定できるという点に留意することが重要です。
最も高濃度の陽子は水(細胞間液)および神経線維のミエリン鞘を形成する脂質に関係しているため、MRI 法では脳の灰白質と白質を明確に描写し、体液で満たされた空間(脳室、浮腫、嚢胞形成)を視覚化し、萎縮および脱髄プロセス、腫瘍の診断を可能にし、いくつかの化合物(コリン、乳酸)の体積分布も取得できます。
結果に影響を与える要因
MRI法(特に0.12~0.15 Tという比較的低い磁場強度の機器を使用する場合)には、10~15分にも及ぶ曝露時間という制約があります。この間、患者は静止した姿勢を維持する必要があります(小児、高齢者、落ち着きのない精神疾患患者を検査する場合、必ずしもこれが可能であるとは限りません)。このような場合、筋弛緩薬または麻酔薬を使用することができます(抗不安薬(精神安定薬、抗不安薬)の使用では、患者の運動性落ち着きのなさを軽減するには不十分な場合があります)。その際、検査の診断情報量と、対象群の薬剤の使用に伴う合併症のリスクとの比率を考慮する必要があります。



 [
[