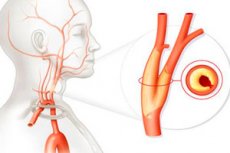
数多くの血管疾患の中でも、頸動脈の動脈硬化症は非常に一般的です。これはコレステロール代謝障害を伴う慢性病であり、生命を脅かす合併症を引き起こす可能性があります。病気の進行は緩やかで、進行性で、多くの場合無症状です。最も一般的な合併症は虚血性脳卒中です。
疫学
頸動脈アテローム性動脈硬化症の原因となる可能性のあるものには影響を与えず、発症傾向がある場合、血管の内壁にコレステロールが徐々に沈着します。動脈が50%以上狭くなると、損傷の臨床症状が現れます。この時点で、患者は医師の診察を受け始めます。
アテローム性動脈硬化性沈着物は、頸動脈の頸部を満たすことが多く、長さは短いです。病変の重症度は、病変部位の背後にある正常な血管部分と比較して、血管内腔の狭窄度合いによって判断されます。
科学者による多くの研究により、内頸動脈の狭窄が血管内腔の70%を超えると、虚血性脳卒中のリスクが5倍に増加することが明らかになっています。脳への血液供給は、主に一対の内頸動脈と一対の椎骨動脈から行われます。動脈の狭窄が血管内腔の70%を超えると、血流の基本パラメータが阻害され、微小血栓の形成、血管内壁の損傷、動脈硬化性沈着物の不安定化とその剥離につながります。病変は血管に沿って移動し、血管内に詰まり、脳の対応する領域の虚血と回復不能な損傷を引き起こします。[ 1 ]
頸動脈の動脈硬化症は、脳血管疾患を構成する病態の一つであり、多くの場合、死に至ります。この病態の有病率は人口10万人あたり6千人です。患者の主な年齢は55歳以上です。
この病気は主に以下のような人々に影響を及ぼします。
- 頸動脈が内頸動脈と外頸動脈に分岐する分岐部。
- 内頸動脈の開口部(分岐点に最も近い部分)
- 椎骨動脈の開口部;
- 内頸動脈のサイフォン(頭蓋骨の入り口にある曲がった部分)。
この局所化は、これらの領域で流れの乱れが発生し、血管の内壁が損傷する可能性が高くなるという事実によるものです。
原因 頸動脈アテローム性動脈硬化症
頸動脈のアテローム性動脈硬化症は、次のようなさまざまな原因の影響を受けて発症する可能性があります。
- 脂肪代謝の阻害、総コレステロールおよび低密度リポタンパク質レベルの上昇、高密度リポタンパク質レベルの減少。
- 血圧の系統的上昇、高血圧;
- 糖尿病、長期にわたる高血糖値;
- 太りすぎ、身体活動不足;
- 喫煙、その他の悪い習慣;
- 栄養不足、植物性食品の不足を背景とした動物性脂肪の過剰摂取、ファーストフードや低品質の半製品の乱用。
- 日常的なストレスなど
頸動脈アテローム性動脈硬化症の原因は未だ解明されておらず、研究が続けられていることに留意することが重要です。科学者たちは、長期にわたる高脂血症を根本的な原因として挙げており、これが動脈壁にコレステロールプラークの蓄積を引き起こします。さらに、結合組織の糸とカルシウム塩が血管壁に沈着します。プラークは徐々に増加し、形状を変化させ、血管内腔を閉塞していきます。
遺伝的素因は、「悪玉」コレステロールとトリグリセリド含有量の初期増加に大きな役割を果たし、一般的にミネラル脂肪代謝障害を悪化させる慢性疾患の出現とともに状況は悪化します。[ 2 ]このような慢性病理には以下のものがあります:
- 高血圧、血圧を下げる薬の長期使用(降圧薬は脂質プロセスの過程に悪影響を及ぼします)。
- 糖尿病(特にインスリン依存型)は、脂肪代謝の乱れ、血液中の動脈硬化性リポタンパク質含有量の増加、コラーゲン生成の増加と血管壁への沈着により、アテローム性動脈硬化症の早期発症を引き起こします。
- 甲状腺の病変および甲状腺機能低下症は、β-リポタンパク質のレベルが正常であるにもかかわらず、重度のコレステロール血症を伴います。
- 痛風性関節炎は、ほとんどの場合、ミネラル脂肪代謝障害である高脂血症を伴います。
- 単純ヘルペスウイルスやサイトメガロウイルスなどの感染および炎症プロセスは、多くの場合、背景脂質代謝障害を引き起こします(症例の約 65%)。
危険因子
頸動脈アテローム性動脈硬化症の発症に間接的に影響を及ぼす要因は、以下のカテゴリーに分類できます。
- 排除できない永続的な要因。
- 排除できる一時的な要因。
- 部分的に排除できる可能性のある一時的な要因。
定数要素の最初のカテゴリには次のものが含まれます。
- 年齢。動脈硬化のリスクは加齢とともに著しく増加するためです。頸動脈の動脈硬化は、特に45歳以上の患者に多く見られます。
- 男性は動脈硬化症の発症が早い傾向があるため、男性に多い傾向があります。さらに、この疾患は男性に多く見られますが、これは男性特有の有害な習慣の割合が高く、脂肪分の多い食品を摂取する傾向が高いことが原因と考えられます。
- 不利な遺伝。動脈硬化症はしばしば家系を通じて「受け継がれる」ため、両親が頸動脈アテローム性動脈硬化症と診断されている場合、子供は早期(50歳未満)に発症するリスクが高くなります。[ 3 ]、[ 4 ]
一時的要因の 2 番目のカテゴリには、各人がライフスタイルを変更することで独自に排除できる要因が含まれます。
- 喫煙は、タールとニコチンが血管壁に極めて悪影響を及ぼします。これはヘビースモーカーだけでなく、長年タバコの煙を吸い込みながら自身は喫煙しない受動喫煙者にも当てはまります。
- 栄養不足は、動物性脂肪やコレステロール含有量の高い食品を主に摂取することと関連しています。
- 座りがちな生活習慣は、脂質代謝の阻害や、その他の原因となる病状(肥満、糖尿病など)の出現につながります。
3つ目のカテゴリーには、部分的に排除できる要因が含まれます。例えば、既存の疾患の治療、再発を防ぐためのコントロールの確立などです。疾患を誘発する要因には以下のようなものがあります。
- 高血圧は、血管壁の透過性の増加、閉塞性プラークの形成、頸動脈の弾力性の低下を引き起こします。
- コレステロールとトリグリセリド値が高いことを特徴とする脂質代謝障害。
- 糖尿病と肥満は、同じ脂質代謝障害を伴います。
- 毒性と感染性の影響により血管の内壁が損傷し、動脈硬化性プラークの沈着につながります。
頸動脈の動脈硬化の発症に寄与する主な要因を知ることは非常に重要です。これは、まず第一に、疾患の予防、進行の遅延、そして緩和の基本を理解するために不可欠です。[ 5 ]、[ 6 ]
病因
「アテローム性動脈硬化症」という用語は、アテローム(粥状)とスクレロシス(硬化)という2つの単語を組み合わせたものです。病理が進行するにつれて、コレステロール、細胞分解産物、カルシウム塩、その他の成分が血管内に沈着します。この病気はゆっくりと進行しますが、着実に進行し、特に血中コレステロール値が高い、高血圧、糖尿病などの患者で顕著です。血管壁に損傷因子が作用すると、局所的な炎症反応が起こります。リンパ球が循環器系を通って損傷部位に入り込み、炎症が始まります。このようにして、体は損傷に対処しようとします。徐々に、この部位に新しい組織が形成され、血流中のコレステロールを吸着する能力が備わります。コレステロールが血管壁に沈着すると、酸化されます。リンパ球は酸化コレステロールを捕らえて死滅し、新たな炎症サイクルに寄与する物質を放出します。この病理学的プロセスが交互に繰り返されることで、アテローム性動脈硬化性腫瘍の形成と増殖が促進され、血管内腔が徐々に閉塞していきます。 [ 7 ]
トリグリセリド、コレステロールおよびリポタンパク質は、冠動脈疾患、特にアテローム性動脈硬化症の発症に関与しています。[ 8 ]、[ 9 ]高密度リポタンパク質(HDL)濃度の低下およびトリグリセリドの上昇がアテローム性動脈硬化性病変の発生に関与していることが示されています。[ 10 ]国立コレステロール教育プログラムの推奨事項では、1 mmol / L未満のHDLレベルが、患者が冠動脈疾患を発症するリスクがあると見なされる閾値と考えられています。
頸動脈は人体で最も重要な血管です。頭部のあらゆる構造物は、この動脈を通して栄養を供給されており、脳もその一つです。脳は血流に入る酸素量の少なくとも5分の1を消費します。頸動脈の内腔が狭くなることは避けられず、脳機能に極めて悪影響を及ぼします。
通常、健康な血管は滑らかな内壁を持ち、損傷や新たな封入体はありません。コレステロールプラークが沈着すると、動脈硬化の進行を示唆します。プラークは通常、カルシウムと脂肪の沈着物によって構成されます。病的な形成物が大きくなると、頸動脈の血流が阻害されます。
頸動脈における動脈硬化性変化は、原則として原発性ではなく、他の動脈の損傷に続いて現れます。病気の初期段階では、血管内腔の狭窄は起こらず、狭窄そのものは起こりません。しかし、病気が進行するにつれて、状況は悪化し、脳の栄養機能が阻害され、さらに虚血性脳卒中や出血性脳卒中を併発する可能性があります。
脳は常に酸素と栄養を必要とするため、頸動脈は常に機能しなければなりません。しかし、様々な原因の影響により、動脈硬化が起こり、血流が悪化し、脳の栄養不足が生じます。[ 11 ]
症状 頸動脈アテローム性動脈硬化症
頸動脈のアテローム性動脈硬化症は、病理学的にはほぼ無症状で進行することが多く、症状も多様で非特異的であるため、必ずしも疑われるとは限りません。多くの患者では、最初の兆候は動脈が著しく閉塞した後、つまり進行後期になって初めて現れます。これを考慮し、医師はアテローム性動脈硬化症を早期に疑い、適切な治療を行うために、リスク要因に注意を払います。この疾患の明らかな兆候としては、様々な規模の虚血性脳卒中や脳症状全般が挙げられます。
- 一過性脳虚血発作は、動脈硬化性沈着物の小さな粒子が剥がれ落ち、脳の特定の領域に血液を供給する細い脳血管を閉塞することで発症します。この領域は栄養供給を停止し、壊死します。症状としては、一時的な四肢麻痺(数分から数時間持続)、言語障害や記憶障害、片眼の視力の突然の一時的な低下、突然のめまい、失神などが挙げられます。このような発作の発生は、近い将来に脳卒中を発症するリスクを示す深刻な兆候です。合併症を予防するため、患者は直ちに医師の診察を受ける必要があります。
- 急性虚血性脳循環障害は、内頸動脈の急性閉塞によって生じる予後不良な疾患であり、神経細胞の死滅と脳機能の一部喪失を伴います。患者の3人に1人が死亡し、2人に1人が重度の障害を負います。
- 慢性脳循環不全は、動脈狭窄によって脳組織への血流が不足することで発症します。脳細胞は過度の負担を受け、細胞内機構と細胞間結合の機能に影響を及ぼします。症状は特異的とは言えず、患者は頭の中の雑音、頻繁なめまい、目に「ハエ」が見える、歩行が不安定などと訴えます。
最初の兆候
臨床像の強さや程度はさまざまですが、最も一般的な兆候は次のとおりです。
- 頸動脈アテローム性動脈硬化症の患者の大多数は頭痛を経験します。頭痛は脳構造の栄養不足を示しており、これは血液供給不足と関連しています。患者は当初、一時的な不快感を訴えます。時間が経つにつれて痛みは強まり、発作はより長く頻繁になり、1日に数回も痛みを感じるようになります。鎮痛剤を服用しても、痛みは完全に消えることはなく、短期間で治まることはありません。痛みの特徴:突き刺すような、穴が開くような、圧迫されるような痛みで、主に額、こめかみ、頭頂部に局在します(時には頭全体に広がることもあります)。
- めまいは単独で起こる場合もあれば、頭痛発作と併発する場合もあります。この症状は、脳構造における栄養障害の進行、および前頭側頭葉と小脳の障害を示しています。さらに、空間認識能力が低下し、パフォーマンスが低下することもあります。重症の場合、患者は症状を緩和するために横になる時間を増やすように努めます。めまい発作は2~3分から数時間続くことがあります。頻度は個人差があり、状況が悪化するにつれて症状も悪化します。
- 発作性の吐き気や嘔吐が治まらない場合も、脳の栄養不足の兆候です。嘔吐衝動は通常一度きりですが、複数回起こることもあります。
- 無力症、疲労、そして時には眠気といった症状は、血圧の低下または上昇を背景に現れます。脱力感と倦怠感は、一日中、さらには朝の起床後でさえも現れることがあります。この症状は、しばしば全身の抑制、外部反応の悪化、そして不注意を伴います。危険な状況を避けるため、このような患者は車の運転、様々な機械の操作、あるいは付き添いなしでの外出は推奨されません。
- 睡眠障害は、頻繁な覚醒という形で現れ、その後は眠りにつくのが困難になります。朝には疲労感があり、休んだ気がせず、この状態が長く続きます。治療を受けなければ、神経系の機能回復は期待できません。
- 進行性精神障害は、強迫性障害、心気症、不安障害といった神経症症候群として最も多く現れます。患者は、心理療法による治療では改善しない、深く長期的な抑うつ状態に悩まされます。器質性脳損傷の場合、セロトニン産生が抑制されるため、適切な治療が必要となります。しかし、頸動脈アテローム性動脈硬化症を直接治療しなければ、機能回復は達成できません。
- 筋無力症は、前頭葉に障害がある場合に発症します。患者は運動活動の低下を背景に、筋肉の硬直(緊張)を経験します。ベッドから起き上がったり、歩いたりする際に困難を感じます。
- 知的障害や記憶障害は、10例中約4例で早期に発見されます。病理学的過程が進行するにつれて、患者の98%に精神障害が認められます。定期的な物忘れ、知的障害、ぼんやりとした状態などの症状が認められます。長時間集中できず、思考に時間がかかり、マルチタスク能力を失います。認知症を発症する可能性は低いですが、軽度の認知障害であっても生活の質に悪影響を及ぼします。このような変化は、職業活動が精神的ストレスと関連している人々に特に顕著です。[ 12 ]、[ 13 ]、[ 14 ]
- 手足のしびれ、麻痺、運動活動不能、触覚感度の低下はまれであり、症例のわずか 1.5% にのみ発生します (脳卒中前症状の発症を伴う)。
- 視覚と聴覚の問題は、暗点(スコトマ)、色覚異常、物体までの距離の推定能力の低下、両眼の視力低下(一過性失明)といった形で現れます。聴覚障害の中でも、聴覚感度の低下や耳鳴りなどの症状が顕著です。
- 神経疾患は、予測できない攻撃性、涙もろさ、幻覚といった形で現れます。こうした疾患は発作的に現れ、すぐに治まります。
- 男性の勃起力の問題、女性の月経周期の乱れ、生殖障害などは、通常、体内の神経伝達物質やホルモン濃度の低下、下垂体および視床下部の機能不全に関連しています。症状は年々悪化しますが、これはエストロゲンとアンドロゲンの欠乏が進むためです。
頸動脈の動脈硬化の初期症状
臨床症状は病気の進行段階によって大きく異なります。
- 頸動脈アテローム性動脈硬化症の初期段階では、身体活動や精神的負荷の後に症状が現れ、安静時には症状が消失することがあります。患者は、疲労感の増加、無気力、脱力感、集中力の低下を訴えます。睡眠障害を呈する患者もいます。主に不眠症が現れ、その後日中の眠気が続きます。頭痛、騒音、記憶障害などが特徴的です。
- 病理学的過程が進行するにつれて、聴覚や視覚が障害され、麻痺や麻痺が起こり、頭痛やめまいが起こり、気分が不安定になり、うつ状態になることがあります。
- 進行すると、四肢や一部の臓器の機能に障害が生じ、虚血性プロセスが進行します。空間と時間における自分の位置を把握する能力が失われ、記憶障害もしばしば生じます。これらの障害は不可逆的になります。
ステージ
現在、専門家は病気の基本的な段階を次のように区別しています。
- 脂質成分と脂質バンドの形成。第一段階は、動脈血管の内皮層の損傷、損傷したニッチへのコレステロール粒子の滞留と蓄積から成ります。この場合の悪化因子は高血圧です。リポタンパク質分子はマクロファージに吸収され、泡状細胞へと変換されます。
- 線維性要素の形成。泡沫細胞が蓄積するにつれて成長因子が放出され、平滑筋線維細胞の活発な分裂とエラスチン線維およびコラーゲン線維の産生が引き起こされます。そして、軟らかい脂肪核を持つ緻密な線維性被膜に覆われた安定したプラークが形成されます。プラークは徐々に増大し、血管内腔を狭窄させます。
- プラークの拡大。病理学的過程が進行するにつれて、脂肪核が増加し、線維性被膜が薄くなり、血栓が形成され、動脈内腔が閉塞します。
内頸動脈について言えば、その壁の血栓成分が剥がれ落ち、より細い血管が閉塞することがあります。多くの場合、このような血管は中大脳前動脈であり、虚血性脳卒中が発生します。
フォーム
アテローム性動脈硬化症にはさまざまな原因があります。たとえば、
- 血行動態 - 血圧の長期にわたる上昇の結果として発生する場合。
- 代謝性 – 代謝障害(炭水化物または脂質代謝の障害、あるいは内分泌疾患)の結果として発症する場合。
- 混合型 – 列挙された要因の複合的な作用の結果としての発展の場合。
さらに、この疾患は病状の進行段階に応じて狭窄性と非狭窄性に分けられます。頸動脈の非狭窄性動脈硬化症は、実際には何ら症状が現れません。これは、コレステロール沈着による内腔の閉塞が50%を超えないことを意味します。この病態は、血管の突出部にわずかな収縮期雑音が認められることによってのみ疑われます。場合によっては、保存的治療が必要となることもあります。
頸動脈狭窄性動脈硬化症は、この疾患の次の段階であり、動脈内腔が50%以上閉塞します。慢性虚血または循環不全性脳症が徐々に進行し、脳の「飢餓」の兆候が現れます。狭窄の最終段階は頸動脈の閉塞です。
動脈狭窄の分類基準は、正常(< 40%)、軽度から中等度の狭窄(40~70%)、重度の狭窄(> 70%)と定義されています。
アテローム性動脈硬化症は、初期には無症状であるため、進行が遅く、急性病態が現れるまで患者は何も疑わない。[ 15 ]、[ 16 ] 認知機能は頸動脈狭窄の程度に大きく依存する。重度の頸動脈狭窄患者は、軽度から中等度の頸動脈狭窄群と比較して、常に最低精神状態スコアが低かった(40~70%)。[ 17 ] 頸動脈狭窄患者は軽度の認知機能障害を経験することが多いが、日常生活に影響を与えるほど重度ではない。[ 18 ]
病変の局在に応じて、頸動脈の動脈硬化性病変には次の種類があります。
- 内頸動脈の動脈硬化症は、頸部と頭部の一対の大動脈である総頸動脈の分岐部における病変です。この分岐部で、内枝と外枝に分岐します。内頸動脈は、頸部、錐体部、裂傷開口部、海綿体部、蝶形骨部、上頸部、交通部といった複数の部分から構成されています。
- 外頸動脈硬化症は、甲状軟骨上縁レベルにおける総頸動脈から上方、二腹筋および茎突舌骨筋の背後にかけての部位に生じる病変です。外頸動脈は、下顎骨関節突起頸部で浅側頭動脈と上顎動脈に分岐します。さらに、外頸動脈は前枝、後枝、内側枝、終末枝を有します。
- 総頸動脈の動脈硬化症は、胸部から始まり垂直に上昇して頸部へと排出される一対の血管の病変です。動脈は頸椎横突起の前部、食道と気管の側、胸鎖乳突筋と頸筋膜の気管前板の背後に局在します。総頸動脈には枝がなく、甲状軟骨の上縁でのみ外頸動脈と内頸動脈に分岐します。
- 右頸動脈のアテローム性動脈硬化症は、腕頭動脈幹から分岐部までの血管部分に損傷を伴います。
- 左頸動脈の動脈硬化は、大動脈弓から血管に沿って分岐部まで進行します。左頸動脈は右頸動脈よりもわずかに長いです。
- 頸動脈と椎骨動脈のアテローム性動脈硬化症は、高齢者によく見られる合併症です。この病態の特徴は、転倒発作です。これは、意識喪失を伴わない突然の転倒で、頭を急激に回した直後に起こります。椎骨動脈は鎖骨下動脈の枝で、椎骨脳底動脈を形成し、後大脳領域に血液を供給します。椎骨動脈は胸部から始まり、頸椎の横突起管を通って脳へと至ります。椎骨動脈は合流して主脳底動脈を形成します。
- 頸動脈分岐部の動脈硬化は、頸動脈の分岐部に生じる病変であり、頸動脈三角の底部中央、甲状軟骨の上縁に位置する胸鎖乳突筋の前縁に局在します。この部位の病変は、最も多くみられる病変と考えられています。
合併症とその結果
頸動脈狭窄により、脳への血流が徐々に悪化し、脳の循環障害である脳卒中を引き起こす可能性があります。脳卒中は、麻痺や言語障害に至るまで、様々な運動・感覚障害を伴います。
多くの場合、プラークまたはその一部、あるいは血栓が頸動脈の内壁表面から剥がれ落ち、小血管の閉塞や脳の一部の虚血を引き起こします。ほとんどの場合、脳卒中は初期症状を示さずに急性期に発症します。この合併症は症例の約40%で死に至ります。
病状が進行し、動脈硬化性沈着物が増加すると、脳卒中のリスクは著しく高まります。合併症は、血圧の上昇、過度の身体的または精神的ストレスによって発生する可能性があります。
頸動脈の狭窄性動脈硬化症によって引き起こされる大脳皮質の長期虚血状態は、この構造の萎縮を進行させ、続いて動脈硬化性認知症を発症させます。
その他の副作用としては、以下の脳血管疾患が挙げられます。
- 虚血性脳症;
- 虚血性脳梗塞;
- 出血性脳梗塞;
- 頭蓋内出血;
- 高血圧性脳病変。
虚血性脳症は、動脈硬化による狭窄に起因する虚血状態の長期化によって引き起こされます。典型的には、虚血による神経細胞への損傷(皮質錐体細胞および小脳プルキンエ細胞への損傷)が起こり、凝固壊死およびアポトーシスを引き起こします。死滅した細胞はグリオーシスへと進行します。
診断 頸動脈アテローム性動脈硬化症
頸動脈のアテローム性動脈硬化症の臨床所見が既に認められる場合、病態を疑うことははるかに容易になります。しかし、発症初期段階では、病気はいかなる症状も示さず、血液検査値の検査によってのみ検出可能です。
年齢を問わず、診断は初期診察と病歴聴取から始まります。診察では、医師は誘発因子、慢性疾患、疑わしい症状の有無を確認します。診察中は、皮膚の状態に注意を払い、聴診によって心拍や呼吸などを確認します。初期診察に加えて、血液生化学検査や脂質スペクトル分析などの臨床検査が処方されます。空腹時に静脈血を採取し、血清中のコレステロール、トリグリセリド、低密度リポタンパク質および高密度リポタンパク質のレベルを測定します。血糖値を調べることも同様に重要です。
包括的な実験室テストには、次の分析が含まれます。
- 完全な脂質プロファイル:
- 総コレステロール指標は、血中リポタンパク質によるコレステロール代謝の質を示す積分値です。血中総コレステロールが240 mg/dlを超えると、心血管疾患を発症するリスクが高まります。
- コレステロール/低密度リポタンパク質は、冠動脈疾患のリスクを判定する指標です。通常、濃度は100mg/dlを超えてはなりません。
- アポリポタンパク質 B は動脈硬化性リポタンパク質の基本タンパク質成分であり、その指標はそれらの総量を反映します。
- コレステロール/高密度リポタンパク質。
- アポリポタンパク質 A1 は、高密度リポタンパク質の基本的なタンパク質成分です。
- トリグリセリドは有機アルコールであるグリセロールと脂肪酸のエステルであり、その増加は心血管疾患の発症リスクを高めます。最適な指標は150mg/dlです。
- C反応性タンパク質は、急性炎症期のマーカーの一種です。その濃度は全身性炎症反応の程度を反映します。頸動脈の動脈硬化もまた、低強度で起こる炎症プロセスです。
静脈血の顕微鏡標本を用いて、L-アルギニンから一酸化窒素の生成を触媒する酵素である内皮細胞合成酵素遺伝子の多型性を判定することができます。酵素機能の低下は血管拡張過程の障害につながり、動脈硬化の発症に関与する可能性があります。さらに、血液凝固第V因子および第II因子の遺伝子多型性を調べることで、心血管疾患の個人リスクを評価することができます。
機器診断は、主に以下の方法で代表されます。
- 心電図検査 – 心筋の変化や心臓の働き全般を示します。
- 毎日ホルター心電図をモニタリングすることで、心臓の機能を追跡し、不整脈や心筋の虚血性変化を特定することができます。
- 運動心電図[ 19 ]、[ 20 ]
- 自転車エルゴメトリー - 身体活動中の心血管系と呼吸器系の機能を評価するのに役立ちます。
- 超音波振動を利用した心エコー検査。
- 侵襲的冠動脈造影[ 21 ]、[ 22 ]
- 冠動脈CT血管造影[ 23 ]、[ 24 ]
- 核灌流イメージング[ 25 ]
- 心臓の磁気共鳴画像法[ 26 ]、[ 27 ]
超音波診断は、頸動脈の状態を評価するための簡便かつ簡便な方法です。ドップラーグラフィーやデュプレックススキャンといった検査法が利用可能です。ドップラーグラフィーでは、血液循環の速度を調べ、その異常を診断することができます。デュプレックススキャンでは、血管の解剖学的構造、壁の厚さ、動脈硬化性沈着物の大きさを評価します。もちろん、後者の方がより多くの情報を提供します。[ 28 ]
最近、3次元(3D)超音波がプラーク容積の測定に利用されています。プラーク容積は動脈硬化症の治療におけるモニタリングツールとして使用できます。プラーク容積は、無治療では増加し、スタチン療法では減少することが知られています。[ 29 ] 3D超音波はプラークモニタリングに有用であると考えられており、新しい治療法の評価にも有用である可能性があります。[ 30 ]
差動診断
頸動脈アテローム性動脈硬化症は無症候性の経過をたどることが多いため、医師は既存の危険因子と遺伝的素因の存在に注意を払うことが推奨されます。この目的のために、患者から過去の脳血管発作や一過性脳虚血発作、他の血管プールの病状、遺伝性高脂血症、糖尿病、高血圧、悪い習慣などに関する情報を収集する必要があります。アテローム性動脈硬化症は、他の動脈病変とも区別する必要があります。
外部検査では、神経学的状態(片麻痺、言語障害など)に注意を払う必要があります。また、頸動脈分岐部を聴診し、特徴的な収縮期雑音の有無を確認することも必要です。
頸動脈アテローム性動脈硬化症が疑われる無症状の患者は、デュプレックス超音波スキャンを受ける必要があります。
処理 頸動脈アテローム性動脈硬化症
頸動脈のアテローム性動脈硬化症の治療を処方する際、医師は以下の原則に従うように努めます。
- コレステロールを含む食品を除外して栄養を正常化することで、血流に入るコレステロールを最小限に抑え、細胞によるコレステロールの生成を減らします。
- 循環系からのコレステロールとその代謝産物の除去の促進;
- 更年期女性のホルモンレベルの正常化;
- 感染症および炎症の治療。
頸動脈アテローム性動脈硬化症の治療に関する詳細については、この記事をお読みください。
防止
頸動脈の動脈硬化症は完全に治癒することはできず、進行を止めることしかできません。そのため、若いうちから事前に対策を講じ、病状の進行を予防する方がはるかに容易です。これは、遺伝性疾患や不利な遺伝的素因を持つ人など、リスクの高い人にも当てはまります。専門家は次のように説明しています。「動脈硬化症は高齢者にのみ発症すると考えがちですが、それは誤りです。この病気は若い頃から発症し始めます。予防の鍵は健康的なライフスタイルです。」[ 31 ]、[ 32 ]
- 科学者たちは、血液中のコレステロールとトリグリセリドの不健康な量は、主に身体活動の有無に左右されることを証明しました。そして、血液中の脂質含有量の増加は動脈硬化の始まりです。定期的な身体活動は、心血管系全体の機能を改善し、虚血プロセスを予防します。同時に、激しい運動は必要ありません。歩く、泳ぐ、活発なゲームをする、自転車に乗るだけで十分です。
- 適切な栄養摂取は予防の最も重要な段階です。健康を維持するためには、脂肪分の多い肉、ラード、内臓、生クリーム、マーガリン、バターといった食品の存在を「忘れる」べきです。食事の基本は、穀物、野菜、緑黄色野菜、ベリー類、果物、低脂肪カッテージチーズ、植物油、魚介類、ナッツ類、豆類です。また、血圧上昇を引き起こす塩分、そして糖尿病や肥満の発症を促進する砂糖や菓子類の摂取を大幅に減らすことも推奨されます。
- 適正体重を維持し、食べ過ぎを避け、食事のカロリー量を管理することが重要です。過剰な体重は頸動脈の動脈硬化の危険因子です。病状の発症を防ぐには、適切な栄養摂取と運動が必要です。
- 悪い習慣、特に喫煙は、心臓と血管の状態に極めて悪影響を及ぼします。血管のけいれんによる血圧の上昇、血管壁の脆化、微小損傷の発生、そして動脈硬化性プラークの内壁への「固着」を招きます。また、アルコールの過剰摂取は肝臓と膵臓の機能低下を招き、脂肪代謝の障害を引き起こします。病態の進行を防ぐには、悪い習慣をできるだけ早く断つことが重要です。
- 30歳になったら、定期的に検査を受けてコレステロール、トリグリセリド、血糖値をモニタリングしましょう。また、予防検診や診断のために定期的に医師の診察を受けることも重要です。
予測
脳は、人体の様々な機能を制御する複雑な構造です。特定の機能を担う脳領域への血流が阻害されると、対応する臓器や身体の各部が正常に機能しなくなります。このような場合、予後は狭窄血管の損傷の程度と脳の障害領域の大きさによって異なります。一時的な障害から患者の死亡まで、結果は様々です。最も一般的な結果は、運動障害、筋力低下または麻痺、発話障害、嚥下障害、排尿・排便障害、疼痛およびけいれん、神経障害です。
治療が適切な時期に行われれば、転帰は比較的良好であると考えられる。病状が進行している場合、相対的な回復は症例の半分程度にしか見られない。[ 33 ]
血管腔の重大な閉塞を伴う頸動脈のアテローム性動脈硬化症は、急性疾患、特に死亡リスクが極めて高い脳卒中の発症につながる可能性があります。


