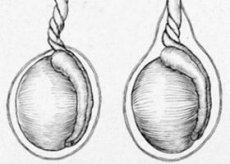
精巣捻転は、精巣と精管の間のひだである精巣中膜の回転によって引き起こされる精索の異常なねじれであり、精巣組織の絞扼または壊死につながります。
病因
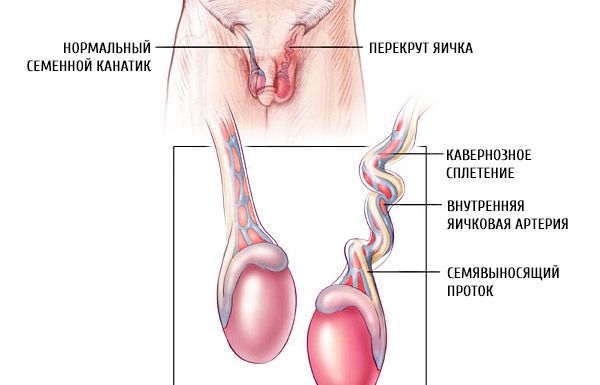
精巣は垂直軸を中心に回転します。精巣と精索の回転が180°を超えると、精巣内の血液循環が阻害され、多数の出血が生じ、精索静脈に血栓が生じ、精巣固有膜腔内に漿液性出血性漏出液が貯留し、陰嚢の皮膚が浮腫状になります。
精巣の膣外捻転または精巣上捻転は、精巣膜とともに発生します。精巣は腹膜の膣突起に対して中腹膜側に位置しており、その固定は損なわれていません。この形態の精巣捻転の発生に決定的な役割を果たすのは、精巣の発達異常ではなく、精索および周囲組織の形態学的未熟性、すなわち精巣を挙上する筋の過緊張、膜同士の緩い癒着、ほぼ直線状の短く広い鼠径管です。
膣内精巣捻転(膣内型)は、膣粘膜の腔内で発生します。3歳以上の小児、特に10~16歳の小児に多く見られます。この場合、精巣捻転は以下のように発生します。精巣を持ち上げる筋肉が収縮すると、精巣は周囲の粘膜とともに上方に引っ張られ、回転運動を起こします。粘膜の硬さと癒着密度、そして(年長児の場合)精索を管状にしっかりと包み込む鼠径管の存在により、精巣は軸を中心に完全に回転することができず、ある時点で回転が停止します。
腸間膜が長く、腹膜膣突起腔内での可動性が高い精巣は、慣性によって回転を続けます。すると、筋線維が弛緩します。陰嚢腔の上部まで持ち上げられた精巣は、凸部によって水平方向に固定され、保持されます。精巣を持ち上げる筋肉がさらに収縮すると、捻転が継続します。腸間膜が長く、精巣を持ち上げる筋肉の収縮力が強く、また精巣の質量が大きいほど、捻転の程度は顕著になります。
著者らは、思春期前期および思春期における膣内捻転の発生頻度の増加を、この年齢における精巣重量の不均衡な増加によって説明している。これは、膣内精巣捻転のメカニズムにおいて、他の要因とともに、生殖器系の成長の不均衡が一定の役割を果たしていることを示唆している。
症状 精巣捻転症
精巣捻転は急性の症状を呈します。精巣と陰嚢の対応する部分に鋭い痛みが生じ、鼠径部まで放散します。吐き気、嘔吐、虚脱状態を伴うこともあります。
精巣捻転の症状は、病気の持続期間と子供の年齢によって異なります。新生児の場合、精巣捻転は、最初の身体検査で陰嚢の半分が痛みを伴わずに肥大する症状として発見されることが多いです。陰嚢の皮膚の充血や白化、陰嚢水腫もしばしば見られます。乳児は落ち着きがなく、泣き、授乳を拒否します。年長児は、下腹部や鼠径部の痛みなどの精巣捻転の症状を訴えます。外鼠径輪または陰嚢の上部3分の1に、痛みを伴う腫瘍のような形成が現れます。その後、捻転した精巣が隆起したように見え、さらに持ち上げようとすると痛みが増します(プレーン症状)。
精巣捻転とその包虫症の合併症
陰嚢器官の急性疾患の予防、早期診断、そして治療は極めて重要です。第一に、患者の77~87.3%は20~40歳の労働年齢層です。第二に、陰嚢器官の急性疾患を患った患者の40~80%は精巣上皮の萎縮を経験し、その結果、不妊症に至ります。精巣捻転症の保存的治療は精巣萎縮で終わり、その後、外科的治療によって精巣または付属器が摘出されるか、あるいはその萎縮も除去されます。
精巣精巣上体炎後の精巣萎縮の原因:
- 病因因子による実質への直接的な損傷効果。
- 自己免疫攻撃の発生を伴う血液精巣関門の侵害;
- 虚血性壊死の発症。
臨床的および形態学的研究により、陰嚢器官の急性疾患のあらゆる形態において、ほぼ同一のプロセスが進行することが明らかになっています。これらのプロセスは、特徴的な臨床像と組織における神経ジストロフィー性変化として現れます。陰嚢器官の急性疾患は、主に同一の精子形成障害を引き起こし、精子症、射精液中の微量元素含有量の異常、精子の核および頭部面積の減少、およびDNA含有量の減少として現れます。
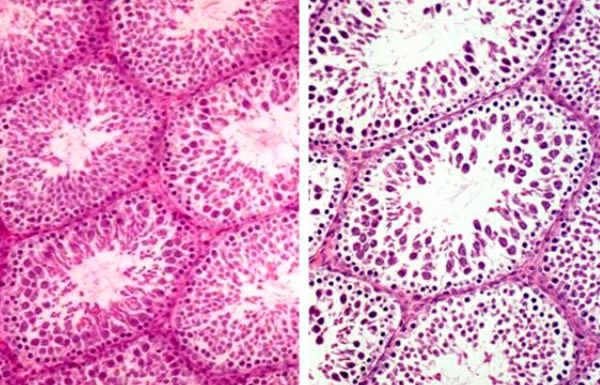
虚血性壊死は、実質浮腫とそのタンパク質被覆の結果として生じます。近年、陰嚢臓器の急性疾患に対する早期外科治療が主流となっています。早期外科治療は、虚血の迅速な除去、疾患の早期発見、ひいては精巣の機能維持を可能にするためです。早期外科治療は、激しい疼痛、反応性精巣水腫の発生、化膿性炎症および陰嚢臓器の破裂の疑い、精巣捻転、包虫およびその付属器の損傷に対して適応となります。
診断 精巣捻転症
徹底的な病歴聴取を行う必要があります。最近の陰嚢外傷、排尿困難、血尿、尿道分泌物、性行為、および臨床症状の発症からの経過を記録する必要があります。
 [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ]
精巣捻転の臨床診断
腹腔、性器、直腸診を行う必要があります。特に、尿道からの分泌物の有無、患側の精巣の位置と軸、反対側の水腫の有無、精巣または付属器の硬結や過剰組織の有無、陰嚢の色の変化に注意する必要があります。
精巣は通常、陰嚢の上縁で触知されますが、これは精索の短縮を伴います。陰嚢を触知すると、軽度の疼痛を伴います。捻転を伴う場合、精索付属器が精巣の前方に位置することがあります。捻転により精索が肥厚し、陰嚢の腫脹と充血が観察されます。リンパ液の排出が阻害されるため、二次的な陰嚢水腫が生じます。
 [ 26 ]
[ 26 ]
精巣捻転の臨床検査
感染を除外するために、尿検査を行う必要があります。
精巣捻転の機器診断
ドップラー超音波では、精巣とその付属器の構造が明瞭に観察でき、経験豊富な医師は精巣内の血流の有無の証拠を得ることができます。
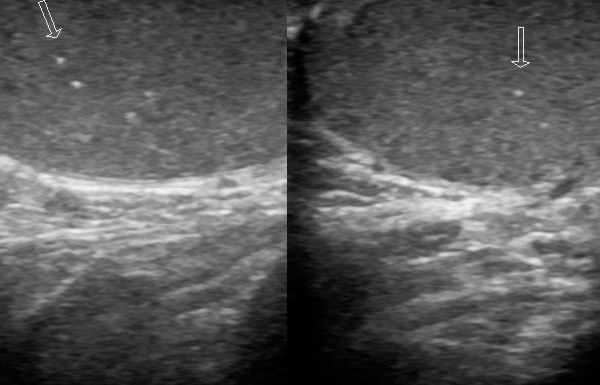
精巣捻転は、超音波検査において、高エコー領域と低エコー領域のランダムな交互を伴う実質画像の不均一性、陰嚢外皮組織の肥厚、浮腫状の高エコー付属器、および少量の陰嚢水腫を特徴とします。初期段階では、グレースケールモードでの超音波検査では変化が検出されない場合や、非特異的な変化(エコー密度の変化)がみられる場合があります。その後、構造変化(梗塞および出血)が記録されます。比較研究により、手術中にエコー密度が変化しない精巣は生存可能であるのに対し、低エコー領域またはエコー密度が不均一な精巣は生存不可能であることが示されています。
その他のエコー所見(陰嚢の大きさ、血液供給量、皮膚の厚み、反応性水腫の存在)は予後予測には重要ではありません。組織(エネルギー)ドップラーマッピングを使用する必要があります。不完全な捻転や自然治癒といった微細な変化を特定するために、検査は左右対称に行う必要があります。患部臓器では血流が枯渇し、完全には確定できません(炎症がある場合は血流が増加します)。捻転が自然に解消されると、反応性血流増加が見られ、以前の検査結果と比較して明確に確認できます。
膜の内容物(血液、滲出液)の性質を決定するために、透視検査と診断穿刺が行われます。
 [ 30 ]
[ 30 ]
処理 精巣捻転症
精巣捻転の非薬物治療
患者の 2 ~ 3 % では、病気の最初の数時間以内に外部手動ねじれ除去を実行することでねじれを解消できます。
外用的精巣捻転矯正術
患者は仰向けに寝かせ、精巣の捻転方向と反対方向に捻転矯正を行います。右精巣は時計回り、左精巣は反時計回りに回転することを覚えておく必要があります。精巣の捻転矯正の方向を決める際の便利な基準点は、陰嚢の正中縫合線です。陰嚢組織ごと精巣を掴み、陰嚢皮膚の正中縫合線と反対方向に180°回転させます。同時に、精巣を軽く下方に牽引します。その後、精巣を下ろし、この操作を数回繰り返します。
捻転解除が成功すれば、精巣の痛みは消失するか、大幅に軽減されます。精巣は可動性が向上し、陰嚢内で正常な位置に戻ります。保存的捻転解除が1~2分以内に効果がない場合、操作を中止し、手術を行います。捻転解除が早期に行われ、患児の年齢が高いほど、手術の結果は良好です。
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
精巣捻転の外科的治療
超音波検査が実施できない場合、または結果が不明瞭な場合は、外科的介入が必要になります。
陰嚢腫脹症候群の場合、精巣は虚血に非常に敏感ですぐに壊死する可能性があるため(6 時間以内に不可逆な変化が起こる)、緊急手術が必要です。
アクセス方法は、捻転の形態と子供の年齢によって異なります。新生児や乳児では、捻転が主に膣外捻転であるため、鼠径部からのアクセスが用いられます。年長児や成人では、捻転が主に膣内捻転であるため、陰嚢からのアクセスがより簡便です。
精巣捻転の手術法
いずれの場合も、精巣を白膜に露出させることで広範囲切除が可能となり、捻転の形状を判定します。精巣を創部内に脱臼させ、捻転解除を行い、生存能力を評価します。微小循環を改善し、精巣の安全性を確認するために、ヘパリンナトリウムを含む0.25~0.5%プロカイン(ノボカイン)溶液10~20mlを精索に注入することが推奨されます。15分以内に血行が改善しない場合は、精巣摘出術が適応となります。血行を改善するために、等張塩化ナトリウム溶液を用いた温湿布を20~30分間行います。血行が回復すると、精巣は正常な色に戻ります。
精巣は完全に壊死した場合にのみ摘出されます。患部の精巣の生存能力を判断するのが難しい場合、Ya.B. Yudin. AF Sakhovskyは手術台上で精巣の透視検査を行うことを推奨しています。精巣の透視は精巣の生存能力を示します。透視症状がない場合は、著者らは精巣下極のタンパク質被膜を切開することを推奨しています。この被膜の血管からの出血は、臓器の生存能力を示します。
壊死精巣は、血管新生を改善する処置にもかかわらず、色の変化は見られない。絞扼部位より下の血管は拍動しておらず、タンパク質被覆血管からの出血も見られない。温存精巣は、精索要素に緊張を与えないように、付属器下部靭帯の裏側で2~3本の縫合糸を用いて陰嚢中隔に縫合される。
急性精巣上皮炎の場合と同様に、創傷部に排液チューブが挿入され、破壊的変化と炎症過程の重症度に応じて、抗生物質による持続的な洗浄が 2 ~ 3 日間実施されます。
停留精巣における精巣捻転の場合は、捻転解除後に上記の処置を行います。萎縮した精巣を摘出し、生存精巣を陰嚢内に下ろして固定します。
さらなる管理
術後、患者には感作薬、理学療法、損傷臓器の微小循環を正常化する薬剤(精索のノボカインによる毎日の遮断、ヘパリンナトリウム、レオポリグルシンの筋肉内投与など)が処方されます。術後、血液精巣関門の透過性を低下させるため、アセチルサリチル酸(0.3~1.5g/日)が6~7日間処方されます。
必要であれば、精巣捻転を予防するために、将来的に反対側からの予防的精巣固定術を行うこともできます。
病気の末期に死んだ精巣を温存すると、患者の体内に精子抗体が現れ、精巣捻転が反対側の精巣に広がり、最終的に不妊症につながることが証明されています。


