疫学
一般人口における扁平苔癬の有病率は約0.1~4%です。女性に多く見られ、男性は3:2の割合で発症します。診断される年齢は30~60歳がほとんどです。
 [ 2 ]
[ 2 ]
原因 紅色扁平苔癬
扁平苔癬の原因と病態は完全には解明されていません。扁平苔癬は多病性疾患であり、薬剤の使用、化学的アレルゲン(特にカラー写真用試薬)との接触、感染症(特にウイルス性)、神経性疾患などに関連して発症することが多いです。扁平苔癬による口腔粘膜の病変は、義歯や詰め物の成分に対する過敏症によって引き起こされることが多いです。また、肝疾患、糖代謝異常、自己免疫疾患(特に全身性エリテマトーデス)との関連性を示す証拠があります。
この疾患の原因としては、ウイルス性、感染性アレルギー性、毒性アレルギー性、神経性など様々な説があります。近年の研究では、免疫系の変化が扁平苔癬の病態形成に非常に重要であることが示されています。これは、Tリンパ球の総数とその機能活性の低下、真皮表皮境界におけるIgGおよびIgMの沈着などによって証明されています。
病因
典型的な扁平苔癬の特徴的な徴候は、不均一な顆粒球を伴う角質増殖、表皮肥厚、表皮基底層の空胞性ジストロフィー、真皮上部における表皮に近接したびまん性の帯状浸潤であり、その下縁は浸潤細胞によって「ぼやけている」。細胞外への放出が認められる。真皮深部では、拡張した血管と血管周囲の浸潤が観察され、これらは主にリンパ球で構成され、その中には組織球、組織好塩基球、メラノファージが含まれる。古い病巣では、浸潤は密度が低く、主に組織球で構成される。
疣贅型、あるいは肥厚型の扁平苔癬は、巨大な角質塊を伴う過角化、過顆粒症、顕著な表皮肥厚、および乳頭腫症を特徴とします。典型的な型と同様に、真皮上部にはびまん性の帯状のリンパ球浸潤が見られ、これが表皮にまで浸透することで、表皮下部の境界が「不明瞭」になるように見えます。
毛包性扁平苔癬は、毛包の開口部が急激に広がり、巨大な角質塊が詰まった状態を特徴とします。毛髪は通常、消失しています。顆粒層は肥厚し、毛包の下極にはリンパ球の密集した浸潤が見られます。リンパ球細胞は毛髪の上皮鞘を貫通し、真皮との境界を消し去るかのように広がります。
萎縮型扁平苔癬は、表皮の萎縮と上皮増殖部の平滑化を特徴とします。過顆粒症および過角化は、通常の型よりも軽度です。真皮に帯状の浸潤がみられることは稀で、多くの場合血管周囲または融合性で、主にリンパ球で構成され、真皮下層では組織球の増殖が見られます。浸潤細胞によって基底層下縁が「ぼやけている」領域を見つけることは、困難ではあるものの常に可能です。浸潤細胞の中には、細胞質に色素を持つメラノファージが多数認められる場合があります(色素型)。
類天疱瘡様扁平苔癬は、主に表皮の萎縮現象と表皮の突起の平滑化を特徴としますが、角質増殖と顆粒球増多はほぼ常に認められます。真皮では、しばしば血管周囲にリンパ球の少量浸潤が見られ、多数の組織球が混在しています。一部の領域では、表皮が真皮下層から剥離し、亀裂やかなり大きな水疱を形成します。
サンゴ状の扁平苔癬は、血管数の増加を特徴とし、その周囲に局所的なリンパ球浸潤が認められます。角質増殖および顆粒球増多は軽度で、時に不全角化が認められることがあります。表皮の増殖部位においては、基底層下縁の「ぼやけ」や細胞の空胞化が常に観察されます。
粘膜扁平苔癬の病変の組織学的像は上記のものと類似していますが、過顆粒症および角質増殖は見られず、不全角化の方が一般的です。
扁平苔癬の組織発生
疾患の進行において、表皮基底層の細胞傷害性免疫反応が大きな意味を持つのは、活性化細胞傷害性Tリンパ球が細胞浸潤、特に長期存在要素において優位であるためである。表皮中のランゲルハンス細胞の数は著しく増加する。RG Olsenら (1984) は間接蛍光抗体法を用いて、表皮の有棘層と顆粒層の両方に扁平苔癬に特異的な抗原を発見した。類天疱瘡型のC. Prostら (19?5) の免疫電子顕微鏡的研究は、水疱性類天疱瘡と同様に、病変の水疱周囲領域の基底膜の層溝にIgGおよび補体のC3成分の沈着を発見したが、後者とは異なり、それらは膀胱の天井ではなく、膀胱の底に沿った基底膜領域に存在した。この疾患の家族性症例は遺伝的要因が関与している可能性を示唆しており、扁平苔癬といくつかの HLA 組織適合性抗原との関連の可能性によっても裏付けられています。
扁平苔癬の組織病理学
組織学的には、角質増殖、ケラトヒアリン細胞の増加を伴う顆粒層の肥厚、不均一な表皮肥大、基底層細胞の空胞変性、リンパ球、まれに組織球、形質細胞、多形核白血球からなる真皮乳頭層のびまん性帯状浸潤と、表皮への浸潤細胞の侵入(エキソサイトーシス)を伴う表皮のすぐ隣での浸潤が特徴です。
症状 紅色扁平苔癬
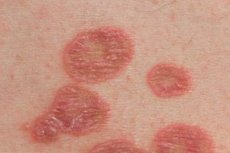
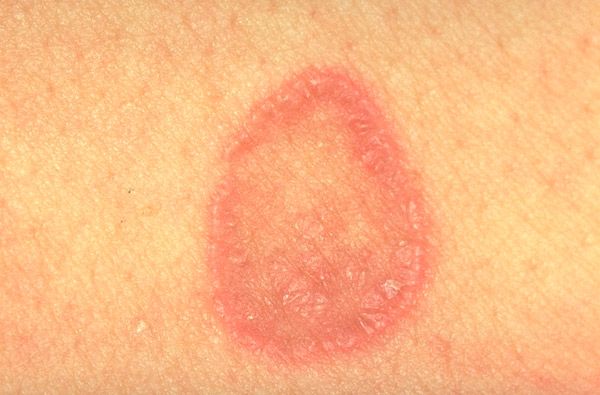
この病気は成人、特に女性に多く発症します。扁平苔癬の典型的な形態は、単形性の発疹(直径1〜3 mm)を特徴とし、赤紫色の多角形の丘疹で、中央に臍状の窪みがあります。大きな要素の表面には、ウィッカムの網目模様(オパール状の白または灰色がかった点と縞模様 - 不均一な顆粒症の兆候)が見られ、植物油を塗るとはっきりと見えます。丘疹はプラーク、リング、花輪状に融合し、線状に位置することがあります。皮膚疾患の急性期には、陽性ケブネル現象(皮膚損傷部位に新しい発疹が現れる)が観察されます。発疹は通常、前腕の屈筋面、手首の関節、腰、腹部に局在しますが、皮膚の他の部分にも現れることがあります。このプロセスは時に広範囲に及び、全身性紅皮症に至ることもあります。発疹の消退には通常、色素沈着が伴います。粘膜病変は、口腔内や性器など単独に現れる場合もあれば、皮膚病変と併発する場合もあります。丘疹は白っぽく、網状または線状を呈し、周囲の粘膜面より突出することはありません。また、疣贅状のびらん性潰瘍性粘膜病変も存在します。
爪甲には縦溝、陥凹、白濁、縦裂、爪甲剥離などの症状が現れます。主観的には、激しい、時に耐え難い痒みが認められます。
あなたを悩ましているのは何ですか?
フォーム
この病気にはいくつかの臨床形態があります。
- 水疱性で、漿液性出血性の内容物を含む水疱が丘疹の表面に形成されるか、または皮膚や粘膜に扁平苔癬の典型的な症状を背景に形成されるのが特徴です。
- 環状:丘疹がリング状に集まり、中央に萎縮領域があることが多い。
- 疣贅型では、発疹は通常下肢に現れ、青みがかった赤色または褐色の疣贅状の密集した斑として現れます。このような病変は治療に非常に抵抗性です。
- びらん性潰瘍性で、口腔粘膜(頬、歯茎)および性器に最も多く発生し、底部が赤くビロード状の、不規則な形状で痛みを伴うびらんおよび潰瘍を形成します。皮膚の他の部位にも典型的な丘疹が認められます。糖尿病および高血圧の患者に多く見られます。
- 萎縮性で、扁平苔癬の典型的な病巣を伴う萎縮性変化を呈する。特にプラークなどの要素が消失した後に、二次的な皮膚萎縮が生じる可能性がある。
- 色素性で、丘疹の形成に先立って色素斑として現れ、顔面および上肢に最もよく発症する。
- 線状、線状の病変を特徴とする。
- 乾癬の場合、銀白色の鱗屑で覆われた丘疹や斑点として現れます。
扁平苔癬の通常の形態は、主に四肢の屈側、体幹、口腔粘膜、性器に位置し、中央に臍窩のある赤紫色の多角形の輪郭を持つ小さな光沢のある丘疹の発疹を特徴とし、多くの場合、リング状、花輪状、半弧状、線状および帯状疱疹状の病巣の形でグループ化されます。口腔粘膜では、典型的な発疹に加えて、滲出性充血性、びらん性潰瘍性、水疱性の発疹が認められます。丘疹の表面の剥離は通常は顕著ではなく、鱗屑は容易に分離され、乾癬状の剥離が時々観察されます。植物油で結節を滑らかにすると、表面にメッシュ状のパターン(ウィッカムメッシュ)が見られます。爪の変化として、爪甲に縦縞や亀裂が生じることがよくあります。活動期には、ケブネル陽性症状が認められ、通常は様々な強度のかゆみが生じます。
疾患の経過は慢性で、まれに急性発症が認められ、多形性の発疹が大きな病巣へと融合し、最終的には紅皮症に至ることもあります。病態が長期化し、特に粘膜に限局し、疣贅状およびびらん性潰瘍性の場合は、癌化する可能性があります。扁平苔癬と円板状エリテマトーデスが合併し、主に四肢末端部に病巣が局在する症例が報告されており、両疾患の組織学的および免疫形態学的所見が認められます。
疣贅型、あるいは肥厚型の扁平苔癬は、はるかにまれであり、臨床的には、疣贅状の表面を持つ境界明瞭な斑点、顕著な角質増殖、皮膚表面から著しく隆起した病変を特徴とし、脛の前外側面に激しい掻痒を伴い、稀に手やその他の皮膚部位にも現れることがあります。これらの病変の周囲や口腔粘膜には、扁平苔癬に典型的な発疹が認められることがあります。
栄養型は、病変の表面に乳頭腫状の成長が存在する点で、以前のものと異なります。
毛包性または尖端性の型は、表面に角質栓を伴う尖った毛包結節の発疹が特徴で、特に発疹が頭部に限局している場合は、萎縮や脱毛が生じることがあります (グラハム・リトル・ピカルディ・ラッセル症候群)。
萎縮型は、退行する部位に萎縮がみられることを特徴とし、主にリング状の発疹がみられます。萎縮部位の縁に沿って、保存されたリング状の浸潤が青褐色に染まった縁が見られます。
類天疱瘡様扁平苔癬は最も稀な疾患であり、臨床的には透明な内容物を含む水疱性要素の形成を特徴とし、通常は掻痒を伴います。水疱性病変は、丘疹や局面病変の部位、あるいは紅斑や臨床的に健康な皮膚を背景に生じます。この病型は、腫瘍随伴症である可能性があります。
サンゴ状の発疹は極めて稀で、臨床的には主に頸部、肩甲帯、胸部、腹部に、ビーズ状、網状、縞状の大きな扁平丘疹が出現するのが特徴です。これらの病巣の周囲には、しばしば色素沈着を伴う典型的な発疹が観察されます。AN Mehreganら (1984) は、この形態を扁平苔癬の一種とは考えていません。彼らは、これはおそらく外傷に対する皮膚の異常な反応であり、線状の肥厚性瘢痕の形成として現れると考えています。
MN Margolisら(1972)が報告した「慢性苔癬状角化症(keratosis lichenoideschronica)」は、脂漏性皮膚炎に類似した頭皮および顔面の発疹と、四肢皮膚における苔癬様角化増殖性丘疹を呈し、臨床症状はサンゴ型に類似する扁平苔癬の亜型と考えられています。多くの患者に認められる3種類の角化増殖性病変が示唆されています。
- 線状、苔癬状、疣贅状。
- 黄色の角化病変と
- 角質の塊を伴うわずかに盛り上がった丘疹。
手のひらと足の裏には、びまん性角化症や角質増殖性丘疹といった形で頻繁に発症することが知られています。爪にも発症し、爪が肥厚して黄色くなり、表面に縦溝が現れることもあります。AN Mehreganら(1984)によると、この臨床型はサンゴ状ではなく、イボ状の扁平な赤色苔癬に相当します。
潰瘍型扁平苔癬も非常にまれです。潰瘍性病変は、特に下肢に限局すると痛みを伴い、病変は小さく、縁は浸潤し、赤青みがかった色調を呈します。同時に、扁平苔癬に典型的な発疹が皮膚の他の部位に現れることがあります。
色素性扁平苔癬は、形態的には典型的な結節性要素として現れることがありますが、褐色を呈し、色素沈着がびまん性で、多形皮膚炎に類似した変化を呈し、結節性発疹はほとんど認められません。場合によっては、扁平苔癬の典型的な症状が口腔粘膜に現れることもあります。一部の研究者は、持続性異色性紅斑、または「灰白色皮膚症」を色素性扁平苔癬の亜型とみなしています。臨床的には、主に首、肩、背中に灰灰色の斑点が多数出現し、自覚的な感覚は伴いません。
亜熱帯型は主に中東で見られ、主に体の露出部に現れる、色素沈着したリング状の病変が特徴です。かゆみは軽微または全くなく、爪や頭皮への影響はほとんどありません。
扁平苔癬の経過は通常慢性です。粘膜上の病変は皮膚上の病変よりもゆっくりと退縮します。長期間持続する肥厚性病変やびらん性潰瘍性病変は、扁平上皮癌へと変化する可能性があります。
 [ 7 ]
[ 7 ]
何を調べる必要がありますか?
どのようなテストが必要ですか?
連絡先
処理 紅色扁平苔癬
治療法は、疾患の有病率、重症度、臨床型、および併存疾患によって異なります。神経系に作用する薬剤(臭素、バレリアン、マザーワート、エレニウム、セドクセンなど)、ヒンガミン系薬剤(デラギル、プラケピルなど)、抗生物質(テトラサイクリン系)、ビタミン(A、C、B、PP、B1、B6、B22など)が使用されます。広範囲に及ぶ病型や重症例では、芳香族レチノイド(ネオチガゾンなど)、コルチコステロイドホルモン、PUVA療法(再PUVA療法)が処方されます。
外用には、止痒剤(麻酔薬、メントールを含む振盪懸濁液)、コルチコステロイド ホルモンを含む軟膏(エロコム、ベトノベート、デルモベートなど)が処方され、密閉包帯の下に塗布されることが多い。いぼ状の病変には、ヒンガミンまたはジプロスパンを注射する。粘膜を治療する場合は、1% ジブノール軟膏を使用し、セージ、カモミール、ユーカリの煎じ液でうがいをする。


