病因
一般的に、機械的閉塞の主な原因は、腹腔内癒着、ヘルニア、腫瘍です。その他の原因としては、憩室炎、異物(胆石を含む)、腸捻転(腸が腸間膜を囲んで回転すること)、腸重積(腸が別の腸に挿入されること)、便秘などがあります。腸の特定の領域は、それぞれ異なる影響を受けます。
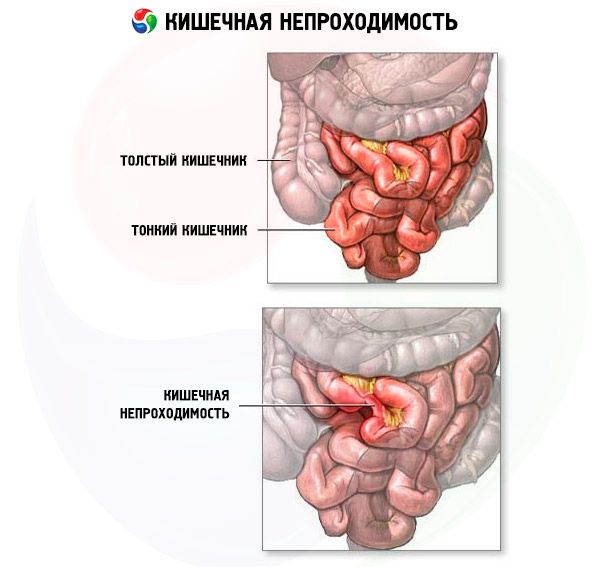
腸閉塞は、発生メカニズムによって、動的(痙性および麻痺性)と機械的(閉塞性 - 腫瘍、糞便、胆石などによって腸管腔が閉塞し、絞扼、腸間膜の血管や神経が圧迫される)の2種類に分けられます。癒着性疾患や腸重積症では、閉塞と絞扼の両方が起こるため、混合型の腸閉塞が発生します。程度によって、完全型と部分型があります。
単純性機械的閉塞では、血管性要素を伴わずに閉塞が起こります。腸管に流入した液体や食物、消化液、ガスが閉塞部の上部に蓄積します。腸管の近位部は拡張し、遠位部は虚脱します。粘膜の分泌・吸収機能が低下し、腸壁は浮腫状に閉塞し、うっ血状態になります。腸管の著しい拡張が持続的に進行し、蠕動運動と分泌障害が亢進し、脱水や絞扼性閉塞のリスクが高まります。
絞扼性イレウスは、血流障害を伴う閉塞であり、小腸閉塞患者の最大25%に発生します。通常、ヘルニア、腸捻転、腸重積を伴います。絞扼性イレウスは、6時間以内に梗塞や壊疽へと進行する可能性があります。まず静脈血流が阻害され、続いて動脈血流が阻害され、腸壁の急速な虚血につながります。虚血した腸は浮腫を起こし、血液を吸収し、壊疽や穿孔を引き起こします。大腸閉塞(腸捻転を除く)では、絞扼はまれです。
穿孔は、腸管の虚血部位(小腸に典型的)または著しい拡張を伴って発生する可能性があります。盲腸の拡張径が13cmを超える場合、穿孔のリスクは非常に高くなります。閉塞部位には腫瘍や憩室の穿孔が生じる可能性があります。
症状 腸閉塞
症状は多形性で、腸の病変の種類と高さ(高さが高いほど、画像が明るくなり、段階の変化が速くなります)、病気の段階によって異なります。
主な症状は痛みです。収縮は非常に鋭く、常に増大し、最初は腸閉塞の領域に現れますが、一定の場所にあるとは限りません。その後、腹部全体に広がり、一定かつ鈍い痛みとなり、末期には実質的に消失します。
鼓腸(膨満感)は閉塞型のほうが顕著ですが、すべてのタイプで発生し、検査時に腹部の非対称性を決定します。大腸の動的型では、膨満感は腹部全体で均一ですが、小腸では、腹部の1つの領域(上部では上階、腸捻転の場合は中部、腸重積の場合は右半分)でより頻繁に発生します。 特に高位腸閉塞の場合、病気の発症時に便とガスの滞留が現れないことがあります。便とガスは腸の遠位部から、時には自然に、または浣腸を行うときにも出てしまうためです。 それどころか、嘔吐は高位腸閉塞のより特徴的な症状であり、より早く現れ、より激しくなります。嘔吐には最初に胆汁と混ざった胃の内容物が含まれ、次に内容物が現れ、最後に嘔吐物は糞便臭を帯びます。症状の緩和をもたらさない継続的な嘔吐は、閉塞性および癒着性の形態でより顕著に現れます。
蠕動運動は、病型と段階によって異なります。閉塞性および混合性蠕動では、初期には過蠕動が観察され、時には遠くから聞こえ、肉眼でも確認でき、痛みが増すこともあります。蠕動が小腸に限局している場合は、早期に痛みと同時に発生し、頻繁で短時間です。大腸では、蠕動運動は後期に強くなり、時には2日目に強くなります。発作はまれで、長く、または波状です。蠕動運動は、特に腹部の聴診によって明確に確認できます。蠕動運動は徐々に弱まり、中毒の発症とともに消失し、聴診でも確認できなくなります。神経反射段階から中毒段階への移行の兆候は、舌の乾燥で、脱水とクロロペニアのために「ニス塗り」のような鮮やかな赤色を呈することがあります。
腸閉塞の症状は、発症後すぐに現れます。臍または心窩部の痙攣性疼痛、嘔吐、そして完全閉塞の場合は腹部膨満感です。部分閉塞の患者は下痢を経験することもあります。重度で持続的な疼痛は、絞扼症候群の発生を示唆します。絞扼がない場合、触診では疼痛症候群は発現しません。痙攣発作と一致する周期を伴う、活動亢進した高頻度の蠕動運動が特徴的です。拡張した腸ループが触知されることもあります。梗塞が発生すると、腹部が痛くなり、聴診で蠕動音が聞こえないか、または著しく弱まります。ショックおよび乏尿の発生は、閉塞性閉塞または絞扼が進行していることを示す好ましくない症状です。
結腸閉塞の徴候は小腸閉塞に比べるとそれほど顕著ではなく、徐々に進行します。排便が徐々に遅れるのが特徴で、最終的には排便が完全に遅れ、腹部が膨張します。嘔吐が起こることもありますが、典型的ではありません(通常、他の症状の発症から数時間後)。下腹部の痙攣性疼痛は反射であり、便の蓄積によって引き起こされます。身体検査では、大きなゴロゴロ音を伴う特徴的な腹部膨張が明らかになります。触診では痛みはなく、直腸は通常空です。腫瘍による閉塞領域に一致して、腹部の容積形成を触知できます。全般症状は中等度で、水分と電解質の欠乏はわずかです。
腸捻転は突然発症することが多く、痛みは持続的で、時には疝痛のような波のような痛みを伴うこともあります。
診断 腸閉塞
患者を仰臥位および立位で撮影した必須のX線検査により、通常は閉塞の診断が可能です。しかし、絞扼の確定診断は開腹手術によってのみ可能であり、一連の臨床検査および臨床検査(例:全血球算定、乳酸値を含む生化学検査)を実施することで、迅速な診断が可能になります。
特定の症状は診断において重要な役割を果たします。
- マチュー・スクリャロフ症状 - 触診すると、腹壁がわずかに揺れ、音が聞こえ、伸びた腸のループに液体が溜まります - 閉塞性腸閉塞の特徴です。
- シマン・ダンズ症状は回盲部腸重積症の特徴で、触診すると右腸骨窩が空になります。
- チュガエフの症状は、仰向けに寝て足をお腹まで引き上げると、お腹に深い横縞が現れるというもので、絞扼性発作の特徴です。
- シュランゲ症状 - 腹部を触診すると、閉塞型および混合型の初期段階で蠕動運動の急激な増加が認められます。
- 腹部の聴診と同時打診では、キヴル音(金属音)、スパソクコツキー音(滴が落ちる音)、ウィルス音(泡がはじける音)などの症状が確認できます。
腹部病変のいずれにおいても必須となる直腸検査では、腫瘍、骨盤内液の存在、オブホフ病院症状(直腸膨大部の拡張、肛門の開口 - 閉塞型または絞扼型に典型的)、ゴールド症状(小腸の拡張したループの触診)が認められることがあります。浣腸を行うと、ゼーゲ・マントイフェル症状(S状結腸の腸閉塞では、直腸に500ml以上の水を注入できない)が認められることがあります。バブク症状(腸重積症に典型的)は、初回浣腸では洗浄水に血液が混入しないものの、サイフォン浣腸を5分間繰り返して腹部を触診すると、洗浄水が「肉汁」のような外観を呈する症状です。
腸閉塞が疑われる場合は、絞扼を除外するために、必ず全てのヘルニア口の状態を検査する必要があります。浣腸を行う前にも、次に必須となる検査は、腹腔の全身X線撮影です。腸閉塞の診断的特徴としては、クロイバーカップ、弓状構造、ガスで膨張した小腸の横紋筋(仰臥位では、ケーシー症状(ニシンの骨格に似た一種の環状肋骨)としてよりよく現れます)が挙げられます。病理所見が不明瞭な場合は、腸の造影X線検査(患者にバリウム懸濁液100mlを投与)を行い、2時間ごとに造影剤の通過を繰り返し検査します。兆候としては、胃または小腸における造影剤の到達が4時間以上遅れることなどが挙げられます。不完全腸閉塞の場合、造影剤の通過をモニタリングし、閉塞部位より上部の貯留部まで除去します。この除去には最大2日かかることもあります。大腸の腸閉塞の場合は、大腸内視鏡検査の実施が推奨されます。動的腸閉塞が発生した場合は、痙攣または麻痺を引き起こした原因を特定する必要があります。原因としては、虫垂炎、膵炎、腸間膜炎、腸間膜血管の血栓症または塞栓症、その他の急性腹部疾患などが挙げられます。
単純X線写真では、梯子状に広がる一連の小腸ループが小腸閉塞の特徴ですが、このパターンは右結腸閉塞でもみられることがあります。直立位では、腸ループ内に水平方向の液面がみられることがあります。麻痺性イレウス(閉塞を伴わない腸不全麻痺)でも、同様ではあるもののそれほど顕著ではないX線所見がみられることがあり、腸閉塞の鑑別診断が困難な場合があります。高位小腸閉塞または閉鎖性絞扼性閉塞(腸捻転で発生することがある)では、腸ループの膨張と液面が認められないことがあります。梗塞した腸は、X線写真上で占拠性病変を形成することがあります。腸壁内のガス(腸壁気腫症)は壊疽を示唆します。
結腸閉塞では、腹部X線写真で閉塞部近位の大腸の拡張が認められます。盲腸捻転症では、腹部中央部または左上腹部を占拠する大きなガス泡が観察されることがあります。盲腸捻転症およびS状結腸捻転症では、造影剤注腸検査により、歪んだ閉塞部が「鳥のくちばし」のように描出されることがあります。この検査によってS状結腸捻転が治癒することもあります。造影剤注腸検査が困難な場合は、大腸内視鏡検査を用いてS状結腸捻転の減圧を行うことがあります。しかし、この検査が盲腸捻転症に有効であることは稀です。
処理 腸閉塞
腸閉塞が疑われる患者は入院する必要があります。腸閉塞の治療は診断と同時に行う必要があります。このプロセスには必ず外科医が関与する必要があります。
代謝療法は必須であり、小腸閉塞と大腸閉塞のどちらにも同様の治療法が用いられます。具体的には、経鼻胃管穿刺、静脈内輸液(血管内容量を回復させるための0.9%生理食塩水または乳酸リンゲル液)、および尿量をモニタリングするための膀胱カテーテル挿入が行われます。電解質補充は臨床検査値に基づいて行うべきですが、反復嘔吐の場合は血清NaおよびK値が低下する可能性があります。腸虚血または梗塞が疑われる場合は、抗菌薬(例:セフォテタン2gの静脈内投与などの第三世代セファロスポリン)を投与する必要があります。
特定のイベント
成人の十二指腸閉塞の場合、切除術が行われ、患部を切除できない場合は姑息的な胃空腸吻合術が行われます。
完全小腸閉塞の場合、早期の開腹手術が望ましいですが、脱水や乏尿がある場合は、体液電解質バランスと利尿を是正するために手術を2~3時間延期する場合があります。腸の病変部位は切除する必要があります。
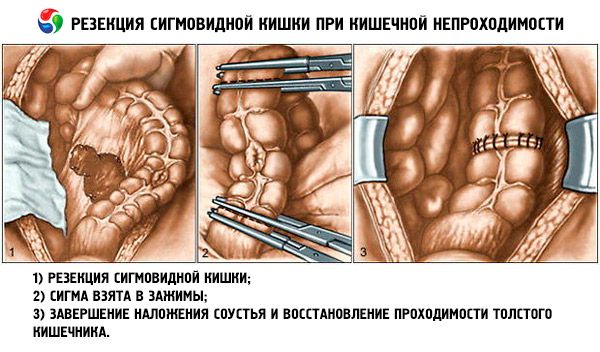
閉塞の原因が胆石であった場合、胆嚢摘出術は同時に、または後日行われることがあります。閉塞の再発を防ぐため、ヘルニア修復、異物除去、癒着除去などの外科的処置を行う必要があります。術後早期の閉塞の兆候、または癒着による閉塞の再発が見られ、腹部症状がない場合には、手術の代わりに長いイレウスチューブを用いた単純腸管挿管(多くの場合、経鼻胃管挿管が最も効果的であると考えられています)が行われることがあります。
成人消化器悪性腫瘍患者における主な死亡原因は、小腸を閉塞する腹腔内癌の播種性転移です。バイパス吻合、外科手術、または内視鏡的ステント留置術によって短期的な改善が得られる場合があります。
閉塞性大腸癌の治療は、ほとんどの場合、即時切除と一次吻合術で行われます。その他の選択肢としては、回腸ろう造設術や遠位吻合術などがあります。まれに、結腸ろう造設術と遅延切除が必要となる場合もあります。
憩室症による閉塞の場合は、穿孔を起こすことが多いです。患部の切除は非常に困難な場合もありますが、穿孔や汎発性腹膜炎を合併している場合は、切除が適応となります。腸管切除と吻合を伴わない人工肛門造設術が行われます。
便秘は通常、直腸に発生し、指診と浣腸で解消できます。しかし、単一成分または複数成分の便結石(バリウムや制酸剤など)が形成され、完全閉塞(通常はS状結腸)を引き起こす場合は、開腹手術が必要となります。
盲腸捻転症の治療は、病変部の切除と、盲腸を正常な位置に吻合または固定することから成り、衰弱した患者には盲腸吻合術が行われます。S状結腸捻転症では、内視鏡または長い直腸チューブによって回旋部の減圧が可能となることが多く、切除と吻合は数日後に延期されることがあります。切除を行わない場合、腸閉塞はほぼ確実に再発します。
医薬品



 [
[