原因 腎低形成
腎低形成の原因は、後腎芽細胞の質量が不十分で、後腎管の正常な成長と誘導作用が不十分なことです。そのため、すべてのネフロンの構造は正常で機能も良好ですが、その総数は正常の50%未満です。つまり、これはミニチュア基準です。対側腎にはより多くのネフロンが存在するため、通常、全体の機能には影響がありません。
腎低形成は、他の低形成と同様に、子宮内発育の欠陥であると考えられています。子宮内臓器形成の障害は、妊婦の身体に影響を与える外的および内的要因と密接に関連しています。腎低形成は、特定の芽細胞の最小の結節である後腎芽の発育不全に起因することが最も多く、遺伝性疾患である可能性があります。芽結節への血液供給が阻害されると、糸球体と尿細管の形成が活性化されず、臓器は発育できず、正常なサイズを獲得できません。腎低形成は、以下の原因によって引き起こされる可能性があります。
- 遺伝的素因に関連する一次性発育不全(低形成)。
- 子宮内または生後 1 年未満で発症する腎盂腎炎。
- 低形成腎臓における二次的な炎症プロセス。間質組織の炎症の点で脆弱です。
- 子宮内の腎静脈血栓症により、臓器の発育不全を引き起こします。
- 羊水過少症、羊水の量が不十分な状態。
- 胎児の位置の異常。
- 母体感染症 - インフルエンザ、風疹、トキソプラズマ症。
腎病理学の専門家である著者の中には、腎低形成の原因はほとんどの場合、子宮内炎症性であり、糸球体と腎盂の原始組織に隠れた病理によって引き起こされると考えている人もいます。
低形成は、妊婦の健康に影響を与える外的要因によって引き起こされることもあり、これには以下の理由が含まれます。
- 電離放射線。
- 腹部打撲を含む傷害。
- 外部高体温とは、異常に暑い状況下で女性が長時間、灼熱の太陽にさらされることです。
- アルコール乱用、慢性アルコール依存症。
- 喫煙。
症状 腎低形成
病変が片側性で、単腎(唯一比較的健康な腎)が正常に機能している場合、低形成は生涯にわたって症状を示さない可能性があります。単腎が二重の機能を十分に果たせない場合、低形成の腎は炎症を起こし、この疾患に特徴的な臨床像を呈する腎盂腎炎を発症する可能性があります。小児における持続性動脈性高血圧症の原因は、多くの場合、まさに腎低形成です。慢性腎症性高血圧症では、レニン依存性腎症は薬物治療に反応せず悪性化するため、低形成腎の摘出が必要となることがよくあります。
臓器の発達不全の病理は、臨床的な意味でより明確に現れます。
- その子は明らかに身体的、精神的発達が遅れています。
- 皮膚の青白さ、顔や手足のむくみ。
- 慢性の下痢。
- 微熱。
- くる病の症状に似た多くの兆候 - 骨組織の軟化、頭蓋骨の特徴的な前頭および頭頂結節の突出、後頭部の平坦化、脚の湾曲、膨満感、脱毛。
- 慢性腎不全。
- 動脈性高血圧。
- 吐き気が続き、嘔吐する可能性もあります。
両側性低形成は、両方の臓器が機能できず、移植も不可能なため、生後 1 年以内の小児にとって予後は不良です。
片側腎低形成は、特有の症状を呈することは稀で、全く別の病気の診察や総合的な検査の際に偶然発見されることが多いです。
新生児の腎低形成
近年、泌尿生殖器の形成における先天異常は、残念ながら増加傾向にあります。新生児の腎低形成は、胎児の先天異常の約30%を占めています。乳児の両側腎低形成は、出生後数日または数ヶ月で発見されます。これは、どちらの腎臓も正常に機能していないためです。一般的な腎低形成の臨床症状は以下のとおりです。
- 発達遅延、先天性反射(支持反射、防御反射、ギャラン反射など)の欠如の可能性。
- 制御できない嘔吐。
- 下痢。
- 微熱程度の体温。
- 明らかなくる病の兆候。
- 自分の代謝産物による中毒により起こる中毒。
新生児における重度の両側腎低形成は、腎不全の急速な進行を特徴とし、多くの場合、生後数日で乳児の死亡に至ります。低形成が腎の1~3つの部分に影響している場合、乳児は生存できる可能性がありますが、持続性高血圧を発症します。
片側性低形成は、生存臓器の濃縮能が低いことを特徴としますが、生化学検査では血液指標は正常範囲内です。動脈性高血圧は、通常は思春期に発症することがあります。
新生児の腎低形成は、胎児への外的または内的影響によって引き起こされる先天異常です。そのため、将来の母親や妊婦は、この情報を知るだけでなく、胎児に影響を与える有害な要因を可能な限り中和するためにあらゆる努力をする必要があります。
小児の腎低形成
1歳以上の小児における腎低形成は、長期間症状が現れない場合があり、急性腎盂腎炎や持続性高血圧の診察中に発見されることがあります。また、膿尿(尿に膿が混じる)や血尿(尿に血が混じる)が長期間続く場合も、総合的な腎臓病理学的検査が必要となることがあります。以下の症状がみられる場合、保護者は小児の腎臓に病的な状態が疑われるため、注意が必要です。
- 排尿困難とは、尿閉、多尿(過剰な排尿)、または少量の尿を頻繁に排尿することを指します。
- 排尿時の痛み。
- 夜尿症。
- けいれん症候群。
- 尿の色と構造の変化。
- 下腹部の痛みまたは腰部の痛みを訴える。
- 顔と四肢の腫れ(腫れ)。
- 血圧の周期的な上昇。
- 常に喉が渇いている。
- 身体の発達の遅れ、虚弱。
小児の腎低形成は、臨床的に以下の兆候として現れることがあります。
- 皮膚の乾燥。
- 青白く黄ばんだ肌の色。
- 眼窩前部(目の周り)の顔面の腫れ。
- 一般的な腫れ - 手足、体幹。
- 持続性高血圧と頭痛。
- 病的な全身性浮腫 - 全身浮腫(筋肉間組織および皮下組織の浮腫)、ネフローゼ症候群の特徴。
- 膿尿、血尿。
- 男児の場合 - 停留精巣(精巣が陰嚢内に降りてこない状態)。
スウェーデンの泌尿器科医アスク・アップマークは、小児の腎低形成について、腎実質の低形成と腎動脈枝の発達不全を併せ持つ、腎の部分的な先天性病変として詳細に説明しています。このスウェーデン人医師によると、このような病変は、4歳から12歳の間に高血圧、眼底検査で確認できる血管の変化、そして抑えきれない渇き(多飲症)といった臨床症状として「発症」することが最も多いとのことです。
先天異常は、ほとんどの場合、幼稚園や学校への入学に関する健康診断で判明しますが、腎臓に関連しない既存の病気に関する検査で判明することはあまりありません。
フォーム
腎臓学の診療では、腎低形成は次の 3 つのタイプに分けられます。
- 単純性腎低形成は、異常臓器においてネフロンと腎杯の数が不十分であることが検出された場合に発生します。
- 低形成と乏腎症(ネフロンと糸球体の数が少なく、結合組織と拡張した尿細管が増加する両側性低形成)を組み合わせたもの。
- 異形成を伴う腎低形成(腎組織の奇形 - 未形成の間葉組織を伴う胎児糸球体、多くの場合は軟骨組織の領域を含む)。
右腎低形成
右腎低形成は、少なくとも臨床的にも機能的にも、左腎低形成と実質的には区別がつきません。右腎低形成は、偶然、あるいは胎児期、あるいは新生児の初期検査時に診断されることがあります。
低形成臓器の鑑別は困難です。超音波検査で低形成が認められる場合、別の病状(臓器が萎縮する異形成)と非常に類似しているためです。後者は別の病気です。異常な腎臓と完全に健康な腎臓の唯一の違いは、腎糸球体と腎杯の数が不十分なことであり、未発達の臓器の構造と機能は維持されます。低形成腎の機能不全は、単独腎、つまり比較的健康な腎臓によって補われます。右腎低形成は、左腎が肥大し、余分な働きをしようとして肥大することを意味します。解剖学的には、右腎は左腎よりもわずかに下に位置するはずです。これは、かなり大きな右側の臓器である肝臓に接しているためです。右腎低形成は女性に最も多く見られることが知られていますが、これはおそらく女性の身体構造の解剖学的特徴によるものです。右腎低形成は、左腎が正常に機能している限り、原則として特別な治療を必要としません。低形成以外の生理学的異常、尿路感染症、腎症、尿逆流(尿の逆流)が認められない場合は、治療は必要ありません。もちろん、右腎低形成が認められた場合は、合併症の悪化につながる可能性のある左腎の疾患を予防するために、左腎を保護する必要があります。
定期的な健康診断、塩分を控えた穏やかな食事、ある程度の運動制限、低体温、ウイルス、感染症の予防は、片方の腎臓が機能している場合でも、充実した質の高い生活を送るための十分な対策です。重篤な症状が進行し、片方の腎臓の腎下垂、動脈性高血圧、または急性腎盂腎炎を伴う場合は、腎摘出術が必要となる場合があります。
左腎低形成
解剖学的には、左腎臓は右腎臓よりわずかに高い位置にあるはずなので、左腎臓の形成不全はより顕著な臨床症状として現れることがあります。
左腎の発育不全を示す兆候としては、腰痛などが挙げられます。周期的な痛み以外に、左腎低形成は原則として他の兆候を示しません。特に右腎が代償機能により肥大しているにもかかわらず、恒常性維持に十分機能している場合、左腎低形成を疑うことなく生涯を過ごす人もいます。臓器の発育不全において病的な症状が見られないとしても、将来の安全が保証されるわけではないことに注意が必要です。感染症、低体温、外傷は、腎盂腎炎、持続性高血圧の形成、そして側副腎の活動の著しい低下を引き起こす可能性があります。左腎低形成は、男性の先天性疾患として定義されることが最も多いと考えられていますが、国際的な医学界によって確認された正確な統計情報はありません。
左腎低形成および右腎の発育不全については、十分な研究がされていないため、この解剖学的病態に対する標準的な治療法については依然として意見の相違があることに留意する必要があります。左腎低形成は、右腎が正常に機能している限り、治療の必要はありません。患者は定期的な検査のみを必要とし、臨床検査のために定期的に血液と尿を採取し、超音波検査を受ける必要があります。
診断 腎低形成
現状では、必要に応じてMRIまたはMSCTをダイナミックネフロシンチグラフィーと組み合わせて実施すれば十分です。臨床的には、対側腎の状態は、この疾患において非常に重要です。対側腎の疾患や損傷は腎不全につながる可能性があるためです。
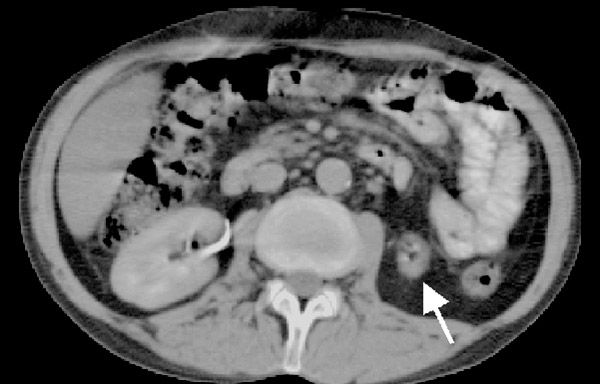
異形成腎または真性腎低形成は、腎組織の縮小と構造および血管の全般的な発達不全を特徴とし、両側性に発症することがあります。腎異形成の原因は、後腎管の誘導が不十分で、後腎芽が融合した後に分化が不十分なことです。臨床的には、この腎奇形は、動脈性高血圧と慢性腎盂腎炎の症状として現れることが多く、臓器内血管網、主要血管、および腎杯腎盂系の構造異常を伴います。腎不全は両側性に発症する特徴です。異形成腎の鑑別診断は、矮小腎および萎縮腎を用いて行われます。
何を調べる必要がありますか?
どのように調べる?
差動診断
腎低形成の鑑別診断は、腎異形成および腎萎縮と併せて行われます。腎低形成は、腎血管、腎杯腎盂系、および尿管の正常な構造によって証明されます。これらの構造は、排泄性尿路造影、逆行性尿管腎盂造影、腎血管造影、およびダイナミックネフロシンチグラフィーによって事前に確認されている可能性があります。
処理 腎低形成
動脈性高血圧の原因が腎異形成である場合、またはこの異常を背景に腎盂腎炎が診断された場合、腎低形成に対する以下の治療、すなわち腎摘出術が適応となります。
片側または両側の腎臓の発育不全は、発見と診断が遅れることから、複雑な病態となります。腎低形成の治療は、低形成の種類と機能している片側の腎臓の状態に応じて多岐にわたります。
片側性低形成症の治療戦略は、患者の個々の健康状態を考慮して策定されます。多くの場合、治療方針は片側腎不全患者の場合と同様です。
側副腎が二重の機能を十分に果たしている場合、特別な治療は必要ありません。低形成腎による腎盂腎炎が疑われる場合にのみ、治療が可能です。専門医の中には、側副腎が健常であっても、発達不全の臓器の腎摘出を推奨する人もいます。これは、発達不全の臓器は感染および免疫の点で潜在的に危険な病巣であり、健常な腎臓に影響を及ぼす可能性があるためです。
また、標準的な薬物療法が奏効しない持続性高血圧症を伴う腎低形成症も治療が必要です。低形成腎の摘出は、通常、成人患者に適応となります。低形成腎が本来の容積の少なくとも30%の機能を維持できる小児患者は、診療登録、観察、定期検査、そしてわずかな機能異常が疑われる場合の対症療法が行われます。
重度の両側腎低形成が認められた場合、通常は両側の異常腎を摘出する外科手術による治療が必要となります。患者は血液透析を受け、ドナー腎移植を受けます。


 [
[