脛骨の骨幹端と骨端の接合部にある骨端軟骨または骨端板の損傷(軟骨組織の分離(剥離)を伴う)を脛骨骨端融解と定義します。[ 1 ]
疫学
成長板骨折や骨端線溶解症は男子の方が女子の2倍多くみられることが知られています。これは女子の方が成長が早く止まり、そのほとんどが13~15歳までに(男子は15~18歳までに)成長板が骨のミネラル組織に変化するためです。
臨床統計によると、前腕橈骨遠位部に次いで、脛骨遠位部は成長板骨折の2番目に多い部位です。症例のほぼ半数は、骨折線が骨体を貫通し骨幹端から脱出するサルター・ハリスII型脛骨骨折です。
脛骨近位骨端線の損傷はまれであり(全症例の 0.5 ~ 3%)、これはこの骨端線が膝の靭帯によって保護されているためです。
原因 脛骨骨化上症。
骨端は管状骨の肥厚した端部であり、骨端板(骨端板)に隣接する骨幹端は、骨端硝子軟骨によって骨が縦方向に成長する部分です。脛骨骨端融解症は、14~17歳までに骨端線閉鎖、すなわち成長板の骨化が起こるため、未熟骨格の病態です。成人では、その場所には原始的な骨端線のみが残ります。
整形外科医は、脛骨骨端融解の原因は近位(上部)または遠位(下部)部分の骨端骨折にあると考えています。
若年成人では剪断応力と曲げ応力が増大するため、成長板が関与し、軟骨内骨化の過程で骨端軟骨の構造と機能を破壊する隙間を形成することで成長板を損傷する、いくつかの種類のソルター・ハリス骨折という特殊な骨折形態が発生します。
したがって、脛骨遠位骨端融解症のほとんどの症例は、骨幹端から骨端まで骨体をほぼ垂直に横断するIV型骨折の結果として生じます。このような症例では、内側足首が侵され、骨折は脛骨の下部骨幹端まで及んでいます。
脛骨結節骨端融解症(tuberositas tibiae)は、脛骨上部(脛骨近位部)の骨折によって起こることがあります。
軟骨板の剥離には、いわゆるティヨ骨折(脛骨の前外側骨端線の骨折)も伴います。これは通常、脛骨に対して回転する足への外傷を受けた青年に見られます。
さらに、この骨の骨端線溶解は、脛骨の上部と下部の内反および圧迫損傷で見られる場合もあります。
こちらもお読みください -子供の骨と関節の損傷
危険因子
専門家は、幼少期や思春期、骨折、肥満に加えて、骨端軟骨の損傷や剥離に何らかの関連がある次のようなリスク要因を指摘しています。
- 外傷後または感染に起因する線維性骨炎。
- 感染性炎症性の骨組織および骨膜の病変 -骨髄炎;
- 下肢の過負荷(反復性ストレス障害)によって引き起こされる脛骨結節およびその骨幹部核の骨化破壊 -シュラッター骨軟骨症の形で。
- まれな遺伝性のパイル病の形態をとる骨幹端異形成症(異形成) - 長骨の端部が肥厚し、骨幹が狭くなり、骨折の可能性が高まります。
さらに、次のような場合、脛骨などの骨折のリスクが高まります。
- 骨組織の退行性および異栄養性の変化。
- 二次性副甲状腺機能亢進症は、PTH(副甲状腺ホルモン)の過剰産生により骨密度が低下するだけでなく、破骨細胞が活性化し、骨吸収や管状骨の骨端線のびらん性組織病変を引き起こすためです。
- 低カルシウム血症は、体内のビタミン D 欠乏または腎不全および高リン血症に関連しています。
様々な神経筋疾患およびミオパチー症候群を患う小児。骨折や骨端線脱臼のリスクがあります。
病因
専門家は、小児および青年におけるこの急性骨軟骨損傷の病因を説明するにあたり、成長板が未熟な骨格の中で最も柔らかく、最も弱い部分であり、非常に特殊な構造をしていることを指摘しています。
骨折では、骨の骨端と骨幹端を繋ぐ領域に線維性変化が起こります。成長軟骨柱の軟骨細胞は細胞間の結合を失い、部分的に結合組織に置き換わり、せん断応力によって移動します。
タイプI~IIの骨折(骨端線が水平方向および斜め方向に裂ける)では、骨端線板に微細な亀裂が生じ、骨端線板が縦方向に分離することがあります。タイプIIIの骨折(骨端線海綿骨が骨端線板に向かって偏向しながら裂ける)では、成長軟骨の一部が本来の位置から完全にずれることがあります。
こちらもお読みください -骨の発達と成長
症状 脛骨骨化上症。
成長板の変位の段階は、軽度(変位角度 ˂ 30°)、中等度(30〜50°)、重度(変位角度 ˃ 50°)と定義されます。
最初の兆候は、局所的な発熱、膝関節または足首付近の骨の端の腫れや血腫の出現(脛骨損傷の場所によって異なります)として現れます。
成長板骨折の臨床症状には、特に成長部位への圧迫に対する痛みや痛み、患肢の可動域制限、体重移動(下向きの圧力をかけること)の困難などがあります。程度の差はありますが、可動域が制限され、歩行困難を呈します。
合併症とその結果
この遠位骨端線の損傷の主な合併症と結果は、骨成長帯の部分的な早期閉鎖と軟骨内骨化の停止、すなわち脛骨の縦方向成長に関連しており、四肢の非対称(長さの違い)につながり、跛行を伴います。
これらの合併症は脛骨近位骨端融解症でも発生しますが、頻度は低いです。また、脛骨近位骨端は成熟するまでに年間約6mm成長するため、受傷時の年齢が若いほど、骨端線の短縮や角度の変形が生じる可能性が高くなります。
骨端線と骨幹端線の垂直骨折による骨端線分離症の場合、関節炎の発症とともに、損傷した肢の正面方向または矢状方向の変位がみられることがよくあります。
外側への湾曲、脛骨の内捻転、膝関節の病的変化を伴う脛骨の変形が進行性に進行する脛骨の上部(近位)骨幹端の疾患であるブラント病も発症する可能性があります。
診断 脛骨骨化上症。
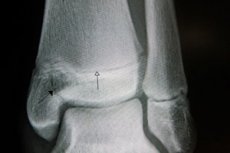
この骨軟骨病変は、下腿骨(両肢)のX線検査、関節造影検査(肋間関節、膝関節、足首関節のX線撮影を2方向から撮影)、骨シンチグラフィーなどの機器診断によって検出できます。CT検査やMRI検査も診断に用いられ、軟部組織の可視化を可能にします。
差動診断
無菌性骨骨膜壊死、関節結核、骨肉腫、解離性骨軟骨炎などとの鑑別診断が行われます。
連絡先
処理 脛骨骨化上症。
成長板骨折の場合、治療は重症度によって異なります。軽度の骨折であれば、通常はギプス固定か副木固定のみで済みます。
しかし、骨端骨折が成長板を越えたり、関節内に入り込んで位置がずれている場合は、骨端線スクリューによる経皮的骨端固定術/骨接合、または脛骨骨切り術と内部プレートによる強固な固定による外科的治療が必要になることがあります。
この介入の後は、骨端軟骨の状態を監視するために、定期的に(患者が成長する数年間)X 線検査を受ける必要があります。
適切な治療を受ければ、成長板骨折のほとんどは合併症なく治癒します。
詳細は出版物をご覧ください -骨折
防止
骨折の予防と骨折リスクを高める疾患の治療のみが脛骨骨端線分離症を予防できます。
予測
治療せずに放置すると、子供や十代の若者は障害を負う可能性があります。


