疫学
統計によると、40歳以上の男性は心臓動脈瘤にかかりやすいと言われています。しかし、先天性心動脈瘤を持つ小さな子供でさえ、この病気から逃れることはできません。
ほとんどの場合、動脈瘤は左心室の前外側壁と心尖部に診断されます。右心室、右心房、左心室後壁、心室中隔、大動脈に動脈瘤が生じることは、比較的まれな診断と考えられています。
心筋梗塞の既往は、心筋虚弱の発症に最も多く、かつ最も危険な原因です(様々な情報源によると、心筋梗塞全体の90~95%に相当します)。心筋梗塞は、左室瘤の5~15%に関連します。心室中隔瘤と左室病変の症例数を合わせると、患者総数の約15~25%を占めます。
原因 心臓動脈瘤
ほとんどの場合、心筋梗塞後3ヶ月以内に心臓動脈瘤が発生しますが、この期間は最大6ヶ月に及ぶこともあります。心臓発作の発生確率が最も高いのは左心室と、左心室と右心室を隔てる中隔の領域であるため、動脈瘤はほとんどの場合、そこに発生します。
この状況では、心筋梗塞に伴う左心室の心筋の変形とそれに続く組織壊死の結果として、心臓動脈瘤が発生します。医師はこのタイプの動脈瘤を左心室動脈瘤と呼びます。心室間の中隔の隆起が認められる場合は、心室中隔動脈瘤です。
しかし、心筋梗塞は心臓の筋組織が弱くなる唯一の原因ではありません。心臓の機能に影響を与え、動脈瘤を発症させる可能性のある他の原因によっても、この状態が促進される可能性があります。
その理由としては次のようなものが挙げられます。
- 心筋低酸素症の結果として発症し、虚血性心疾患と呼ばれる病態。
- 心筋を侵す炎症性疾患であり、ほとんどの場合、ウイルスまたは感染が原因(心筋炎)です。
- 医学界では動脈性高血圧症と呼ばれる、持続的に高い血圧に関連する病理。
- 心筋への外傷(事故、高所からの転落、鋭利物による打撃などによる)、および軍事作戦中または平時における心臓への損傷。ここでは外傷性動脈瘤について言及しており、外傷性出来事から発症までの期間は10~20年にも及ぶことがあります。
心臓発作後の最初の数ヶ月間は、過度な運動も心臓動脈瘤の発生を誘発する可能性があります。そのため、医師は心臓発作を起こした人は、激しいスポーツや、家庭や職場での重労働を控えるよう推奨しています。
危険因子
心臓のさまざまな領域における動脈瘤の発生の危険因子には、次のものがあります。
- 血管壁の変形や血管壁内の血流の阻害につながるさまざまな感染性病理、例:
- 多くの身体システムの機能と健全性を破壊する性病(主に梅毒)
- 心臓の心内膜に影響を与え、筋肉の活発な収縮能力に悪影響を与える炎症プロセス(心内膜炎)
- 結核と呼ばれる重篤な感染症は、様々な臓器や身体系に合併症を引き起こします。
- リウマチ性疾患。
- 喫煙やアルコールの乱用などの悪い習慣は、心臓血管系全体に悪影響を及ぼします。
- 心臓手術とその結果(例えば、低品質の材料の使用、外科医の低い資質、または医師が手術時に考慮しなかった患者の身体的特徴によって引き起こされる術後合併症、術後の期間中の頻脈の発生または心室血圧の上昇など)。
- 特定の物質が心筋に悪影響を及ぼし、心筋の中毒や炎症プロセスを引き起こす(この場合は中毒性心筋炎)。これは、過度のアルコール摂取、甲状腺ホルモンの過剰分泌、腎臓病、痛風(血中尿酸値の上昇を特徴とする)を患っている場合、また、体内に耐性の低い物質(医薬品、ワクチン、殺虫剤など)が入り込んだ場合に発生します。
- 患者の体が心筋の「異物」細胞に対する抗体を産生し始める全身性疾患。この場合、全身性エリテマトーデスまたは皮膚筋炎が心動脈瘤の原因となる可能性があります。
- 心硬化症は、心筋組織が徐々に結合組織に置き換わり、心臓壁の抵抗が低下する疾患です。この病態の原因は、まだ十分に解明されていません。
- 胸部臓器への放射線照射。胸骨部に限局した腫瘍に対する放射線療法中に最も多く発生します。
心臓動脈瘤は先天性の場合もあり、小児の診断において医師がしばしば遭遇する先天性疾患です。ここでは、この疾患の発症につながる3つの要因を挙げます。
- 遺伝的要因。この病気は遺伝する可能性があります。赤ちゃんの親族に心臓または血管の動脈瘤がある場合、この病態のリスクは著しく高まります。
- 遺伝的要因。染色体異常およびそれに伴う結合組織の質的または量的欠陥の存在。例えば、マルファン病では、小児の体内の結合組織の全身的機能不全がみられ、成長とともに進行します。
- 心臓組織の構造における先天異常。例えば、心筋の筋組織が部分的に結合組織に置き換わることで血圧を維持できなくなるなど。このような子供の心臓構造の異常は、母親の妊娠経過の異常(喫煙、アルコール依存症、妊娠中に禁止されている薬の服用、妊婦のインフルエンザや麻疹などの感染症、放射線被曝、有害な労働環境など)と関連することが多い。
病因
心臓動脈瘤が何であるかを理解するためには、解剖学をもう少し深く調べて、人間の原動力である心臓を思い出す必要があります。
つまり、心臓は私たちの体にある多くの臓器の一つに過ぎません。心臓は内部が空洞で、壁は筋組織でできています。心臓壁は3層構造になっています。
- 心内膜(内側上皮層)
- 心筋(中間筋層)
- 心外膜(外側の層、結合組織)。
心臓の内部には、心臓を左右の二つの部分に分ける堅固な隔壁があります。それぞれの部分はさらに心房と心室に分かれています。心臓の各部分の心房と心室は、心室に通じる弁を持つ特別な開口部によって互いにつながっています。左側の二尖弁は僧帽弁、右側の三尖弁は三尖弁と呼ばれます。
左心室からの血液は大動脈へ、右心室からの血液は肺動脈へ流れ込みます。血液の逆流は半月弁によって防がれます。
心臓の働きは、心筋の一定の律動的な収縮(収縮期)と弛緩(拡張期)で構成され、心房と心室が交互に収縮して、血液を冠状動脈に送り出します。
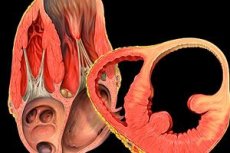
上記はすべて健康な臓器に見られる典型的な症状です。しかし、何らかの原因によって心臓の筋肉部分が薄くなると、臓器内の血液の圧力に耐えられなくなります。抵抗力を失った部分(通常は酸素供給不足、筋緊張の低下、または心筋の完全性の損傷が原因)は、臓器全体から浮き上がり、外側に突出し、場合によっては直径1~20cmの袋状にたるんでいきます。この状態は心臓動脈瘤と呼ばれます。
心臓壁にかかる血液の圧力は均一かつ一定に保たれています。しかし、筋肉壁の健全な部分はそれを抑えることができますが、弱くなった(変形した)部分はそれを抑えることができません。心臓の左右の心室と心房を隔てる中隔の機能と抵抗力が損なわれると、中隔は右に膨らむこともあります(生理学的に左心室の方が右心室よりも働きが強いため)。ただし、これは心臓内部で起こります。
虚血性の筋肉壁は正常に収縮する能力を失い、主に弛緩した状態のままとなり、全身の血流や栄養に影響を及ぼさずにはいられず、今度は健康と生命に危険な他の症状の出現につながります。
こうして、私たちは心臓とは何か、そして心臓の特定の部位に動脈瘤のような危険な心臓病変がどのように発生するのかを解明しました。さらに、この疾患の発症の最も一般的な原因が、もう一つの生命を脅かす心臓病変である心筋梗塞であることも突き止めました。心筋梗塞は、心筋に壊死領域と瘢痕を形成し、心筋への酸素と栄養の供給を阻害し、心筋の抵抗力を低下させます。
症状 心臓動脈瘤
心臓動脈瘤は大きさ、部位、病変の進行原因が異なるため、人によって症状の現れ方が大きく異なります。しかし、動脈瘤が危険な大きさ(たとえ1cmという小さな範囲であっても、筋抵抗の低下が臨床的に重要となる)にまで大きくなるまで待たずに、病気を早期に発見するためには、少なくともあらゆる種類の心臓動脈瘤に特徴的な症状を把握し、注意を払う必要があります。
心臓動脈瘤の部位を特定する最初の兆候には次のものがあります。
- 心臓周辺の痛み、または左胸骨の裏側に重苦しさ(圧迫感)を感じる。痛みは発作性で、安静にして落ち着くと痛みは治まります。
- 神経筋系への酸素供給不足に起因する倦怠感と脱力感。これは、動脈瘤部位の心筋の収縮機能不全により、送り出される血液量が減少することで発生します。
- 不整脈と呼ばれる心拍リズムの乱れは、正常な状態では感じられない強い鼓動の感覚(患者の訴えによると、心臓が激しく鼓動している)です。この状態の原因は、動脈瘤の領域における神経インパルスの伝導不足と、病変のある臓器への大きな負荷です。不整脈は、ストレスや激しい運動の影響下で悪化します。
- 呼吸リズムの乱れ、呼吸困難、あるいは単なる息切れなど、急性期には心臓性喘息や肺水腫の発作を伴うことがあります。心臓内の高圧が徐々に肺に血液を供給する血管に伝わります。その結果、酸素交換が阻害され、呼吸が困難になります。これが呼吸リズムの乱れです。
- 肌の色が青白くなっている。原因は、やはり体組織への酸素供給の途絶です。まず、酸素は重要な臓器(脳、心臓、腎臓)に供給されなくなり、皮膚の血液量が少なくなってしまいます。
- 循環器系の問題に伴う四肢の冷えと急速な凍結。
- 皮膚の敏感さが低下し、「鳥肌」が立つようになります。
- 風邪や感染症とは関係のない、乾いた発作性の咳。心臓性咳嗽とも呼ばれます。肺血管のうっ血によって起こる場合もあれば、大きな動脈瘤による肺の圧迫によって起こる場合もあります。
- 発汗の増加。
- めまい、または一般には眩暈と呼ばれる症状は、さまざまな頻度で発生することがあります。
- 顔、腕、脚に現れる腫れ。
- 長時間の発熱(急性動脈瘤の場合)。
- 首の部分の静脈が非常に充血し、目立つようになります。
- かすれた声。
- 腹腔または胸腔内の体液の蓄積、肝臓の肥大、線維性変化を伴う心膜の炎症プロセスである乾性心膜炎、さまざまな血管の閉塞(慢性動脈瘤の診断措置中に検出できます)。
心臓動脈瘤の症状は、心血管系および呼吸器系の他の既存の病態の様々な所見と重なる場合があり、診断を著しく複雑にします。また、症状自体も動脈瘤の大きさに応じて、様々な程度に発現することがあります。小さな心臓動脈瘤や先天性動脈瘤の場合、疑わしい症状が現れないまま長期間経過し、かなり後になってから症状を思い出すことがあります。
動脈瘤は心臓のどの部分で最もよく診断されますか?
既に述べたように、心筋病変の中で最も多くみられるのは左心室の動脈瘤と考えられています。左心室は他の部位よりも多くの負荷を受けます。最も大きな負荷を受ける左心室は、心筋梗塞による損傷を受けやすい部位です。そのため、動脈瘤は左心室で最も多く発見されます。心臓損傷や感染症によっても、動脈瘤の発生が促進されることがあります。
診断手順において、医師は左心室壁の突出を観察することがあります。ほとんどの場合、左心室瘤は前壁にあります。しかし、この病気では、瘤(突出)の位置が左側心尖部にあるケースも珍しくありません。
この病状は、このカテゴリーの患者にはこの病気の発症につながる原因がないため、子供には典型的ではありません。
患者にはあまり見られませんが、心臓血管の動脈瘤があります。これは、心臓の上行大動脈の動脈瘤、または大動脈洞の壁の突出のいずれかです。
前者の場合、この疾患は主に感染症の結果として生じる炎症プロセスによって引き起こされます。患者の訴えは、胸の痛み、息切れ、そして大動脈の突出した壁による大静脈の圧迫に起因する様々な部位の浮腫などに限られます。
大動脈洞瘤は冠動脈の内腔狭窄を伴い、その結果、何らかの理由で弱くなった血管壁が血液の圧力によって弛緩し始め、心臓の右側に圧力がかかります。幸いなことに、血管壁の弱化に関連する病変はまれです。
心室中隔瘤は先天性心疾患と考えられているため、それほど一般的ではありません。しかし、妊娠中や出産直後に発見されるとは限りません。心室中隔の先天的な発育不全により、時間の経過とともに瘤が膨らむ場合もあります。
ほとんどの場合、この病状は、無症候性の経過を特徴とするため、特に心エコー検査中に偶然に検出されます。
動脈瘤は心臓の他の部位(右心室または心房、左心室の後壁)に発生することもありますが、これは非常にまれです。
小児の心臓動脈瘤
奇妙に聞こえるかもしれませんが、心臓病は高齢者や熟年層にだけ見られるものではありません。若者、十代の若者、そして幼い子供でさえも、これらの病状にかかる可能性があります。
小児における心筋の一部の病的な突出は、1 つ以上の心臓弁、心室中隔または心房中隔の発達異常と関連しており、この部位に動脈瘤が形成されます。
成人期にも再発する可能性のある心房中隔瘤のような稀な病変は、出生前に左心房と右心房を隔てる中隔の発達不全または構造変化によって発生します。同様に、心室中隔瘤も形成されます。
小児期において、この種の心臓疾患は非常にまれ(全患者の1%以下)ですが、子供の生命に大きな危険をもたらします。妊婦の超音波検査で病変が発見されれば、それは望ましいことです。その後、出生後すぐに心臓専門医の診察を受け、1歳になったら動脈瘤摘出手術の準備が始まります。
低出生体重児や未熟児では、心臓動脈瘤を発症する確率が高くなります。これは、これらのカテゴリーの子どもでは心臓の欠陥がはるかに多く見られ、心臓の筋肉や血管系の発達不全と関連している可能性が高いためです。
子供が小さい間は、先天性心動脈瘤は何の症状も現れないかもしれませんが、子供が成長し、運動活動が増加して心臓への負荷が増すにつれて、次の症状が現れることがあります。
- 胸部の広範囲の痛み、
- 運動後の息切れや呼吸困難、
- 心臓周辺に周期的な痛みが現れること
- 原因もなく痰も出ない咳、
- 急激な疲労、脱力感、眠気、
- 授乳中の逆流(乳児)、吐き気(年長児)、
- 激しい動きによる頭痛、めまい、
- 気温に関係なく激しい発汗。
診断中に、医師は次のような病気の症状も判断します。
- 左の第3肋骨付近の異常な脈動。聞くと波の揺れのような音に似ている。
- 循環障害により心臓の大きな動脈の壁に付着した血栓。
- スポーツやストレスによる不整脈。
心臓動脈瘤破裂は、心筋壁の著しい菲薄化により、成人および小児の両方にとって特に危険です。そのため、医師は、この診断を受けた小児にスポーツを禁じます。スポーツは心筋への負担を大幅に増加させるからです。今後は、健康的なライフスタイルを送り、ストレスの多い状況を避け、バランスの取れた食事を心がけることが推奨されます。
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
フォーム
心臓動脈瘤はさまざまなパラメータに従って分類できます。
- 形成時期、
- 形状、
- 形成のメカニズム、
- サイズ、
- 動脈瘤壁の「材質」。
心筋梗塞に起因する病態に関してのみ、心動脈瘤の形成時期による分類が行われます。心筋梗塞後の動脈瘤は、以下の種類に分類されます。
- 急性型であり、最も一般的な疾患です。この場合、心筋壁の損傷を引き起こした心臓発作後の最初の2週間に動脈瘤が形成されます。患者は38度を超える発熱が長時間続き、息切れなどの呼吸困難、心拍数の増加、心拍リズムの乱れなどの呼吸障害を経験します。血液検査と尿検査では、炎症プロセスの進行が示唆されます。
急性心臓動脈瘤は、心臓壁や血管の病的な突出により破裂するリスクが高まり、患者の生命を脅かす危険な病気です。
- 亜急性心室瘤は、心筋梗塞後2~3週間から2ヶ月の間に発症することがあります。亜急性心室瘤の壁は、急性心室瘤よりも密度が高く、心室内の血圧変動による破裂のリスクが低いです。しかし、病的な突出が他の臓器を圧迫し、その機能に支障をきたす可能性があります。また、心臓壁の収縮機能の低下は、血液循環に悪影響を及ぼす可能性があります。
- 慢性心室瘤。これは、心臓発作から2週間以上経過した後に患者が経験する、ある種の不快な突然の症状です。慢性型の心室瘤は、急性心室瘤が未治療のままであった結果である場合もあります。
このような動脈瘤は、一度形成されると、急速な成長や負荷による破裂は起こりにくいものの、血栓の発生、慢性的な心不全症状、不整脈といった症状を伴います。この動脈瘤は、最も顕著な倦怠感を伴う病態です。
心エコー検査では、心臓の動脈瘤を形状によって分類することができます。そのデータによると、動脈瘤は以下のようになります。
- 拡散
- キノコ型
- 嚢状
- 階層化
- 「動脈瘤の中に動脈瘤がある。」
びまん性(平坦)動脈瘤は、その大きさが小さく、その底部が健康な心筋と同じ高さにあるのが特徴です。しかし、時間の経過とともに突出部が大きくなり、形状が変化することがあります。それでも、平坦型慢性心瘤は最も予後良好な病態と考えられています。
キノコ型は、首に水差しが立っているような形をしています。嚢状型は、底が広く口が小さい突起です。びまん性動脈瘤に似ていますが、サイズが大きいです。キノコ型と嚢状型のどちらも、動脈瘤内に血栓が形成されたり、壁が破裂したりするリスクが高いため、危険とされています。
心臓大動脈解離性動脈瘤は、大動脈壁の縦方向の解離であり、主心臓動脈の直径の増大を伴います。多くの場合、頻繁な血圧上昇の結果として発生します。症状と予後は解離の発生部位によって異なります。
「動脈瘤内の動脈瘤」は最も稀なタイプの病理であり、既存のびまん性動脈瘤または嚢状動脈瘤の壁にさらなる突起が形成され、特に壁が薄く、わずかな負荷でも破裂する傾向があることが特徴です。
動脈瘤の大きさに応じて、次のようになります。
- 臨床的に重要ではない(最大 1 cm)。
- 小さい – 1~2 cm。
- 大きいサイズ3~5cm。
形成のメカニズムに応じて、動脈瘤は次のように分類されます。
- 真実
- 間違い
- 機能的。
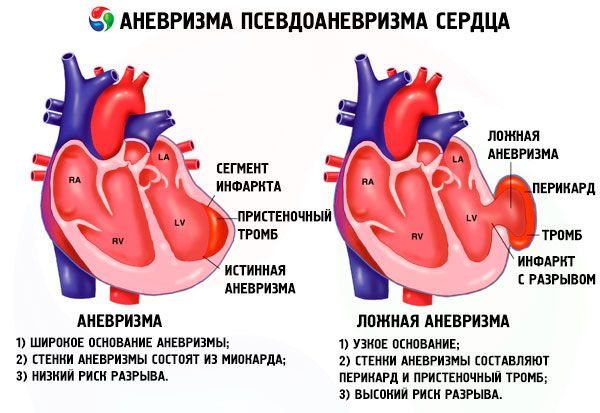
真の心臓動脈瘤は、心臓自体の組織が弱くなって直接形成されます。上記のすべては、このタイプの動脈瘤に特に当てはまります。
仮性心動脈瘤は、主に癒着組織と心膜弁(心膜嚢)からなる病的な隆起です。このような動脈瘤に血液が存在するのは、心臓壁の欠陥によるものと説明されます。
機能性動脈瘤は、心筋の一部の収縮機能が低下し、収縮期にのみ曲がるという背景で発生します。
動脈瘤の壁は次のような物質から構成されます。
- 筋組織、
- 結合組織(フィブリン)
- 2種類の組織の組み合わせ(壊死した心筋の代わりに形成された結合組織)。
この点では、動脈瘤は筋性、線維性、線維筋性の3つに分けられます。
合併症とその結果
心臓動脈瘤は単なる病気ではなく、患者の生命を脅かす深刻な脅威です。動脈瘤の最も危険な合併症は破裂です。通常、一分一秒が命取りとなります。患者を救うための迅速な処置が取られなければ、特に動脈瘤が大きい場合は、死は避けられません。
組織破裂は、主に心筋梗塞後に発生する急性動脈瘤に典型的に見られます。心筋梗塞によって損傷を受けた心筋組織は、発症後1~2週間が最も脆弱であると考えられています。この時期に心臓動脈瘤の破裂が予測されます。
動脈瘤のもう一つの恐ろしい結果は、動脈瘤腔内に形成された血栓が血管を閉塞し、ある時点で循環器系を移動し始めることで引き起こされる疾患の発症です。破裂した血栓が引き起こす疾患は、その大きさと移動方向によって異なります。
血栓が肺動脈に入り込み、そこで詰まると、血栓塞栓症と呼ばれる危険な病気の発症を誘発します。この病気では、正常な血液循環を回復するための措置が間に合わなければ、患者は死に至ります。
血栓が末梢血管に入ると、血管が詰まり、四肢(腕よりも脚に多くみられる)の壊疽などの合併症を引き起こします。
血栓が腸や腎動脈に入ると、腸間膜血栓症(死亡率は約 70%)や腎梗塞(重篤な病状だが、治療は成功している)などの同様に危険な病状の発症を引き起こす可能性があります。
脳卒中は、血栓が剥がれて腕頭動脈に入り込むことでも起こります。また、同じ血栓が再発性心筋梗塞の原因となることもあります。
心臓動脈瘤の合併症として、患者は通常、心拍リズムの乱れを経験します。そして、不整脈は人体の様々な重要な臓器の低酸素症を引き起こし、それらの機能障害につながる恐れがあります。
動脈瘤の最も一般的な後遺症の一つは心不全(特に左心室の心不全)と考えられており、脱力感、悪寒、皮膚蒼白、めまい、息切れ、乾いた心臓性咳嗽、腕や脚に限局する浮腫症候群などの症状が現れます。病気が進行して肺水腫が発生すると、患者は死の恐怖だけでなく、致命的な結果そのものに脅かされます。
心臓血管の動脈瘤の危険性とは?小さな動脈瘤は血液循環にわずかな影響しか与えませんが、血流の圧力によって時間の経過とともに大きく大きくなると、肋骨や胸骨の萎縮につながる可能性があり、心臓の右側にある心房と心室の圧迫にもつながります。後者は、頸静脈の血流過、浮腫症候群の発症、肝臓の肥大化といったリスクをもたらします。
大動脈洞の大きな動脈瘤は肺動脈幹を圧迫する可能性があります。この状況は患者にとって生命を脅かすものです。ほとんどの場合、医師は何もする時間がなく、あっという間に死に至ります。
最も危険なのは依然として急性型大動脈瘤と考えられており、ほとんどの場合、左室梗塞または心房中隔の結果として発生します。患者は手術室に到着する時間さえないことがよくあります。慢性型および亜急性型の病態は死亡率が低いのが特徴的ですが、医療機関を迅速に受診しなければ、患者の生命と健康に危険を及ぼす可能性があります。
ご覧の通り、心臓動脈瘤は軽視すべき病態ではありません。早期に診断され、適切な治療を受ければ受けるほど、心臓や周囲の血管に影響を及ぼす危険な病態による生命や健康を脅かす結果を回避できる可能性が高まります。
 [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
連絡先
処理 心臓動脈瘤
治療法の選択は、動脈瘤の大きさや種類、患者の年齢や状態によって異なります。損傷した筋肉を元の形状と弾力性に戻す薬剤はまだ見つかっていないため、薬物療法や理学療法で症状を改善することはできません。
防止
心臓動脈瘤の治療には外科的治療が最善ですが、これまで見てきたように、必ずしもそれが可能であるとは限りません。比較的無害で小さな動脈瘤の場合は、薬物療法も好ましい選択肢となります。
しかし、保存的治療だけでは不十分です。動脈瘤の拡大や破裂を防ぐためには、患者さんは生活習慣全体を見直し、いくつかのことを制限する必要があります。心臓動脈瘤を抱えて生きるということは、心臓の状態を常にモニタリングし、動脈瘤の合併症を予防するために必要な条件を満たすことを意味します。
まず第一に、心臓動脈瘤の合併症を予防するには、喫煙や飲酒といった心臓への負担を増大させる悪い習慣を断つことが重要です。ニコチンは冠動脈のけいれん、不整脈、コレステロール沈着による血管狭窄を引き起こします。一方、アルコールは血管を拡張させ、損傷した心筋壁への血流を増加させ、心臓発作を誘発します。
あらゆる病気に必要な十分な休息だけでなく、栄養と運動にも特に注意を払う必要があります。心房細動の栄養は食事療法(治療食10)であり、塩辛い食べ物や辛い食べ物、揚げ物、焼きたてのパン、脂肪分の多い肉や魚、粗繊維を含む食品、濃いお茶、カフェインを含む食品は避けます。野菜、果物、乳製品を十分に摂取し、ベジタリアン料理と軽い肉料理を基本とした食事は、血液循環を正常化し、病んだ心臓の働きを楽にするように設計されています。
心臓動脈瘤のある患者は、身体活動を最小限に抑える必要があります。健康な人にとって有益な活動が、心臓病の患者にとっては危険な場合があるからです。スポーツや仕事に伴う激しい身体活動だけでなく、活発な動き(走る、階段を上る、早歩きなど)も含まれます。このような活動は呼吸数と心拍数の増加を引き起こし、破裂しやすい脆弱な動脈瘤組織にとって危険です。
しかし、健康上の問題を引き起こさないよう、低活動的なライフスタイルを優先すべきではありません。毎日、新鮮な空気の中で静かに散歩したり、簡単な運動をしたりすることは、弱った心臓に悪影響を与えることなく、酸素の必要量を満たすことができます。
心臓機能のモニタリングには、定期的に血圧を測定し、正常化するための措置を講じることも含まれます。
病気の心臓の働きを楽にするには、体重を減らすこと(正常範囲を超えている場合)と、警戒すべき症状が現れた場合(心臓の活動とは関係がない場合でも)に医師にタイムリーに相談することの両方が必要です。
予測
心臓動脈瘤、特に心筋梗塞後の心臓動脈瘤の予後は、決して良好とは言えません。適切な治療を受けなければ、動脈瘤形成後2~3年以内に死亡することもあります。
もちろん、平坦型動脈瘤は予後が最も良好ですが、嚢状型やキノコ型動脈瘤は、多くの場合、血栓形成や心不全などの合併症を伴い、患者の死亡原因として非常に多くみられます。糖尿病や腎不全などの併存疾患や患者の高齢化によって予後は悪化します。
心臓動脈瘤の患者の生存期間について明確な答えを出すことは不可能です。すべては、動脈瘤の種類と大きさ、治療法、そして動脈瘤が発生した時の患者の年齢によって決まります。例えば、小児期に心房中隔に動脈瘤が発生し、切除されなかった場合、患者は40~45歳程度しか生きられない可能性が高いでしょう。この年齢を超えると、進行性心不全により障害を負うことになります。
患者さんが薬を服用している場合、すべては医師の指示の正確さにかかっています。薬だけでなく、生活習慣全般についてもです。心臓手術を受けた患者さんの多くは、5年以上(約75%)、場合によっては10年以上(30~60%)生きることができます。しかし、生涯を通じて、身体活動や、健康的とは言えない楽しみを制限しなければなりません。
障害に関しては、治癒不可能な外科的心臓動脈瘤の場合と、手術後の合併症の場合の両方において、このようなシナリオが十分に起こり得ると考えられています。障害群は主に慢性動脈瘤、特に重度の心不全を合併している場合や、患者の状態を悪化させる併存疾患がある場合に与えられます。
医療社会専門委員会による当該グループに関する決定は、様々な要因に影響を受ける可能性があります。定年前の患者や、正当な理由により手術が不可能な患者は、障害年金の支給を受ける可能性が最も高くなります。労働能力が制限されている患者が手術を拒否した場合、医療社会専門委員会は最終決定を下す前に、手術の実施を強く求めます。
動脈瘤のある患者は、就労型と非就労型の第3群のいずれかを受けることができます。すべては患者の状態と就労能力によって異なります。場合によっては、再訓練に送られるか、心臓動脈瘤が職務遂行に支障をきたさない別の職場に就くことができます。


