打診は、体表面を叩くことで、その下にある臓器、組織、そして様々な構成(空洞(空気)、液体(圧縮)、そして複合)の物理的特性を明らかにする検査です。この点で、様々な物理的特性を持つ臓器が集中する胸部は、重要な研究対象です。前述のように、打診が広く普及したのは、19世紀初頭にウィーンの医師L.アウエンブルッガー(1722-1809)の論文を著名なJ.コルヴィザールがフランス語に翻訳した後のことです。この論文の中でアウエンブルッガーは、ワイン醸造家であった彼の父親がワインの含有量を判定するために用いていた、ワイン樽を叩く方法に似た手法について説明しています。打診は、呼吸器の検査において特別な位置を占めています。
空気の密度、空気の少ない組織、空気のない組織の違いは、胸壁に隣接する呼吸器官の状態を反映した打診音のニュアンスの違いにつながります。胸部打診で得られる音の音量、ピッチ、持続時間は、最終的には打診部位の密度と弾力性によって決まります。空気と密度の高い要素(筋肉、骨、内臓の実質、血液)が音質に最も大きな影響を与えます。振動が通過する環境の密度と弾力性が異なるほど、打診音は不均一になり、太鼓を叩いたときに聞こえる音(鼓膜-ドラム)に似た、空気を含む空洞構造の打診(腸の部分を叩く)から生じる、いわゆる鼓膜音とは異なります。打撃エリアの空気含有量が少なく、要素の密度が高いほど、音は静かになり、短くなり、鈍くなります(打撃音の鈍さ、完全に鈍い - 「肝臓」、「大腿部」の音)。
肺打診の種類とルール
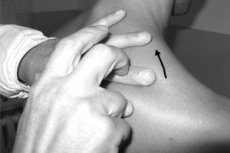
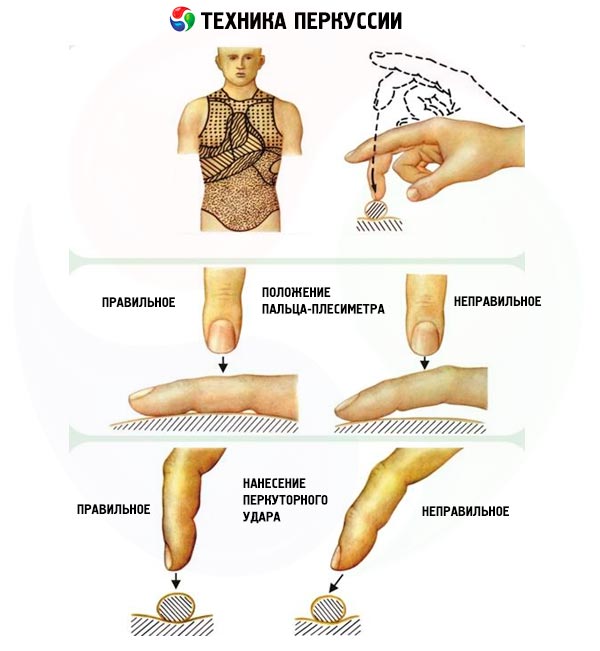
様々な打診法を用いることで、様々な音色が得られます。具体的には、専用のハンマー(多くの医師は指をハンマーとして用います)で被検者の体を直接叩く(直接打診)、あるいは、プレキシメーターと呼ばれる別の導線を介して被検者の体を叩く(プレキシメーターを様々なプレートとして用いる)、あるいは、より一般的にはもう一方の手の指を体表面にしっかりと当てる(間接打診)といった方法があります。圧倒的多数の医師は、間接打診法「指と指を合わせる」を用いています。
打診の際には、打撃がプレキシメーターの表面に対して厳密に垂直に向けられ、軽く、短く(速く)、前腕を動かさずに手首の関節で手だけを動かすことで実現されるテニス ボールの弾力のある打撃に似ていることを覚えておく必要があります。
打楽器は、臓器またはその一部の物理的特性(空気と高密度要素の比率)の変化を識別するために(比較打楽器)、または臓器の境界と物理的特性が変化した領域を決定するために(地形打楽器)行われます。
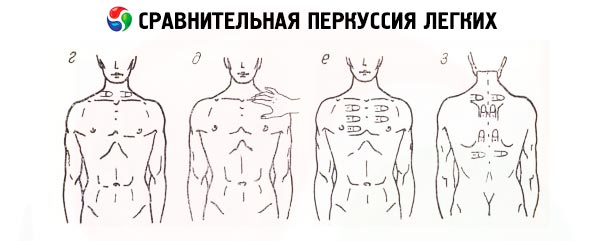
比較打楽器
肋間腔に沿って実施され、大きな音を伴う胸部の比較打診では、まず肺の対称領域で得られた音の特徴が判定されますが、当然ながらこの比較では、空気のない心臓領域の投影部位である胸部の左半分の前下部は除外されます。肺の両頂点領域(鎖骨上および鎖骨下スペース)の打診中に、音響データの非対称性が検出されます。これは、胸の右半分の筋肉がより発達し、右上葉気管支がより狭いため、右頂点の打診音は通常より鈍いためです。肺結核の蔓延率が高いため、肺頂点の打診はかつて特に重要であったことに留意する必要があります(この局在は、浸潤型の結核に典型的です)。比較打診により、肺の上で発生する特殊な打診音、すなわち澄んだ肺音を明らかにすることができます。これは、鼓室音が(弾性肺胞内の空気の振動によって)肺の不均質な間質組織(胸壁)を通過する際に生じる変化の結果です。しかし、より重要なのは、胸部の個々の部位におけるこの音の変化、すなわち鈍音(鈍音から完全な鈍音まで)または鼓室音の変化を検出することです。
打診音の鈍さ(短縮)が大きいほど、密度の高い要素が多くなり、打診域の空気の損失(体液、浸潤、腫瘍組織)が大きくなります。これにより、異なる打撃力を使用してさまざまな深さでこの領域が明らかになります。打撃が強いほど(大きな深い打診)、より深い圧縮領域が検出されます。音の鈍さは、胸膜腔内に体液が存在することを示しており、その量が多いと鈍い打診音(滲出液、膿、漏出液、血液)が発生します。この場合、通常は少なくとも500 mlの体液が蓄積するはずですが、柔らかい(弱い)打診の助けを借りて、胸膜洞で体液を検出することもできます。鈍音域の上縁の特徴により、胸水の性質を区別できます。炎症(滲出液)がある場合、濁度の上縁は腋窩線に沿ってピークを持つ曲線状となり、これは液面の不均一な上昇(ダモワゾー・ソコロフ線)の特徴であり、下層の肺組織の液圧に対するコンプライアンスの差に関連します。滲出液は、濁度領域のレベルが水平に近いことで特徴付けられます。
肺打診音の鈍さは、肺の浸潤過程の初期段階(肺炎)、その他の肺組織の圧縮(顕著な無気肺、特に閉塞性、肺梗塞、肺腫瘍、胸膜シートの肥厚)の特徴です。
肺構造の緻密な要素が減少または薄くなると、打診音の鼓音が増加し、肺気腫では「箱型」または「枕型」の特徴を獲得します(肺胞の弾力性が失われますが、肺胞中隔の大部分の完全性が保持されるため、真の鼓室炎の出現が防止されます)。音は肺の空洞(洞、空の膿瘍、大きな気管支拡張症、気胸、大きな気腫性嚢胞)上で顕著になります。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
肺の局所的打診
肺のトポグラフィックパーカッションでは、肋骨と肋間腔に沿って静かなパーカッションを使用して、特定の臓器または検出された病理学的形成の境界を明らかにします。プレキシメーターの指は、パーカッションされた境界と平行に配置されます(たとえば、肺の下部境界を決定する場合は水平)。決定する境界の位置は、識別ランドマークを使用して固定されます。胸部の臓器の場合、これらは鎖骨、肋骨、肋間腔、椎骨、および垂直線(前正中、左右の胸骨、胸骨傍、鎖骨中、前、中、後腋窩、肩甲骨、後正中線)です。肋骨は前方から数え、2番目の肋骨(胸骨への接続場所は胸骨柄と胸骨体の間)から始まり、1番目の肋骨は鎖骨に対応します。背中では、肋骨は椎骨の棘突起(頭を前に傾けたときに最も突き出る第 7 頸椎の棘突起は簡単に識別できます)と第 7 肋骨に対応する肩甲骨の下角に基づいて数えられます。
右肺と左肺の下端は同じ高さにあります(当然、左肺は噴門切痕と脾臓領域があるため前腋窩線から決定されます)。それぞれ、右胸骨傍線(第6肋骨の上縁)、右中鎖骨(第6肋間腔)、両前腋窩(第7肋骨)、中腋窩線(第8肋骨)、後腋窩(第9肋骨)、肩甲骨線(第10肋骨)、後正中(第11胸椎)に沿っています。
肺の下縁が下方に変位する現象は、主に肺気腫で認められますが、稀に気管支喘息の発作時にも認められます。前者の場合、このような変位は永続的であり、肺の過換気の進行に伴って拡大する傾向があり、後者の場合、気管支喘息の特徴である呼気困難による肺の急激な膨張の結果として、肺気腫がなくても観察されます。胸腔内に液体とガスが存在すると、肺の下縁が上方に変位します。これは、横隔膜が高い場合(顕著な肥満、妊娠、大量の腹水、鼓腸)にも認められ、通常は胸腔容積の減少と肺への空気の充満(肺活量の減少)を伴い、呼吸不全や肺循環の血行動態障害につながります。
肺下縁の変位は、通常、中腋窩線によって決定される肺下縁の可動性(移動量)の低下を伴います。通常、肺下縁は第8肋骨に対して、深呼吸時に4cm下降し、最大呼気時に4cm上昇するため、この線に沿った肺下縁の呼吸移動量は8cmとなります。息を吸ったり止めたりすることが困難な場合は、この指標は、数回の規則的な呼吸を連続的に行い、その都度肺下縁の打診位置を記録することで判定されます。
肺縁の境界と呼吸中のその変位の程度を決定することは、肺気腫の早期発見のための重要な技術であり、患者の動的モニタリングにおいては特に貴重です。
肺の対応する葉の特定の変化を明確にするには、それらの地形を知ることが重要です。右側では、上葉と中葉が前面に投影され(それらの境界は、第4肋骨が胸骨に付着するレベルから始まり、中鎖骨線に沿って第6肋骨まで斜めに進み、そこで下葉の境界に達します)、右側には中葉と下葉があり、左側の前面は上葉で占められ、左側には上葉と下葉があります(それらの境界は、右側と同様に、中鎖骨線に沿って第6肋骨から始まりますが、斜め上方に肩甲骨まで戻ります)。上葉の小さな部分は、上部の両側から背面に投影され、胸部の両半分の主な表面は下葉で構成されています。
トップスの高さ
右側に |
左 |
|
| 前に | 鎖骨から3cm上 |
鎖骨から3.5cm上 |
| 後ろに | 第7頸椎の棘突起レベル |
第7頸椎の棘突起の高さから0.5cm上 |
クレニグ余白幅:右 - 5 cm、左 - 5.5 cm
肺の下縁
活字の線 |
右側に |
左 |
| 胸骨傍 | 第5肋間 |
- |
| 鎖骨中 | VIリブ |
- |
| 前腋窩 | VII肋骨 |
VII肋骨 |
| 中腋窩 | VIII肋骨 |
VIII肋骨 |
| 後腋窩 | IX肋骨 |
IX肋骨 |
| スカプラリオ | Xリブ |
Xリブ |
| 脊椎傍 | 第XI胸椎の棘突起 |
第XI胸椎の棘突起 |
肺の下端の可動性、cm
右側に |
左 |
|||||
地形線 |
吸入すると |
息を吐くとき |
合計 |
吸入すると |
息を吐くとき |
合計 |
鎖骨中 |
2 |
2 |
4 |
- |
- |
- |
中腋窩 |
3 |
3 |
6 |
3 |
3 |
B |
スカプラリオ |
2 |
2 |
4 |
2 |
2 |
4 |


