眼内炎は、感染過程が眼球腔内に限局した場合に発症します。感染が進行性に広がり、眼球の全組織に影響を及ぼす場合、全眼球炎(panophthalmitis)と呼ばれます。小児における眼内炎の診断は、検査の複雑さから、ある程度の困難を伴います。通常、この疾患では以下の所見が認められます。
- 外傷、手術などの病因。
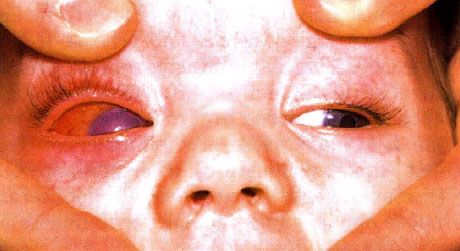
- まぶたの腫れ;
- 結膜充血および結膜浮腫;
- ぶどう膜炎;
- 前房蓄膿;
- 網膜血管の拡張。
眼内炎の重症度と悪性度は、感染経路と病原体の種類によって異なります。例えば、連鎖球菌属や緑膿菌属は、重篤な臨床経過を伴う急速に進行する眼内炎を引き起こします。ブドウ球菌属、特に表皮ブドウ球菌(Staph, epidermidis)による眼内炎は、発症が遅く、比較的良性の経過をたどるのが特徴です。真菌性眼内炎は、一般的に比較的軽度ですが、合併症の発生を否定することはできません。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
小児の眼内炎の原因
- 外傷: 外科的介入、貫通創。
- 角膜炎:病原体がデスメ膜を貫通し、感染性前部ブドウ膜炎を引き起こし、眼内炎を発症する条件を作り出します。
- 髄膜炎(特に髄膜炎菌性)、感染性心内膜炎、中耳炎、および全身感染症を背景とした転移性眼内炎。多くの場合、眼内炎は両側性であり、基礎疾患の重篤度が高いため、診断が遅れることがよくあります。
感染源となる可能性のあるもの
細菌叢
眼内炎、特に術後眼内炎は、ほとんどの場合、連鎖球菌属およびブドウ球菌属によって引き起こされます。外傷性眼内炎は、通常、プロテウス属およびシュードモナス属によって引き起こされ、しばしば他の細菌叢と組み合わさって発症します。シュードモナス属が存在する場合、特異的な角膜炎が発生します。
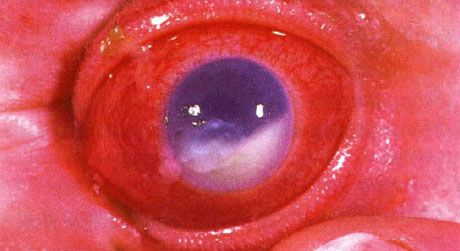
眼内炎を伴う前房蓄膿症。眼瞼裂の閉鎖不全による角膜炎が背景にあった。適切なタイミングで抗菌療法を実施したことにより眼は救われたが、5年後も弱視の進行により視力は低下したままであった。
真菌叢
カンジダ属菌によって引き起こされる感染プロセスは、通常、免疫不全を伴い、言い換えれば、重度の身体病変を有する小児によく発症します。
研究
- 塗抹標本のグラム染色。
- 特に真菌叢を除外するために、ギムザ法に従って塗抹標本を染色します。
- 不妊症の血液培養検査。
- 前房および/または硝子体の診断穿刺とそれに続く細菌学的検査。
サンプルは直ちに血液寒天培地、チオグリコール酸培地、チョコレート寒天培地が入ったペトリ皿に接種してください。真菌叢の検出には、サブロー培地と血液寒天培地で培養します。
前眼部疾患の場合、病理学的過程における後眼部の関与の程度を明らかにするために超音波検査が行われます。全身検査は、眼内炎の転移性を除外するのに役立ちます。
どこが痛みますか?
その他の形態の眼内炎
トキソカラ症およびトキソプラズマ症の経過は、眼内炎の臨床像に類似することがあります。ベーチェット病では、ぶどう膜炎が非常に重篤であるため、眼内炎に類似した症状を呈します。
感染性結膜炎
結膜炎の診断は、以下の臨床症状に基づいて行われます。
- 粘液膿性分泌物;
- 結膜充血(場合によっては出血や腫れを伴う)
- 流涙;
- 目の不快感;
- 病気の特徴的な症状ではない軽度のかゆみ。
- 視力は低下しませんが、大量の粘液分泌に伴って目の前に「霧」のような感覚が生じることがあります。
- 特に角膜炎を併発している場合、目の中に「砂」が入っているような感覚。
診断
- 診断は、病歴、結膜腔からの分泌物の検査、および対応する全身疾患(上気道の炎症プロセスなど)の存在に基づいて確定されます。
- 研究:
- 視力検査 - 視力低下は通常、多量の粘液膿性分泌物または同時発生している角膜炎の存在と関連しています。
- 細隙灯検査により結膜の変化が明らかになり、場合によっては角膜炎が併発していることが判明します。
- 皮膚の清潔さ(発疹がないか)と粘膜の状態を評価します。
- 実験室での研究。
小児科医や眼科医の多くは、患者が初めて受診した際に臨床検査を行いません。結膜炎は
非常に一般的な疾患であり、原因となるウイルスや細菌は深刻な脅威とはならず、適切な抗ウイルス薬および抗菌薬療法で容易に治療できるため、培養検査を行う必要はありません。培養検査は、重篤な臨床経過、慢性および再発性(抗生物質投与中止後)、濾胞性および非定型結膜炎の症例に適応となります。
何を調べる必要がありますか?
連絡先
小児眼内炎の治療
抗菌療法
細菌性眼内炎。様々な培地に播種することで同定された微生物叢の個々の感受性に基づいて、特異的な抗菌治療が処方されます。微生物叢の感受性が不明な場合は、以下の薬物療法が推奨されます。
- インストール:
- ゲンタマイシン溶液(できれば防腐剤を含まないもの)を1時間ごとに点滴する。
- 5%セフロキシム溶液(できれば防腐剤を含まない)を1時間ごとに点滴する。
- 1%アトロピン溶液(6か月未満の乳幼児には0.5%アトロピンを点眼)を1日2回行います。
- 結膜下注射(硝子体穿刺が必要な場合は、結膜下注射と外科的介入を組み合わせます):
- ゲンタマイシン - 40 mg;
- セファゾリン - 125 mg。
- 硝子体内注射:
- ゲンタマイシン(0.1 mgを0.1 mlに希釈)
- セフタジジム(0.1 mlに2.25 mgを希釈)。
- 抗生物質の一般的な用途:
- ゲンタマイシン - 静脈内投与、1日あたり体重1kgあたり2mgの投与量。
- セフロキシム - 静脈内投与、1日あたり体重1kgあたり60mgを数回に分けて投与。
原因が柔軟な眼内炎。カンジダ真菌が分離された場合、通常はケトコナゾールまたはアムホテリシンBとフルシトシンの併用が処方されます。他の真菌フローラの代表例のほとんどは、硝子体内に投与されるアムホテリシンB(5マイクログラム)に感受性を示します。
硝子体切除術
場合によっては、感染巣を完全に消毒し、異物や壊死組織を除去するために、早期の硝子体切除術が有効な場合があります。硝子体切除術と同時に、抗生物質を硝子体内および結膜下に投与します。


