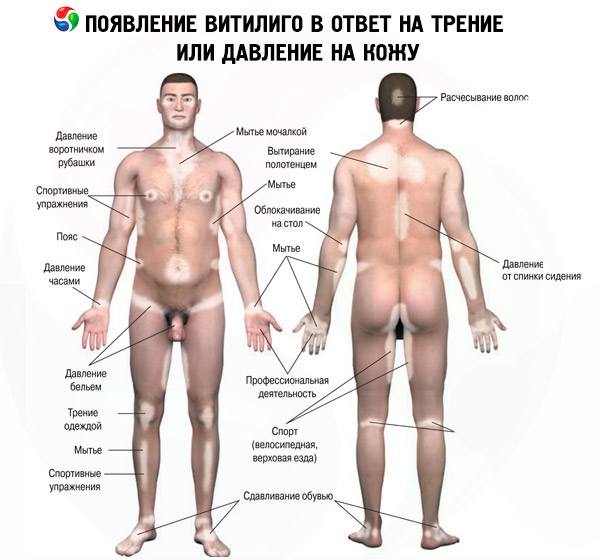
白斑は、皮膚の色が部分的に失われる病気です。色の変化の程度や進行速度は予測不可能で、体のどの部位にも影響を及ぼす可能性があります。この病気は生命を脅かすものではなく、伝染性もありません。白斑の治療は、患部の皮膚の外観を改善することです。この病気を完全に治癒することはできません。
病因
さらに、サイトカインや炎症メディエーター、抗酸化保護、酸化ストレスなど、皮膚疾患の発症に重要な役割を果たす多くの内的および外的要因が特定されています。紫外線、ウイルス感染、化学物質などの外的要因も、決して重要ではありません。
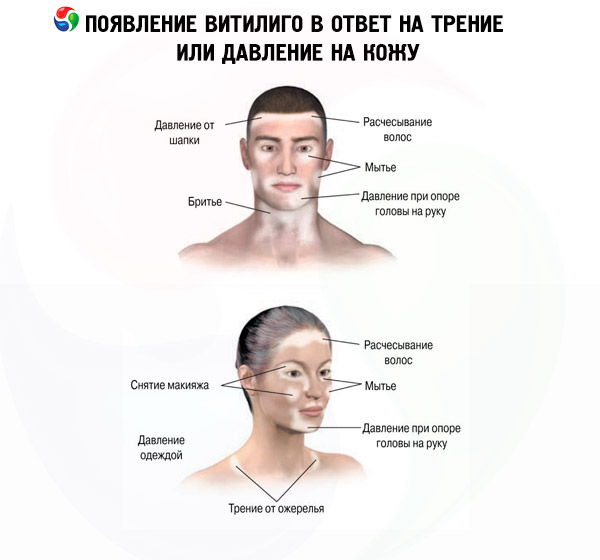
しかしながら、上記の要因が独立して、あるいは相乗的に影響を及ぼすこと、つまり白斑の多因子性も忘れてはなりません。この点に関して、白斑の収束説を唱える研究者もいます。
神経性仮説は、脱色素斑が神経および神経叢に沿って位置していること(分節性白斑)に基づいています。白斑の発生と拡大は、多くの場合、神経的な経験や精神的外傷の後に始まります。患者の真皮神経の状態を研究すると、シュワン細胞基底膜の肥厚が認められます。
白斑の病因における免疫系の関与については、長年議論されてきました。白斑患者における免疫学的パラメータの変化を分析した結果、免疫系が病態の発生と進行に一定の役割を果たしていることが明らかになりました。T細胞(Tリンパ球とヘルパーT細胞の総数の減少)と体液性免疫系(全クラスの免疫グロブリンの減少)における特定の欠損、T抑制因子の活性の変化または増加を背景とした非特異的抵抗因子(貪食反応の指標)の弱体化は、免疫系の機能障害、免疫監視の弱体化を示しており、最終的には病態の発生と進行の引き金の一つとなり得ます。
白斑はさまざまな自己免疫疾患(悪性貧血、アジソン病、糖尿病、局所性脱毛症)と頻繁に併発し、臓器特異的抗体およびメラノサイトに対する抗体が循環していること、白斑皮膚の基底膜領域に C3 成分および IgG が沈着していること、血清および皮膚中の可溶性インターロイキン-2(RIL-2)レベルが上昇していることから、この疾患の発症に自己免疫メカニズムが関与していることが確認されます。
白斑は内分泌腺の疾患と頻繁に併発することから、内分泌腺の疾患が白斑の発症に関与している可能性が示唆されています。
白斑患者皮膚における脂質過酸化(LPO)反応の増加、カタラーゼおよびチオレドキシレダクターゼ活性の低下は、LPOがメラニン生成に関与していることを示唆しています。患者の家族および近親者に白斑が認められる場合、白斑発症に遺伝的要因が関与していることが示唆されます。著者自身の資料および白斑の家族例に関する文献データの分析から、家族歴に問題のある人はリスクが高く、特定の誘因の影響下で白斑を発症する可能性があることが示唆されました。
科学者たちは、白斑の遺伝形式についてまだ合意に達していない。
特に興味深いのは、白斑と主要な組織適合遺伝子(HLAシステム)との関係に関する研究です。研究において、最も頻繁に検出されたHLAハプロタイプは、DR4、Dw7、DR7、B13、Cw6、CD6、CD53、A19でした。ただし、ハプロタイプの出現頻度は、調査対象となる集団によって異なる場合があります。
症状 白斑
白斑は、白色または乳白色の色素脱失で、境界明瞭で楕円形をしており、大きさは様々です。斑点は独立して現れる場合もあれば、複数現れる場合もあり、通常は自覚的な感覚を伴いません。正常な経過では、白斑病変の表面は平坦で滑らかで、萎縮、毛細血管拡張、または皮膚の剥離は見られません。これが白斑の一般的な定義です。
白斑の色は、肌のタイプと病変部におけるメラニン色素の保持状態によって異なります。通常、脱色した病変部は正常な色素層に囲まれています。
三色性白斑では、中央の脱色素斑が周囲の褐色(または暗褐色)の正常な色素斑へと移行する部分に、薄茶色の領域が見られます。この中間領域は幅が一定ではなく、ウッドランプで明瞭に観察できます。三色性白斑は体幹に現れることが多く、通常は肌の色が濃い人に見られます。
一部の患者では、脱色斑が高色素斑に囲まれている場合があります。これらの色(脱色、無彩色、正常、高色素)がすべて存在するため、このタイプの白斑は四色白斑(quadrichrome vitiligo)と呼ばれます。
点状白斑では、色素沈着が過剰であったり正常に色素沈着している皮膚の背景に、小さな点状の色素脱失斑が目立ちます。
炎症性白斑はまれです。炎症性白斑は、通常、白斑の縁に赤み(紅斑)が現れるのが特徴です。炎症性白斑は、白斑の進行の兆候であることが知られています。
様々な刺激物質や太陽光の影響により、白斑(胸部、首の後ろ、手足の後ろなど、皮膚の露出部に限局する場合)は浸潤し、肥厚し、皮膚の模様が変化し、特に病変の縁が苔癬化します。この疾患の亜型は、縁が隆起した白斑と呼ばれます。
色素脱失の病巣は、長年の炎症性皮膚疾患(乾癬、湿疹、全身性エリテマトーデス、リンパ腫、神経性皮膚炎など)の患部にも現れる可能性があることを覚えておく必要があります。このような病巣は通常、炎症後白斑と呼ばれ、原発性白斑との区別は非常に容易です。
脱色斑は対称性または非対称性に出現することがあります。白斑は、機械的、化学的、または物理的要因にさらされた部位に、新たな脱色斑が現れたり、既存の脱色斑が増加したりすることを特徴とします。この現象は、皮膚科学では同形反応、またはケブネル現象として知られています。白斑では、皮膚の変化に続いて最もよく見られるのは、白毛症(「leuko」はギリシャ語で白く無色、「trichia」は毛髪を意味する)と呼ばれる毛髪の変色です。通常、脱色斑が頭部や顔面に限局している場合は、頭部、眉毛、まつ毛の白斑部分の毛髪が変色します。白斑における爪甲の損傷(白爪症)は特異的な症状ではなく、その発生頻度は一般集団と同様です。ほとんどの患者において、発症時の白斑は円形または楕円形をしています。病変が進行し、大きくなり、あるいは融合するにつれて、病変の形状は変化し、図形、花輪、あるいは地図のような形になります。白斑の斑点は、1個から複数個まで様々です。
ステージ
白斑の臨床経過は、進行期、静止期、再色素沈着期に分けられます。
ほとんどの場合、単一の局所的な斑点が観察されますが、長期間サイズが大きくならないことがあります。つまり、安定した状態(静止期)にあります。検査の3か月前以内に新しいまたは古い脱色病巣が現れた場合、白斑の活動性または進行性について話すのが一般的です。しかし、白斑の自然な経過では、数か月後には、原発巣の近くまたは皮膚の他の部分に新しい脱色斑が現れます。つまり、白斑はゆっくりと進行し始めます。一部の患者では、病気の発症後数日または数週間以内に皮膚の病理学的プロセスの悪化が発生するか、皮膚のさまざまな部分(頭、胴体、腕、脚)にいくつかの脱色斑が次々に現れます。これは急速に進行する段階であり、いわゆる電撃性白斑(稲妻型白斑)です。
上記の臨床症状(白毛症、ケブネル現象、家族歴、毛髪および粘膜病変、病気の持続期間など)はすべて、ほとんどの場合、白斑の進行を決定づけるもので、または活発な皮膚病理学的プロセスのある患者によく見られます。
フォーム
白斑には以下の臨床形態が区別されます。
- 次の変種を持つローカライズされた形式:
- 焦点 - 1 つの領域に 1 つ以上のスポットがあります。
- 節状 - 神経または神経叢の経路に沿って 1 つ以上の斑点が位置します。
- 粘液 - 粘膜のみが影響を受けます。
- 以下の変種を持つ一般化された形式:
- 末端筋膜 - 手、足、顔の末端部分の損傷。
- 下品な - ランダムに散らばった多数の斑点。
- 混合型 - 肢端筋膜型と俗型、または節状および肢端筋膜型と(または)俗型の組み合わせ。
- 普遍的な形態 - 皮膚全体の完全な、またはほぼ完全な色素脱失。
さらに、白斑には2つのタイプがあります。B型(分節性)では、帯状疱疹のように神経の走行や神経叢に沿って脱色素斑が出現し、交感神経系の機能不全を伴います。A型(非分節性)には、交感神経系の機能不全が認められないすべてのタイプの白斑が含まれます。このタイプの白斑は、自己免疫疾患に関連することがよくあります。
白斑の再色素沈着は、日光や薬物療法によって誘発される場合(誘発性再色素沈着)と、特に何もしなくても自然に現れる場合(自然発生的再色素沈着)があります。しかし、自然発生的再色素沈着によって病変が完全に消失することは非常に稀です。
再色素沈着には以下の種類があります。
- 周辺型では、脱色病変の縁に沿って小さな色素斑が現れる。
- 毛包周囲型では、色素が抜けた背景の毛包の周囲にピンの頭ほどの小さな色素点が現れ、それが遠心的に増加し、プロセスが順調に進むと融合して病変を覆います。
- 固形型では、脱色斑の表面全体にほとんど目立たない薄茶色の固形の影が最初に現れ、その後、斑点全体の色が濃くなります。
- 周辺型では、健康な皮膚から色素が脱色斑の中心に向かって不均一に広がり始めます。
- 混合型では、上記の再色素沈着の種類が複数組み合わさって、一つの病変または隣接する病変に認められます。最も一般的な組み合わせは、毛包周囲辺縁型再色素沈着です。
何を調べる必要がありますか?
どのように調べる?
連絡先
処理 白斑
白斑の治療には、皮膚の色素沈着を均一にすることを目的とした、根本的に相反する2つの方法があります。1つ目の方法は、持続的な色素脱失を背景として、正常な色素沈着が見られる皮膚の小さな領域を脱色することを目的としています。2つ目の方法はより一般的で、色素沈着を増強するか、様々な化粧品を用いて皮膚の色素異常を隠そうとするものです。この治療法は、外科的治療と非外科的治療の両方で行うことができます。
白斑の治療では、多くの皮膚科医が非外科的治療法を採用しており、これには光線療法(PUVA療法、短波紫外線B線療法)、レーザー療法(低強度ヘリウムネオン、エキシマレーザー308im)、コルチコステロイド(全身性、局所性)、フェニルアラニン、ケリン、チロシン、メラゲニン、局所免疫調節剤、カルシパトリオール、擬似カタラーゼ、ハーブ製剤による療法が含まれます。
近年、顕微手術の発達により、健康な皮膚から培養したメラノサイトを白斑病変部に微小移植する手術がますます一般的になってきました。
有望な方向性としては、白斑を治療するためのいくつかの非外科的方法、および外科的方法と非外科的方法を組み合わせて使用することです。
PUVA 療法では、8-メトキシソラレン (8-MOP)、5-メトキシソラレン (5-MOP)、またはトリメチルピロペン (TMP) が光感作剤としてよく使用されます。
近年、290~320nmの波長を用いた光線療法の高い有効性が報告されています。しかしながら、このUVB療法(ブロードバンドUVB光線療法)はPUVA療法よりも効果が低いことが判明しており、これがこの治療法があまり普及していない理由となっています。
局所FTXは、白斑が限定的な場合、または病変が体表面積の20%未満の場合に使用されます。海外ではオキサラレン1%溶液が光感作剤として使用されており、ウズベキスタン(およびCIS諸国)では、アミフリン、ソラレン、プソベランの0.1%溶液が使用されています。
この疾患の治療において、局所コルチコステロイド、免疫調節剤(エリデル、プロトピック)、カルシパトリオール(ダイボプス)の有効性に関する報告が多数あります。
白斑における正常な色素を持つ皮膚の脱色(または脱色)は、患者の脱色病変が体のかなりの部分を占め、再色素沈着を引き起こすことが事実上不可能な場合に用いられます。このような場合、患者の皮膚を均一な色調にするために、正常な皮膚の小さな島状(または領域)を20%モノベンゾイルエーテルヒドロキノン(MBEH)軟膏を用いて脱色または脱色します。まず5% MBEH軟膏を使用し、その後、完全な脱色が得られるまで徐々に用量を増やしていきます。MBEHの使用前後は、皮膚を日光にさらさないように患者に指示します。



 [
[