先天性のまれな病気はたくさんありますが、そのうちの1つは、骨の成長の違反です。軟骨無形成症は、顕著な不均衡な低身長につながります。
ICD-10の発達異常に関するセクションでは、管状の骨と脊椎の成長に欠陥があるこのタイプの遺伝性骨軟骨異形成のコードはQ77.4です。 [1]
疫学
軟骨無形成症の有病率に関するさまざまな研究の統計はあいまいです。この異常は1万人中1人の新生児に発生すると主張する人もいれば、26〜2万8千人に1人、さらに10万人あたり4〜15人に発生すると主張する人もいます。 [2]
父親が50歳以上の場合、小児の軟骨形成不全の発生率は1875年の新生児の1例であるという情報もあります。
原因 軟骨無形成症
軟骨無形成症の原因は、骨形成の違反、特に、骨格の管状骨の骨幹の子宮内骨化のタイプの1つである軟骨内(軟骨内)骨化であり、その間に軟骨が骨組織に変化します。詳細については、-骨の発達と成長を参照してください。
長骨の骨化の違反、すなわち胎児の軟骨無形成症は、細胞の成長と分化に影響を与える線維芽細胞成長因子受容体3(染色体4p16.3上のFGFR3)である膜チロシンキナーゼの遺伝子の突然変異が原因で発生します。FGFR3変異の存在は、遺伝的不安定性と染色体数の変化(異数性)に関連しています。
子供は常染色体優性形質として軟骨無形成症を受け取ります。つまり、変異遺伝子(優性)のコピー1つと、非性(常染色体)染色体のペア上の正常遺伝子1つを受け取ります。したがって、この欠陥の遺伝のタイプは常染色体優性であり、特定の遺伝子(遺伝子型)の対立遺伝子の組み合わせが交差すると、異常は子孫の50%に現れる可能性があります。
さらに、突然変異は散発的である可能性があり、実践が示すように、症例の80%で、軟骨無形成症の子供は通常の身長の親から生まれます。
危険因子
軟骨無形成症の子供が生まれる主な危険因子は遺伝性です。親の1人にこの欠陥がある場合、病気の子供が生まれる確率は50%と推定されます。両方の親にこの異常が存在する場合-これも50%ですが、ホモ接合性軟骨無形成症のリスクが25%あり、出生前または乳児期初期に死亡します。
父親の年齢(40歳以上)に伴い、FGFR3遺伝子の新しい突然変異(de novo突然変異)のリスクが高まります。
病因
軟骨無形成症の病因を説明し、専門家は、成長板の軟骨組織(軟骨細胞)および正常な細胞の分裂、分化、およびアポトーシスの調節における膜貫通タンパク質チロシンタンパク質キナーゼ(FGFR3遺伝子によってコードされる)の重要性を強調します骨格の発達-骨形成と骨の石灰化。
胚発生の間、遺伝子突然変異の存在下で、線維芽細胞成長因子3受容体はより活発になります。それらの機能を強化すると、細胞シグナルの伝達と、このタンパク質の細胞外部分とポリペプチド線維芽細胞成長因子(FGF)との相互作用が妨害されます。その結果、軟骨組織細胞の増殖段階が短くなり、規定時間より早く分化が始まるという失敗が起こります。これらすべてが、頭蓋骨の不適切な形成と融合、および骨格異形成につながります。長骨の減少は、顕著な低身長または小人症を伴います。
そして、小人症の症例の3分の2は、軟骨無形成症と正確に関連しています。
症状 軟骨無形成症
異常な骨の成長は、軟骨無形成症の次のような臨床症状を引き起こします。
- 成人の平均身長が123〜134cmの顕著な低身長(不均衡な小人症)。
- 比較的正常な胴体サイズでの近位下肢および上肢の短縮;
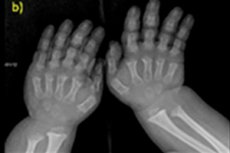
- 短縮された指とつま先;
- 拡大した頭(巨頭症または巨脳症); [3]
- 額の突出と顔の中央部分の形成不全の形での特定の顔の特徴-鼻のくぼんだ橋。
- 狭い頭頸部接合部。軟骨無形成症の一部の乳児は、頭頸部接合部に関連する合併症により、生後1年で死亡します。人口調査によると、この過剰な死亡リスクは、評価と介入なしでは7.5%にもなる可能性があります。 [4]
- 中耳の機能障害はしばしば問題で[5]あり、適切に治療されない場合、言語発達を妨げるのに十分な重症度の伝音難聴を引き起こす可能性があります。子供の半数以上が圧力均等化チューブを必要とします。 [6] 全体として、軟骨無形成症の人の約40%が機能的に重大な難聴を持っています。難聴と表現力のある発話の問題との関連の強さには疑問がありますが、表現力のある言語の発達もしばしば遅れます。
- 脚の湾曲は、軟骨無形成症の患者に非常に一般的です。未治療の成人の90%以上がある程度お辞儀をしています。[7] 崇拝は、実際には、横方向の傾き、内側の脛骨のねじれ、および動的な膝の不安定性の組み合わせから生じる複雑な変形です。 [8]
軟骨無形成症の乳児は筋緊張低下を特徴とし、そのために彼らは後に運動と歩行のスキルを学び始めます。知能と認知能力は、この発達障害の影響を受けません。 [9], [10]
結果と合併症
このタイプの遺伝性骨軟骨異形成では、以下の合併症と結果が特徴的です。
- 再発性中耳炎;
- 閉塞性睡眠時無呼吸;
- 水頭症;
- 不正咬合とねじれた歯:
- 歩行の変化に伴う脚(内反または外反)の変形;
- 腰椎 またはその湾曲の肥大した 脊柱前弯症(胸腰椎後弯症または腰椎側弯症)-歩行時の腰痛を伴う;
- 関節痛(骨の不適切な配置または神経根の圧迫による);
- 脊柱管狭窄症および脊髄圧迫; 成人期の最も一般的な医学的苦情は、L1-L4が関与する症候性脊柱管狭窄症です。症状は、断続的で可逆的な運動誘発性の跛行から、重度の不可逆的な下肢機能および尿失禁の障害にまで及びます。 [11] 跛行と狭窄は、感覚(しびれ、痛み、重さの感覚)と運動症状(脱力感、つまずき、歩行時の持久力の制限)の両方を引き起こす可能性があります。血管の跛行は、立ったり歩いたりした後の血管の腫れに起因し、休息すると完全に元に戻ります。脊柱管狭窄症は、脊柱管の狭窄骨による脊髄または神経根の実際の病変であり、症状は不可逆的です。特定のダーマトームに限局する症状は、特定の神経根開口部の狭窄に起因する可能性があります。
- 肺の成長の制限とそれらの機能の低下を伴う胸部の減少(重度の息切れの形で)。乳児期には、軟骨無形成症の少数の人々が拘束性肺の問題を抱えています。小さな乳房と胸部コンプライアンスの増加が組み合わさって、肺気量の減少と拘束性肺疾患を引き起こします [12]
その他の整形外科の問題
- 関節の脱力感。ほとんどの関節は、小児期には過可動性です。一部の人々の膝の不安定性を除いて、一般的に、これはほとんど影響を与えません。
- 円盤状の外側半月板。この新たに特定された構造異常は、一部の人々に慢性的な膝の痛みを引き起こす可能性があります。 [13]
- 関節炎。軟骨無形成症の場合のように、FGFR-3の構成的活性化は関節炎の発症を防ぐ可能性があります。 [14]
- 黒色表皮腫は、軟骨無形成症の人の約10%に発生します。 [15]この集団では、これは高インスリン血症または悪性新生物を反映していません。
FGFR3のヌクレオチド1138の二対立遺伝子の病原性多様体によって引き起こされるホモ接合性軟骨無形成症は、軟骨無形成症のものとは質的に異なる放射線学的変化を伴う深刻な疾患です。早期死亡は、小さな胸部による呼吸不全と頸髄狭窄による神経学的欠損の結果として発生します[Hall1988]。
診断 軟骨無形成症
ほとんどの患者では、軟骨無形成症は特徴的な臨床徴候とX線所見に基づいて診断されます。乳児または特定の症状がない場合は、正確な診断を行うために遺伝子検査(核型検査)が使用され ます。 [16]
分子遺伝学を使用して出生前診断を行う場合 、羊水(羊水)または絨毛膜絨毛サンプルで検査を行うことがあります。
胎児の超音波検査での軟骨無形成症の兆候( 手足の短縮と典型的な顔の特徴)は、妊娠22週後に視覚化されます。
機器診断には、骨格のX線検査または骨の超音波検査も含まれ ます。また、X線撮影では、後頭孔が狭く、基部が比較的小さい大きな頭蓋骨などのデータで診断が確認されます。短い管状の骨と短い肋骨; 短く平らな椎体; 脊柱管狭窄、腸骨稜の縮小。
差動診断
下垂体小人症(小人症)、先天性脊椎骨端異形成症およびジストロフィー異形成症、低軟骨形成症、シェレシェフスキー-ターナー症候群およびヌーナン症候群、偽性軟骨形成不全症との鑑別診断 が必要です。したがって、偽軟骨無形成症と軟骨無形成症の違いは、偽軟骨無形成症の小人症の患者では、頭のサイズと顔の特徴が正常であるということです。
連絡先
処理 軟骨無形成症
軟骨無形成症の子供の健康を監視するための推奨事項は、米国小児科学会の遺伝学委員会によって設定されています。これらの推奨事項はガイドとして機能し、個々の意思決定に取って代わるものではありません。最近のレビュー[Pauli&Botto 2020]には、ガイドからのガイダンスも含まれています。骨格異形成の治療のための専門クリニックがあります。それらの推奨事項は、これらの一般的な推奨事項とわずかに異なる場合があります。
推奨事項には、次のものが含まれます(ただし、これらに限定されません)。
水頭症。頭蓋内圧の上昇の兆候または症状が現れた場合(たとえば、頭の成長の加速、絶えず膨隆する泉門膨隆、顔の表在静脈の突出の顕著な増加、過敏性、嘔吐、視力の変化、頭痛)、脳神経外科医が必要です。
軟骨無形成症における水頭症の想定される病因は、頸静脈孔の狭窄による頭蓋内静脈圧の増加である。したがって、脳室腹腔シャントが標準治療でした。ただし、内視鏡による第3心室吻合は一部の人にとって有益である [17]可能性があり、頭頸部狭窄による心室出口の閉塞などの他のメカニズムが価値がある可能性があることを意味します。 [18]
頭頸部接合部の狭窄。後頭下減圧の必要性の最良の予測因子は次のとおりです。
- 下肢の反射亢進またはクローヌス
- 睡眠ポリグラフ検査における中枢性低呼吸
- 大後頭孔のサイズの縮小。頭頸部接合部のコンピューター断層撮影によって決定され、軟骨無形成症の子供たちの基準と比較されます。 [19]
- 脊髄圧迫および/またはT2加重信号異常の兆候; 最近、働くことを決定する際に考慮すべき別の要因として提案されています。
症候性圧迫の明らかな兆候がある場合は、減圧手術のために小児脳神経外科医に緊急に連絡する必要があります。 [20]
閉塞性睡眠時無呼吸。治療には以下が含まれます:
- アデノトンシル切除術
- 気道陽圧
- 極端な場合の気管切開
- 軽量化
これらの介入は、睡眠障害の改善と神経機能の改善につながる可能性があります。 [21]
気管切開を必要とするほど閉塞がひどいというまれなケースでは、上気道閉塞を緩和するために顔面中央部を前進させる手術が使用されています。 [22]
中耳の機能障害。必要に応じて、頻繁な中耳感染症、中耳の持続性の体液、およびその後の難聴の積極的な治療を行う必要があります。長時間作用型のチューブは、7〜8歳まで必要になることが多いため、推奨されます。 [23]
年齢を問わず問題が発生した場合は、適切な治療法を適用することをお勧めします。
低身長。多くの研究が、短い軟骨無形成症の可能な治療法として成長ホルモン(GH)療法を評価しています。 [24]
一般に、これらおよび他のシリーズは成長の初期加速を示しますが、その効果は時間とともに減少します。
大人の身長は平均で約3cmしか伸びません。
さまざまな技術を使用した拡張された手足の延長は、一部のオプションのままです。身長は30〜35 cmまで上げることができます。 [25] 合併症は頻繁に起こり、深刻な場合があります。
早くも6〜8歳でこれらの手順を実行することを提唱する人もいますが、多くの小児科医、臨床遺伝学者、および倫理学者は、若者が情報に基づいた決定に参加できるようになるまでそのような手術を延期することを提唱しています。
少なくとも北米では、影響を受けた個人のごく一部だけが延長された手足の延長を受けることを選択します。リトルピープルオブアメリカ医療諮問委員会は、延長された手足の延長の使用に関する声明を発表しました。
肥満。肥満を防ぐための対策は、子供の頃から始めるべきです。肥満の標準的な治療法は、軟骨無形成症の人に効果的であるはずですが、必要なカロリーは低くなります。 [26]
進行状況を追跡するには、軟骨無形成症に固有の標準的な体重と身長に対する体重のグリッドを使用する必要があります。これらの曲線は理想的な身長に対する体重の曲線ではないことに注意することが重要です。それらは、軟骨無形成症の人々からの何千ものデータポイントから得られました。
ボディマス指数(BMI)基準は、16歳以下の子供向けに開発されました。 [27]BMIは軟骨無形成症の成人向けに標準化されていません。平均身長のBMI曲線と比較すると、誤った結果が得られます。 [28]
内反の変形。毎年の整形外科のフォローアップは、軟骨無形成症に精通しているプロバイダーまたは整形外科医のいずれかによって推奨されています。公開された外科的基準。 [29]
進行性の症候性屈曲の存在は、足病医への紹介を必要とします。症状のない内反自体の変形は、通常、外科的矯正を必要としません。さまざまな介入を選択できます(たとえば、8枚のプレートを使用したガイド付き成長、外反骨切り術、および逆回転骨切り術)。治療オプションの結果を比較する対照研究はありません。
脊柱後湾症。軟骨無形成症の乳児はしばしば柔軟な後弯症を発症します。固定角後弯症の発症を防ぐのに役立つプロトコルが利用可能です。これには、フレックスバックベビーカー、ブランコ、持ち運びの回避が含まれます。支援なしで座ることに対する評議会; 赤ちゃんを抱っこするときは、常に背圧をかけてください。
- 後弯症は、順行性および歩行後にほとんどの子供で改善または消失します。 [30]
- 胴体の強度を上げて歩き始めた後、自然寛解が得られない子供では、通常、胸腰椎後弯が持続するのを防ぐのに固定で十分です。 [31]
- 重度の後弯が続く場合は、神経学的合併症を防ぐために脊椎手術が必要になることがあります。 [32]
脊柱管狭窄症。脊柱管狭窄の深刻な兆候および/または症状が発生した場合は、外科専門医への緊急の紹介が必要です。
通常、幅広の椎弓切除術が推奨されます。手順の関連性は、レベル(胸椎や腰椎など)と狭窄の程度によって異なります。患者は、症状の発症後に以前に手術を受けたよりも、より良い転帰と改善された機能を持っていました [33]
免疫。軟骨無形成症については、すべての定期予防接種を除外するものはありません。呼吸器リスクの増加を考えると、DTaP、肺炎球菌、インフルエンザワクチンは特に重要です。
適応ニーズ。成長が小さいため、環境の変化が必要です。学校では、これには、スツール、下げられた電灯のスイッチ、適切な高さのトイレまたは他のアクセス手段、低い机、椅子の前のレッグレストが含まれる場合があります。すべての子供は、緊急時に自分で建物を離れることができるはずです。小さな手と弱い靭帯は、細かい運動技能を困難にする可能性があります。適切な適応には、より小さなキーボード、より重いペン先、より滑らかな筆記面の使用が含まれます。ほとんどの子供はIEPまたは504を持っている必要があります。
ペダルの延長は、ほとんどの場合、ライディングに必要です。下の机、小さなキーボード、階段、トイレへのアクセスなどのワークスペースの変更も必要になる場合があります。
社会化。軟骨無形成症に関連する非常に顕著な低身長のために、病気の人々とその家族は、社交や学校への適応が難しいと感じるかもしれません。
Little People of America、Inc。(LPA)などのサポートグループは、ピアサポート、例、社会意識向上プログラムを通じて、家族がこれらの問題に取り組むのを支援できます。
雇用、教育、障害者の権利、短い子供の養子縁組、医学的問題、適切な服装、適応型の宿泊施設、育児に関する情報は、全国ニュースレター、セミナー、ワークショップを通じて入手できます。
この先天性奇形を治すことができる薬や非薬はありません。
最も一般的に使用される理学療法治療; 水頭症(バイパス移植または内視鏡的心室吻合)、肥満、[34]睡眠時無呼吸、 [35]中耳感染、または脊柱管狭窄の治療も必要になる場合があります 。
一部のクリニックでは、子供が5〜7歳になった後、外科的治療を行います。下腿、太もも、さらには上腕骨の骨を伸ばしたり、手術や特殊な整形外科装置を使用して奇形を矯正したりします。それぞれ最大6〜12か月の期間..。
研究段階の治療
C型ナトリウム利尿ペプチド類似体の導入は臨床試験中です。初期の結果は、それが十分に許容され、軟骨無形成症の子供たちのベースラインからの成長率の増加をもたらしたことを示しました(試験部位)。 [36]結合したC型ナトリウム利尿ペプチドも現在臨床試験中です(試験сайт испытаний部位)。 [37]その他の考慮事項には、チロシンキナーゼ阻害[38]、メクリジン[39]、および可溶性組換えヒトFGFR3デコイが含まれます。 [40]
さまざまな疾患や状態の臨床試験に関する情報については、米国のclinicaltrials.govおよびヨーロッパのEU臨床試験レジストリを検索してください。
防止
唯一の予防策は 、先天性疾患の出生前診断です。 [41]、 [42]
予測
軟骨無形成症の人はどのくらい生きますか?平均寿命は約10年短いです。
骨組織や関節の病理学的変化はセルフケアや運動の制限につながるため、この診断を受けた子供は障害者のステータスを受け取ります。長期的には、ほとんどの患者の予後は正常ですが、年齢とともに心臓病のリスクが高まります。 [43]


