疫学
遊走性紅斑は、主にボレリア症を媒介する昆虫に刺された後に発症する感染性皮膚病変です。感染は非常に急速に広がるため、紅斑は急速に拡大する傾向があります。
この病気は年齢、人種、性別に関係なく発症します。ほとんどの症例は21歳から60歳の間に発生します。
遊走性紅斑が最もよく発生する部位は、胴体上部、下部、頭部、上肢です。
遊走性紅斑は、アメリカ合衆国、オーストラリア、ヨーロッパ諸国、そしてシベリアで風土病となっているボレリア症の初期段階です。ほとんどの場合、この病気は暖かい季節に発症します。
遊走性紅斑は、1世紀以上前に医師アフゼリウスによって初めて記載され、その後少し遅れてリップシュッツ博士によって記載されました。しかし、この疾患の本質が解明されたのは比較的最近のことです。20世紀の70~80年代、原因菌が分離され、ボレリア症という感染症が記述されたのです。現在では、遊走性紅斑は事実上この感染症と関連付けられており、ライム病(ボレリア症の別名)の指標の一つと考えられています。
原因 移行性紅斑
遊走性紅斑の最も一般的な原因菌は、ボレリア属のスピロヘータであり、これはマダニと直接関連しています。スピロヘータは、マダニに刺された際にマダニの唾液分泌物とともにヒトの組織に侵入します。感染部位の皮膚に特徴的な症状が現れます。
リンパと血流の浸透域から、感染は内臓、関節、リンパ節、神経系へと広がります。死んだスピロヘータは組織内に内毒素を放出し、様々な免疫病理学的プロセスを引き起こします。
一般的に、遊走性紅斑の発症には 2 つの基本的な(最も一般的な)原因が挙げられますが、いずれもダニの攻撃が原因です。
- 感染したマダニ Ixodes dammini または pacificus に刺される。
- ローンスターダニ刺咬症、またはアメリカダニ。
公園や森を歩いていると、ダニが皮膚に吸い付くことがあります。これらの昆虫は草むらや茂み、木々に生息するだけでなく、鳥、げっ歯類、その他の動物にも寄生します。感染媒介生物は非常に広範囲に存在し、我が国では特に夏季にはほぼどこにでも見られます。[ 2 ]
危険因子
遊走性紅斑を発症する主なリスクグループは、林業組織の労働者、狩猟者、漁師、別荘の区画、庭、菜園で働く人々、およびベリーや野生のハーブを収集するために森林プランテーションを定期的に訪れる人々です。
自然の中で自由な時間を過ごすことを好む観光客も、一般の旅行者も、ダニ刺されや遊走性紅斑の発症に悩まされる可能性があります。専門家は、特に5月から7月にかけては、特別な必要がない限り、昆虫の生息地となる可能性のある地域を訪れることを推奨していません。どうしても森に行かなければならない場合は、藪に足を踏み入れず、よく歩かれた道を選ぶのが望ましいでしょう。ちなみに、ダニは淡い色の衣類に付着すると目立ちやすくなります。
遊走性紅斑の発生には、個人の免疫防御が非常に重要です。免疫力が強いため、紅斑が現れないことがよくあります。しかし、これはボレリア症の原因菌が組織に侵入しても感染が起こらず、感染性炎症過程がさらに進行しないことを意味するものではありません。[ 3 ]
病因
遊走性紅斑の感染源は、ほとんどの場合、感染したダニによって運ばれるグラム陰性細菌のボレリア・スピロヘータです。
自然界では、これらの昆虫は通常、森林公園、川や湖のほとり、草地や花卉のプランテーションの近くに生息しています。人は刺されることで感染する可能性があります。皮膚のこの部分から遊走性紅斑の発症が始まります。ダニをどれだけ早く体から取り除いても、感染は刺された瞬間に、昆虫の唾液分泌物とともに体内に侵入します。
ダニは感染すると、皮膚を刺してその健全性を破壊します。病原体の一部は傷口に直接定着しますが、残りは血流やリンパの流れに乗って全身に広がり、リンパ節に留まります。
遊走性紅斑は、ボレリア症、すなわちライム病の発症を明確かつ典型的に示す兆候と考えられています。紅斑発症から約4週間後に、臨床像の拡大と多臓器障害の発現が認められます。しかしながら、ボレリア症患者の約30%は遊走性紅斑を示さないことがあります。専門家は、これは個々の免疫の特異性、浸潤感染量、そして細菌の毒性によるものだと考えています。
感染性病原体はリンパ管を介して組織、特に深層にまで浸透します。アレルギー性炎症プロセスが進行します。保護系、細網内皮系、リンパ球、マクロファージなどの細胞が関与し、滲出性増殖プロセスが起こります。病原体は組織によって異物と認識されるため、結合します。同時に細胞増殖が促進され、咬傷部位の組織損傷は治癒します。
直接遊走性紅斑は、皮膚血管網の過剰な反応、血液循環の阻害、毛細血管への血漿圧の上昇によって引き起こされます。その結果、一定量の血漿が真皮に放出され、浮腫が生じ、健康な皮膚よりも突出した斑点が形成されます。真皮のさらに奥では、血管系のTリンパ球が遊走し、「招かれざる客」を抑制し、残存する病原体を破壊します。紅斑は咬傷の中心領域から始まります。最初の病変部位では炎症反応が鎮静化し、Tリンパ球と真皮の細胞構造を犠牲にして境界が拡大し続けます。遊走性紅斑は遠心的に拡大する傾向があります。
症状 移行性紅斑
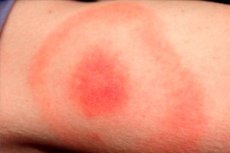
咬まれた部位の皮膚に赤い丘疹が形成され、日ごとに直径が拡大(「広がる」)します。この拡大は1週間から数週間続くことがあります。斑点の直径はしばしば50mmを超えます。丘疹が拡大するにつれて、紅斑の中央部分は青白く変化します。
咬まれた部位にも同様の反応が見られます。最も多く見られるのは上半身、臀部、四肢です。斑点の境界は通常平坦化しますが、剥離の兆候はありません。足底や手のひらの表面には病変はほとんど見られません。
慢性遊走性紅斑は、ダニ刺咬後に組織に侵入したボレリア菌によって引き起こされる感染性皮膚疾患の一種です。患者によっては、遊走性紅斑に加えて、特に髄膜炎など、より重篤な症状を呈する場合もあります。
咬まれた部位は通常、赤紫色の斑点で、病変から一定期間後に明らかになります。病変部位は急速に拡大し、楕円形、半円形、またはリング状になります。斑点の平均サイズは50~150mmです。通常、人は1匹の昆虫にしか刺されないため、斑点は通常1つです。
主観的な感覚はほとんどなく、皮膚の赤みを背景にした不快感もありません。遊走性紅斑はしばらくすると徐々に消え、しばしば色素斑という独特の痕跡を残しますが、これも時間の経過とともに平坦化し、薄くなります。
患者によっては、チクチク感、軽度のかゆみ、全身の不快感を訴える場合があります。合併症が併発すると、臨床像は拡大し、新たな関連症状が加わります。[ 4 ]
最初の兆候
ダニ媒介性遊走性紅斑は、通常、ダニ刺されから3~30日後に発症します。ただし、潜伏期が最長90日間続く場合もあります。
紅斑は、虫刺されの部位にピンク色または赤みを帯びた斑点と丘疹のように見えます。この部分はわずかに凸状で、輪郭は常に拡大・変化しています。触ると、かすかな熱感を感じます。拡大するにつれて、中心部分が薄くなり、紅斑はリング状の外観を呈します。初期段階では、患者によっては軽い痒みや痛みを伴う不快感を伴う場合があります。
その他の背景症状としては次のようなものがあります:
- 睡眠障害;
- 気温がわずかに上昇します。
- 脱力感、絶え間ない疲労感。
- 頭痛、ふらつき。
ステージ
ライム病の遊走性紅斑には3つの段階があります。
- 早期にローカライズされました。
- 早期に普及しました。
- 遅い。
初期段階と後期段階の間には、通常、明らかな症状が現れない期間が存在します。
それぞれの段階を個別に詳しく見ていきましょう。
- ボレリア症における遊走性紅斑は、基本的な初期症状であり、ほとんどの患者に見られます。発症の始まりは、ダニに刺された部位に丘疹のような赤い斑点が現れることです。この症状は刺されてから約1ヶ月後に現れますが、それより早く、3日目や4日目に現れる場合もあります。重要なのは、すべての患者が虫刺されに気づいたわけではないということです。多くの患者は虫刺されに気づかないため、最初は発赤に気づきません。時間が経つにつれて、発赤した部分は「広がり」、中心部と周辺部の間に透明帯が形成されます。中心部が厚くなることもあります。治療を行わない場合、遊走性紅斑は通常約1ヶ月で治まります。
- 播種性の初期段階では、病原体が全身に広がる兆候が見られます。第一段階が終了し、遊走性紅斑が消失した後、適切な治療が行われていない場合、中心部が凝縮することなく、皮膚に多数のリング状の二次要素が現れます。さらに、神経筋痛やインフルエンザ様症状(全身の不快感、後頭筋の硬直、発熱)が現れます。これらの症状は数週間続くこともあります。臨床像の非特異性のため、この疾患はしばしば誤診され、誤った治療が処方されます。一部の患者では、上記の症状に加えて、腰痛、消化不良、咽頭痛、脾臓およびリンパ節の腫大がみられます。遊走性紅斑の第二段階の臨床像はしばしば不安定で変化が激しいですが、全身の不調と体力の低下が持続し、これらは1ヶ月以上と長期間にわたります。一部の患者では、広範囲の痛みや疲労を特徴とする線維筋痛症候群がみられます。すぐに皮膚遊走性紅斑の症状が再発することがありますが、症状はより軽度です。神経疾患が加わり(症例の約15%)、関節炎の発症に先行します。このような疾患として最もよく見られるのは、リンパ球性髄膜炎、頭蓋神経炎、神経根神経障害です。心筋疾患(心筋心膜炎、房室ブロック)は、症例の10%未満で認められます。
- さらなる治療が行われない場合、遊走性紅斑と感染性病変は次の段階、すなわち後期段階へと進行します。この段階は、ダニ媒介性病変から数ヶ月、あるいは数年後に発症します。多くの患者は関節炎を発症し、関節が腫れて痛みます。ベーカー囊胞の形成や破裂に至ることもあります。この疾患の一般的な症状には、全身の不快感、脱力感、軽度の発熱などがあります。さらに治療が行われない場合、慢性肢端皮膚炎、多発性神経障害、脳症といった形で萎縮が進行します。
フォーム
紅斑は、毛細血管への血流増加によって引き起こされる皮膚の異常な発赤、または赤みを帯びた発疹です。しかし、必ずしもボレリア・スピロヘータが組織に侵入することが原因とは限りません。遊走性紅斑はいくつかの種類に分類され、それぞれに特有の症状と原因があります。
- ダリエ遊走性紅斑は、まれで、十分に解明されていない疾患です。エプスタイン・バーウイルスによって引き起こされる潜伏性ウイルス感染症の増悪症状を背景に発症します。このタイプの紅斑の病因は未だ解明されていません。
- 遊走性結節性紅斑は、脂肪組織における炎症過程(脂肪織炎)の一種であり、触知可能な痛みを伴う皮下結節が赤色または赤紫色を呈し、下肢に多く出現します。病理学的には、連鎖球菌感染症、腸炎、サルコイドーシスなどの全身性疾患を誘発することで発症します。
- 壊死性遊走性紅斑は、糖尿病患者の膵臓α細胞から発生するグルカゴノーマの発生によって引き起こされます。病理学的には、掻痒感や灼熱感を伴う、周縁部に浅い水疱を伴う周期的な紅斑が出現します。組織学的検査では、表皮上層の壊死、腫脹、壊死したケラチノサイトが認められます。
- 遊走性紅斑(アフゼリウス・リップシュッツ)は最も一般的な病態であり、ダニボレリア症(ライム病)の発症の初期段階です。
- ガンメル遊走性紅斑は、体内の腫瘍過程を背景に発生する、かゆみを伴う、縞模様で花輪状の皮膚発疹です。紅斑は、蕁麻疹に似た数百個のリング状の要素が体全体に散在するように見えます。斑点は、しばしば木の切り傷やトラの皮に似ています。この疾患の主な特徴は、輪郭が急速に変化することであり、まさに遊走性(変化しやすい)発赤という名称にふさわしいものです。
合併症とその結果
遊走性紅斑は、発症後約1ヶ月(場合によっては数ヶ月)で消失することがほとんどです。一時的な剥離と色素沈着の斑点は皮膚に残ります。しばらくの間、軽度のかゆみ、しびれ、痛みに対する感受性の低下などの症状が現れます。
遊走性紅斑が治療されない場合、または誤った治療が行われた場合には、病状は慢性化し、炎症過程の進行が、主に神経系における萎縮性疾患および変性疾患の発症に寄与します。患者は睡眠障害、注意力および記憶力の低下、情緒不安定、絶え間ない不安感などの症状に悩まされ始めます。これらの反応は神経線維の脱髄の結果であるため、患者は脳脊髄炎を進行させ、てんかん様発作を伴う脳症を発症します。脳神経(視神経、前庭蝸牛神経)が影響を受ける可能性があります。耳鳴り、めまい、視力低下、視覚知覚の歪みなどの病的症状が現れます。脊髄の損傷がさらに進むと、感覚障害が生じ、脊椎のいずれかの区画でしびれが発生します。
診断 移行性紅斑
遊走性紅斑の診断は、感染症専門医が患者の診察と問診から得られた情報に基づいて行います。ほとんどの場合、特にダニ刺咬が証明された場合は、視診だけで診断を下すことができます。早期段階では、血清学的検査で陽性反応が出る前に遊走性紅斑が検出されるため、臨床検査による診断はそれほど有益ではありません。[ 5 ]
病気の感染性を確認するために、血液検査(ボレリア抗体、酵素免疫測定法(ELISA))が行われます。以下の指標が検出された場合、検査結果は陽性と判断されます。
- ボレリアに対するIgMは1:64以上です。
- ボレリアに対するIgGは1:128以上です。
このような研究は必ずしも有益なものではないため、一定の間隔を置いて複数回実行されます。
ライム病の流行地域では、多くの患者がライム病に類似した症状を訴えて医師の診察を受けますが、遊走性紅斑の所見は見られません。このような患者では、正常なIgM抗体価に対してIgG抗体価が上昇しているというケースは、過去の感染を示唆するものの、急性または慢性の感染を示唆するものではありません。このような症例は、誤った解釈によって長期にわたる不必要な抗生物質療法につながる可能性があります。
機器診断には、血液、脳脊髄液、リンパ液、関節内液、組織生検標本などのさまざまな生体材料の顕微鏡検査が含まれます。ボレリア症培養物の発芽は、かなり労働集約的で時間のかかるプロセスであるため、培養検査は比較的まれです。
遊走性紅斑の形で発疹がない場合、正しい診断を下すことはより困難になります。
連絡先
処理 移行性紅斑
中等度または重度の遊走性紅斑の患者様は、感染症科に入院して治療を受けます。軽症の場合は外来治療となります。
感染症の病原体を中和するために、テトラサイクリン系抗生物質または半合成ペニシリン系抗生物質が使用されます(注射剤および内服薬)。慢性遊走性紅斑では、最新世代のセファロスポリン系薬剤(特にセフトリアキソン)の使用が適切です。[ 6 ]
対症療法を実施することが必須です。
- 解毒治療、酸塩基バランスの補正(ブドウ糖塩溶液の投与)
- 抗浮腫治療(フロセミド、レオグルマンなどの利尿剤の投与)。
組織内の毛細血管の血液循環を最適化するには、以下を処方します。
- 心血管系の薬(カビントン、トレンタル、インステノン)
- 抗酸化物質(トコフェロール、アスコルビン酸、アクトベジン);
- 向知性薬、ビタミンB群
- 鎮痛剤および抗炎症薬(インドメタシン、パラセタモール、メロキシカム)
- 神経筋プロセスを最適化する薬剤(プロセリン、ジスチグミン)。
治療は長期にわたり、医師が個別に処方します。
防止
遊走性紅斑を予防する基本的な方法は、ボレリア症の感染を予防する方法と同じです。
仕事や屋外での休憩、公園や森林地帯での散歩など、外出時は適切な服装選びに注意してください。帽子、パナマ帽、スカーフなど、帽子は必ず着用してください。明るい色で長袖の服を選ぶのが理想的です。手やすねの袖口がゴムでしっかり固定されているのが最適です。靴は必ず閉じてください。
衣服や体の露出部分(顔を除く)には、ダニなどの昆虫を寄せ付けない特別な忌避剤(外用剤)を塗ることをお勧めします。
散歩や休憩、あるいは勤務終了後に家に帰ったときは、衣服、身体、髪の毛にダニがついていないか注意深く検査してください。
ダニが体内に侵入した場合、ダニを取り除くための基本的なルールも知っておく必要があります。清潔なピンセット、または清潔な指でダニを直角に持ち、ひねって引き抜きます。刺された箇所は消毒液(アルコールローション、ウォッカなど)で処置してください。ダニは清潔な容器に入れ、最寄りの衛生疫学研究所(SES)に持ち込み、感染の可能性を評価するのが望ましいです。ダニを検査できない場合は、焼却処分します。
傷口は4週間定期的に検査し、体温を測定してください。これは、病変の初期兆候を早期に発見するために不可欠です。患部に以下の症状が見られる場合は、必ず医師の診察を受けてください。
- 直径 30 mm 以上の、輪郭が明瞭な赤み。
- 頭痛、原因不明のめまい。
- 腰痛;
- 体温が37.4℃以上上昇。
専門家の中には、ダニに刺された後に抗生物質(ペニシリン、テトラサイクリン系、セファロスポリン)を予防的に投与することを推奨する人もいます。
- 咬まれた最初の日から抗生物質療法が開始された場合は 5 日以内。
- 噛まれてから3日以上経過している場合は14日以内。
抗生物質の自己投与は認められていません。薬は疑いと症状に基づいて感染症の医師によって処方されます。
予測
生命予後は良好です。しかし、治療せずに放置すると、病気は慢性化し、神経系や関節へのさらなる損傷、労働能力の低下、そして身体障害を引き起こす可能性があります。多くの場合、患部臓器に過度の負担がかかる場合、患者は職業活動を制限せざるを得なくなります。
遊走性紅斑の治療に対する現代的なアプローチは、常に複雑な効果を前提としています。このような条件下では、最大の有効性と患者にとっての良好な予後について語ることができます。


