記事の医療専門家
新しい出版物
心音図法では、心音、心雑音、心雑音を紙に記録することができます。この研究の結果は心臓聴診と似ていますが、心音図に記録された音の周波数と聴診中に知覚される音の周波数が完全には一致しないことに留意する必要があります。例えば、大動脈弁閉鎖不全症のV点における高周波拡張期雑音など、一部の雑音は聴診中によく知覚されます。PCG、動脈脈波図、ECGを同時に記録することで、収縮期と拡張期の持続時間を測定して心筋の収縮機能を評価することができます。僧帽弁が開く際のクリック音であるQI音とII音の間隔の持続時間から、僧帽弁狭窄の重症度を評価することができます。ECG、PCG、頸静脈の脈動曲線を記録することで、肺動脈の圧力を計算することができます。
心臓のX線検査
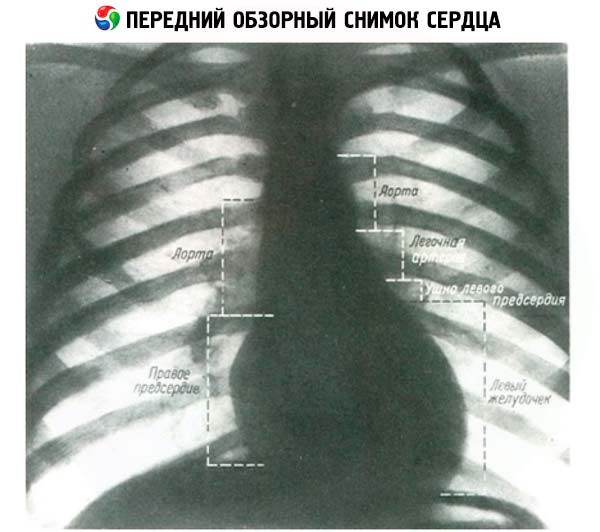
胸部X線検査では、空気で満たされた肺に囲まれた心臓の影を詳細に観察することができます。通常、心臓の3つの投影法が用いられます。1つは前後投影法、もう1つは斜投影法です。患者は画面に対して45度の角度で立ち、最初は右肩を前に出し(I斜投影法)、次に左肩を前に出します(II斜投影法)。直投影法では、心臓の右側の影は大動脈、上大静脈、右心房によって形成されます。左側の輪郭は、大動脈、肺動脈、左心房円錐、そして最後に左心室によって形成されます。
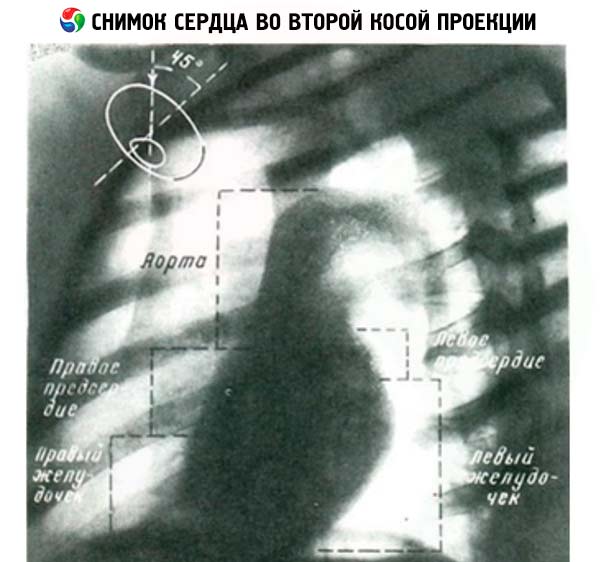
最初の斜位では、上行大動脈、肺動脈円錐、右心室および左心室によって前方輪郭が形成されます。心臓影の後部輪郭は、大動脈、左心房および右心房によって形成されます。2番目の斜位では、影の右側輪郭は上大静脈、上行大動脈、右心房、右心室によって形成され、後部輪郭は下行大動脈、左心房、左心室によって形成されます。
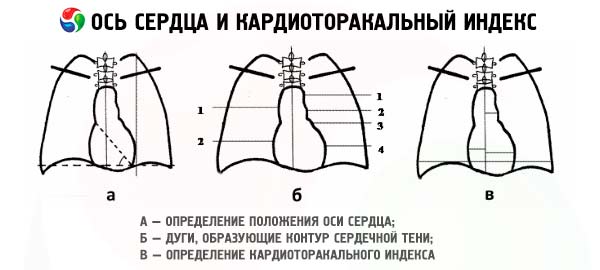
通常の心臓検査では、心腔の大きさを評価します。心臓の横断寸法が胸部の横断寸法の半分を超える場合、心肥大があることを示します。右心房の拡大は心臓の右縁の移動を引き起こし、左心房の拡大は左心室と肺動脈の間の左輪郭の移動を引き起こします。左心房の後部拡大は、バリウムが食道を通過したときに検出され、心臓の後部輪郭の移動が明らかになります。右心室の拡大は、心臓と胸骨の間のスペースが狭まることによって、側面投影で最もよく確認できます。左心室の拡大は、心臓の左輪郭の下部が外側に移動します。肺動脈と大動脈の拡大も認識できます。しかし、心臓は垂直軸を中心に回転することがあるため、心臓の拡大部分を特定することはしばしば困難です。X線写真では心室の拡大は明瞭に確認できますが、心室壁の肥厚により、形状の変化や境界の変位が見られない場合もあります。
心臓構造の石灰化は重要な診断所見となる場合があります。石灰化した冠動脈は通常、重度の動脈硬化性病変を示唆します。大動脈弁石灰化は、大動脈弁狭窄症患者の約90%に認められます。しかし、前後像では大動脈弁の投影が脊柱に重なり、石灰化した大動脈弁が視認できない場合があるため、斜投影像で弁の石灰化を確認する方が適切です。心膜石灰化は重要な診断的価値を有する場合があります。
肺、特に血管の状態は、心臓病の診断において重要です。肺動脈の大きな枝が拡張している一方で、肺動脈の遠位部は正常、あるいはサイズが縮小している場合、肺高血圧症が疑われます。このような患者では、通常、肺血流が減少し、肺静脈のサイズは正常、あるいは縮小しています。対照的に、例えば特定の先天性心疾患を持つ患者のように肺血管血流が増加すると、近位および遠位の肺動脈と肺静脈の両方が増加します。特に顕著な肺血流の増加は、左心房から右心房へのシャント(血液の排出)で観察され、例えば左心房から右心房への心房中隔欠損症がみられます。
肺静脈性高血圧症は、僧帽弁狭窄症だけでなく、左室心不全でも検出されます。この場合、肺の上部にある肺静脈が特に拡張します。肺毛細血管内の圧力がこれらの領域の血液の膠質浸透圧を超えると、間質性浮腫が発生します。これは、肺血管の縁の消失、気管支を囲む肺組織の密度の増加によって放射線学的に明らかになります。肺うっ血が増加し、肺胞浮腫が発生すると、肺の根の両側の拡張が起こり、外観が蝶に似たものになり始めます。肺が損傷すると、肺毛細血管の透過性の増加を伴う、いわゆる心臓性肺浮腫とは異なり、放射線学的変化は拡散し、より顕著になります。
心エコー検査
心エコー検査は、超音波を用いて心臓を検査する方法です。心臓の構造を可視化し、形態や収縮機能を評価する能力において、X線検査に匹敵します。コンピュータの使用により、画像を紙だけでなくビデオテープにも記録できるようになったことで、心エコー検査の診断価値は大幅に向上しました。この非侵襲的な検査法の性能は、現在、侵襲的なX線血管心臓造影検査の性能に近づいています。
心エコー検査で使用される超音波は、(可聴周波数に比べて)はるかに高い周波数を持ちます。その振動数は1秒あたり100万~1000万回、つまり1~10MHzに達します。超音波振動は波長が短く、細いビーム(光線に類似)の形で得られます。抵抗の異なる媒質の境界に到達すると、超音波の一部は反射され、残りの部分は媒質を通過し続けます。この場合、「軟部組織 - 空気」や「軟部組織 - 液体」など、異なる媒質の境界における反射係数は異なります。さらに、反射の程度は、媒質の界面におけるビームの入射角に依存します。したがって、この方法を習得し、適切に使用するには、ある程度のスキルと時間が必要です。
超音波振動を生成し記録するために、端に電極が取り付けられた圧電結晶を含むセンサーが使用されます。このセンサーを心臓投影領域の胸部表面に貼り付け、細い超音波ビームを検査対象の構造に照射します。超音波は密度の異なる構造物の表面で反射され、センサーに戻り、そこで記録されます。心エコー検査にはいくつかのモードがあります。1次元M心エコー検査では、心臓構造の時間的変化をスイープした画像を生成します。Mモードでは、得られた心臓の画像から、収縮期および拡張期における壁の厚さと心室の大きさを測定することができます。
2次元心エコー検査では、心臓の2次元画像をリアルタイムで取得できます。この検査では、2次元画像を取得できるセンサーが使用されます。この検査はリアルタイムで行われるため、結果を記録する最も完全な方法はビデオ録画です。検査を実施するさまざまなポイントを使用し、ビームの方向を変えることで、心臓構造のかなり詳細な画像を取得することができます。使用されるセンサー位置は、心尖部、胸骨上、肋骨下です。心尖部アプローチでは、心臓の4つの心室すべてと大動脈の断面を取得できます。一般的に、心尖部断面は、前斜位投影の血管造影画像と多くの点で類似しています。
ドップラー心エコー検査では、血流とそれに伴う乱流を評価することができます。ドップラー効果とは、移動する物体から反射された超音波信号の周波数が、その物体の速度に比例して変化する現象です。物体(例えば血液)が超音波パルスを発生するセンサーに向かって移動すると、反射信号の周波数は増加し、移動する物体から反射された場合には周波数は減少します。ドップラー検査には、連続ドップラー心エコー検査とパルスドップラー心エコー検査の2種類があります。この方法は、研究者が関心を持つ深さにある特定の領域における血流速度を測定するために用いられます。例えば、様々な欠陥によって変化する弁上腔または弁下腔における血流速度を測定することができます。したがって、心周期の特定の時点および特定の位相における血流を記録することで、弁閉鎖不全症や弁口狭窄の程度をかなり正確に評価することができます。さらに、この方法では心拍出量を計算することもできます。現在、ドップラー心エコー図をリアルタイムで記録し、2次元心エコー図と同期したカラー画像を取得できるシステムが登場しています。この場合、血流の方向と速度が異なる色で表示されるため、診断データの認識と解釈が容易になります。しかしながら、重度の肺気腫や肥満などにより、すべての患者が心エコー図で良好な検査結果を得ることができない場合があります。この点に関しては、食道に挿入したセンサーを用いて位置合わせを行う、改良型心エコー図が開発されています。
心エコー検査では、まず心腔の大きさと血行動態を評価することができます。M-エコー検査では、拡張期および収縮期における左心室の大きさ、後壁および心室中隔の厚さを測定できます。得られた大きさは体積単位(cm 2)に変換できます。また、左心室駆出率も計算されます。これは通常、左心室の拡張末期容積の50%を超えます。ドップラー心エコー検査では、狭くなった開口部を通る圧力勾配を評価することができます。心エコー検査は僧帽弁狭窄症の診断に効果的に使用されており、2次元画像により僧帽弁開口部の大きさを非常に正確に決定できます。この場合、同時性肺高血圧症および右心室病変の重症度、その肥大も評価されます。ドップラー心エコー検査は、弁開口部からの逆流を評価するための最適な方法です。心エコー検査は、特に僧帽弁逆流の原因を認識する上で、特に僧帽弁逸脱症の診断において有用です。この場合、収縮期に僧帽弁弁尖の後方変位が観察されることがあります。また、この方法では、左心室から大動脈への血液駆出路で発生する狭窄(弁狭窄、弁上狭窄、弁下狭窄、閉塞性心筋症を含む)の原因を評価することもできます。この方法により、非対称性および対称性のさまざまな場所で、高い精度で肥大型心筋症を診断できます。心エコー検査は、心嚢液貯留の診断に最適な方法です。左心室の後ろと右心室の前に、心嚢液の層が観察されることがあります。大量の心液貯留により、心臓の右半分が圧迫されている様子が観察されます。心膜肥厚や心膜狭窄も確認できます。しかし、心外膜脂肪など、心臓周囲の構造物と心膜肥厚の区別が難しい場合があります。このような場合、コンピュータ断層撮影(X線および核磁気共鳴)などの方法により、より適切な画像が得られます。心エコー検査では、感染性心内膜炎の弁膜に生じた乳頭腫状の増殖を観察することができ、特に疣贅(心内膜炎による)の直径が2mmを超える場合は顕著です。心エコー検査では、心房粘液腫や心内血栓を診断することができ、これらはあらゆる検査モードで良好に検出されます。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
心臓の放射性核種検査
この検査は、放射性標識を付けたアルブミンまたは赤血球を静脈に注入することで行われます。放射性核種検査により、心臓の収縮機能、心筋の灌流と虚血、そして心筋壊死部位の検出が可能になります。放射性核種検査用の機器には、ガンマカメラとコンピューターの組み合わせが含まれます。
放射性核種心室造影は、テクネチウム99で標識された赤血球を静脈内に注射して行います。これにより、心室腔と大血管の画像が得られます(X線血管心造影による心臓カテーテル検査のデータとある程度類似しています)。得られた放射性核種心血管造影により、虚血性心疾患患者の左心室心筋の局所的および全体的な機能の評価、駆出率の評価、心疾患患者の左心室機能の判定(予後予測に重要)、先天性心疾患、心筋症、および動脈性高血圧症の患者にとって重要な両心室の状態の検査が可能になります。この方法では、心臓内シャントの有無も診断できます。
放射性タリウム201を用いた灌流シンチグラフィーは、冠動脈循環の状態を評価することができます。タリウムは半減期が比較的長く、高価な元素です。静脈に注入されたタリウムは、冠動脈血流によって心筋細胞に到達し、心臓の灌流部位にある心筋細胞の膜を透過して蓄積します。この蓄積はシンチグラムに記録されます。この場合、灌流の悪い領域ではタリウムの蓄積が顕著になり、心筋の灌流されていない領域はシンチグラム上で「コールドスポット」として現れます。このようなシンチグラフィーは、運動後に行うこともできます。この場合、患者が狭心症発作を起こしたり、心電図の変化が虚血を示唆したりする最大運動時に、タリウムを静脈内投与します。この場合、虚血領域は心筋細胞への灌流が悪く、タリウムの蓄積が少ないために検出されます。タリウムが蓄積しない領域は、瘢痕性変化の領域または新鮮な心筋梗塞に相当します。タリウム負荷シンチグラフィーは、心筋虚血の検出に対して約 80% の感度と 90% の特異度を備えています。これは、冠動脈疾患の患者の予後を評価するために重要です。タリウム シンチグラフィーは、さまざまな投影で実行されます。この場合、左室心筋シンチグラムが得られ、これは視野に分割されます。虚血の程度は、変化した視野の数によって評価されます。動脈の形態学的変化を示す X 線冠動脈造影とは異なり、タリウム シンチグラフィーでは狭窄変化の生理学的意義を評価することができます。そのため、冠動脈形成術後にバイパスの機能を評価するためにシンチグラフィーが実施されることがあります。
急性心筋梗塞患者における壊死領域を特定するために、テクネチウム99ピロリン酸投与後のシンチグラフィーを実施します。この検査の結果は、ピロリン酸を積極的に蓄積する骨構造によるピロリン酸の吸収度と比較することにより、定性的に評価されます。この方法は、非典型的な臨床経過を呈し、心室内伝導障害により心電図診断が困難な場合の心筋梗塞の診断に重要です。梗塞発症から12~14日後には、心筋におけるピロリン酸蓄積の兆候は記録されません。
心臓のMR断層撮影
心臓の核磁気共鳴検査は、一部の原子核が強力な磁場にさらされると、それ自体が記録可能な電磁波を放出し始めるという事実に基づいています。様々な元素の放射線と、その結果生じる振動のコンピュータ解析を用いることで、心臓を含む軟部組織に存在する様々な構造を鮮明に可視化することが可能です。この方法により、心臓の構造を様々な水平レベルで明確に特定し、断層像を取得し、心室の大きさや心壁の厚さなどの形態学的特徴を明らかにすることができます。様々な元素の核を用いることで、心筋の壊死巣を検出することが可能です。リン31、炭素13、水素1などの元素の放射線スペクトルを研究することで、エネルギーに富むリン酸の状態を評価し、細胞内代謝を研究することが可能です。様々な形態の核磁気共鳴は、心臓やその他の臓器の可視画像を取得するため、また代謝を研究するためにますます利用されています。この方法はまだかなり高価ですが、科学研究と実際の医療の両方で使用できる大きな可能性があることは間違いありません。


