人間社会において、音声はコミュニケーションの主要な手段であり、思考、注意、記憶といった高次精神機能の発達にも寄与します。私たちは幼少期から、音、言葉、フレーズを理解し、再現することを学びます。これらの一般的に受け入れられている信号とその構成は、人々の相互理解を促進します。現代人は、自分の考え、態度、感情を、他者に理解され、人間関係を築くのに役立つような、他の方法で表現する方法を考えることさえありません。発声器官の疾患(例えば、声帯麻痺)によって正常な言語(発声)コミュニケーション能力が奪われることは、医学的な問題にとどまらず、今日深刻な問題となっていることは驚くべきことではありません。
解剖学について少し
人間にとって、発話が重要な特徴であり、他の動物界の代表者と区別するものであることは周知の事実です。人間の発話器官は複雑な構造をしており、様々な機能系に関連する器官を含んでいます。発話器官は中枢部と末梢部の2つの部分から構成されています。末梢部には以下のものが含まれます。
- 聴覚器官(外耳、中耳、内耳)は、音や会話を聞くことを可能にする。
- 発声器官(呼吸器官、発声器官、調音器官)の助けにより、私たちはさまざまな音を発声し、さまざまな音の組み合わせや単語を形成できます。
発声器官の中枢部には、脳の発声野と、中枢神経系から呼吸や発声といった末梢器官へ、そしてその逆方向にインパルスを伝達する神経線維が含まれます。これにより、私たちは個々の音を発音するだけでなく、発音を制御し、特定の物体、動作、特徴などを表すために使用する音の連鎖(単語)を分析し、形成する能力も得られます。[ 1 ]
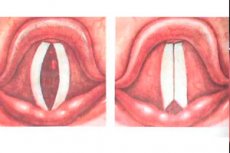
発声器官の基盤は喉頭であり、喉頭は軟骨と筋肉で構成され、粘膜で覆われています。喉頭の上部、つまり基本的に音の発生源となる部分では、その内膜が筋性結合組織と線維性結合組織からなる2つの襞を形成しています。襞の結合組織部分は声帯と呼ばれますが、この用語は多くの場合、声帯、つまり筋肉と結合組織の部分を指します。
喉頭関節の動き、弾性筋、そしてそれらを支配する神経線維の存在により、声帯組織は収縮と伸張を繰り返します。その結果、声帯の張力と声帯間の隙間の大きさが変化し、呼気流の影響を受けて声帯(全体と個々の部分の両方)が振動し、異なる音色を持つ音が形成されます。
声帯は、発声器官の中枢から発せられる神経インパルスの影響を受けて、位置と張力を変化させます。インパルスは神経線維に沿って伝わります。中枢神経系と発声器官をつなぐ神経に損傷があると、発音の質に確実に影響が出ることは明らかです。
疫学
統計によると、教師、通信員、アナウンサーなど、話す機会の多い職業の人が、声の喪失や嗄れに最も悩まされています。しかし、声帯への過度の負担が発声障害の唯一の原因ではないことを理解することが重要です。さらに、この場合、血流障害(声帯への過度の負担により毛細血管が破裂し、周囲の軟部組織の栄養状態が悪化し、喉頭と声帯の筋肉の緊張が低下する)に関連する、単純で可逆的な麻痺について話しているのです。
研究によると、声帯麻痺の60%は、喉頭、食道、または甲状腺の腫瘍、および同じ部位における外科手術に関連しています。さらに、甲状腺手術が先行しています。原因不明の特発性麻痺は症例の20%で診断され、その真の原因は通常、ウイルス感染です。神経外科手術中の神経損傷や神経学的病変による麻痺は症例の5%で発生します。脳、喉、呼吸器系の感染症や炎症性疾患は、4~5%で発声器官の機能不全を引き起こします。[ 2 ]、[ 3 ]、[ 4 ]
ベニンガーらは、両側声帯麻痺の原因について、症例の44%が外科的外傷、17%が悪性腫瘍、15%が気管挿管に伴う二次的原因、12%が神経疾患、12%が特発性の原因であると算出した。[ 5 ]
このように、声帯麻痺は多因子性の病態であり、病因を綿密に検査し特定する必要があることが明らかになりました。この方法によってのみ、医師は発声障害(発音障害)のメカニズムを理解し、適切な治療(対症療法と病因の根絶を目的とした治療)を処方することができます。
原因 声帯麻痺
麻痺は発声器官の機能の一部が失われる状態であり、独立した疾患として捉えられる場合もあれば、他の病態を背景にして発症する場合もあります。このような発声障害は、喉頭の炎症性疾患を背景に観察されることが多いです。
- 喉頭炎は、感染、吸入した化学物質や酸が口腔内に入り込むことによる喉頭粘膜の炎症(そこから喉頭の前部にも入り込む可能性がある)、逆流性食道炎、大声で話す、叫ぶ、発声練習中の声帯への過度の負担などによって引き起こされる喉頭の炎症です。また、外傷、炎症過程が下気道または上気道から喉頭粘膜に広がること、頸部および縦隔の腫瘍、加齢に伴う筋緊張の低下なども原因となり、その結果、食物が気道に入り込み炎症を引き起こすことがあります。[ 6 ]
- 喉頭気管炎は、喉頭粘膜および隣接する気管起始部の炎症です。通常は感染性(通常はウイルス性、まれに細菌性)であり、鼻、喉、気管支、肺の感染症および炎症性疾患の合併症として発症します。ただし、アレルギー性の可能性も否定できません。
炎症は必ず代謝障害(組織浮腫)、充血(循環障害による粘膜の発赤)、そしてその結果として喉頭筋の緊張低下を伴います。上記の病態に伴い、声の粗さや嗄声、声量の低下が認められるのは当然のことです。また、病気の経過中に適切な処置を怠ると、完全に声が出なくなったり、ささやき声になったりすることもあります。[ 7 ]
- 声帯麻痺を伴う喉頭軟骨の軟骨膜炎は、発声の主要器官である軟骨組織の炎症性疾患です。声帯が付着している輪状軟骨と披裂軟骨がこの疾患に最も罹患しやすいです。[ 8 ] この場合、声の変化は嚥下障害と並行して観察されます。この疾患の原因は感染症と呼ばれます。感染症には、刺し傷や銃創、火傷、呼吸器疾患、内部感染症(結核、梅毒、肺炎、チフス)、丹毒などによって喉頭組織に侵入して活性化する日和見細菌や病原性細菌、ウイルスなどがあります。喉頭軟骨膜炎は、喉への鈍的外傷の後、外科的介入や医療処置(挿管、気管支鏡検査、気管切開、食道ブジー術など)の合併症として発症することがあります。[ 9 ] 場合によっては、がんに対する放射線治療によって感染に対する抵抗力が低下し、この病気が誘発されることもあります。[ 10 ] この病気を放置すると、声が自然に回復しないことがあります。
危険因子
声帯麻痺などの合併症のリスク要因としては、呼吸器感染症(ARI、インフルエンザ、扁桃炎、気管支炎、肺の炎症および結核、ジフテリア)のほか、脳感染症(髄膜炎、髄膜脳炎)や脊髄感染症(ポリオ)などが考えられます。
発音障害は、消化管の特定の感染性病変(例えば、呼吸器がチフス病原体に感染すると、声が変化して嗄れ声やくぐもった声になり、ボツリヌス中毒では鼻声になることが多い)、チフス、重度の頭部外傷、脊髄および脳の局所的空隙形成(延髄空洞症)、梅毒性感染症、脳性麻痺で診断されることがあります。
「筋無力症」と呼ばれる神経筋の自己免疫病変では、喉頭筋の強い緊張(長時間または大声での会話、食事など)の結果として声帯麻痺が発生することがあります。重度のポリオミオシス(横紋筋の炎症性病変)では、頸部と喉頭の軟部組織に炎症が起こり、機能の一部が損なわれることがあります(筋力低下、筋緊張の低下)。
声帯筋の機能不全は、脳血管障害(脳動脈硬化症、脳卒中)、脳腫瘍(言語中枢および喉頭の神経支配を担う神経の通過部位付近)、および神経外科手術(例えば、迷走神経核の部分的損傷)に関連している可能性があります。迷走神経(その核および枝)の損傷によって引き起こされる手術後の声帯麻痺は、100人中5~6人にみられるまれな合併症です。
声帯麻痺の最も一般的な原因の一つは、頸部および縦隔の腫瘍性プロセス(発声器官の末梢部へインパルスを伝達する神経を圧迫する)と、迷走神経またはその枝である反回神経および下喉頭神経の損傷による喉頭外傷と考えられています。最も多くみられるのは反回神経の損傷であり、甲状腺への外科的介入、挿管、ラダー法を用いた腕神経叢ブロック、喉頭への外傷などによって生じる可能性があります。[ 11 ]
胸部臓器の様々な疾患により、反回神経の圧迫やジストロフィーが生じる可能性があります。迷走神経の枝は胸部臓器から咽頭・喉頭へと逆方向に伸び、多くの重要臓器(心臓、肺、食道、縦隔、甲状腺)に直接接触します。これらの臓器の組織における病的な形成やプロセスは、以下の症状を引き起こす可能性があります。
- 神経を圧迫する(大動脈瘤、心室の膜炎または肥大、腫瘍、甲状腺腫、肥大を伴う肺炎、胸膜の滲出性瘢痕形成)
- または、その破壊を引き起こします(腫瘍性疾患:食道がん、甲状腺や縦隔の悪性プロセスなど)。
反回神経はリンパ節(頸部、気管支周囲、縦隔)の腫大によって圧迫されることもある。[ 12 ]
声帯への負担が増大し、口から冷たい空気を吸い込むと、咽頭と喉頭の組織に炎症性疾患が生じ、血液供給と機能が阻害されます。埃っぽい空気、煙、腐食性化学物質を吸い込んだ場合や、重度の中毒状態にある場合にも同様の状況が見られます。このような場合、喉頭炎と診断され、声帯麻痺という合併症を伴います。
発声器官の末梢部分は中枢神経系の活動と直接結びついているため、その機能に何らかの障害が生じると、音声形成プロセスに悪影響を及ぼす可能性があります。声帯麻痺は、精神病、ヒステリー発作、神経症(例えば、神経無力症候群)、神経循環性ジストニア(別名、栄養血管性ジストニア、VSD)において観察されます。ストレスや重度の精神的・感情的ショックによる緊張のために、声が出なくなったり、著しく弱くなったりする場合もあります。[ 13 ]
両側反回神経麻痺のもう一つの極めてまれな原因は、最も一般的な後天性脱髄性神経障害であるギラン・バレー症候群(GBS)です。ギラン・バレー症候群は典型的には深部腱反射の消失と上行性筋麻痺を呈しますが、末梢神経に加えて脳神経も影響を受けることがあります。GBSは、機械的人工呼吸器を必要とする呼吸窮迫症候群、不整脈の出現、血行動態不安定性を呈することもあります。[ 14 ]
症状 声帯麻痺
声帯麻痺は発声器官の機能に関わる多因子疾患であることを考えると、病態の種類によって症状の組み合わせが大きく異なる可能性があると考えられます。実際、基礎疾患の症状を除外すれば(喉頭の筋靭帯組織の衰弱は、既存の健康問題を背景にして観察されることが多い)、すべての症例において特有の臨床像が認められます。
声帯麻痺の初期症状は通常、声の変化(響き、音色、トーン)と呼吸困難です。これらの症状は、程度の差はありますが、顕著に現れます。片側性声帯麻痺の場合、不快な声の変化が顕著になります。声が異常にかすれ、くぐもり、ハスキーな声になります。多くの場合、声がかすれ、会話中に異常なガラガラ音のような音が聞こえることがあります。
たくさん話さなければならないときに急激な疲労を感じるのは、息を吐くときの緊張(息を吐くときに音が形成される)と関連しており、これも声の変化によって説明できます。人間の音や単語の形成は反射レベルで行われます。話すことを覚えると、私たちはもはやこの音やあの音をどのように再現するかを考えることはありません。しかし、麻痺があると、音が変化し、その響きが異常になるため、声の響きを取り戻し、音や単語を正しく発音するために、発声器官により多くの負担をかけなければなりません。これは急激な疲労、喉頭の不快感、そして時には喉頭筋の痙攣につながります。
声帯麻痺による呼吸障害は、声門の筋緊張低下による声門狭窄によって説明されます。実は、気管は発声器官であるだけでなく、呼吸器系の一部でもあります。沈黙しているときは声帯は開いており、空気は呼吸器系を自由に循環できます。声帯は会話中のみ閉じます。中枢制御の弱化や組織栄養によって声帯の筋緊張が低下すると、沈黙しているときでも声帯は閉じたまま、あるいは完全に開かず、空気の流れを妨げます。
片側声帯麻痺は、片側の声帯の神経支配が阻害されることによって起こりますが、呼吸に特に問題はありません。正常に機能する声帯は、多少の歪みはあっても、空気の自由な通過と発音に十分な隙間を形成します。数ヶ月後には、影響を受けた声帯の機能が失われた代わりに、健康な声帯が正常に機能し、2つの声帯が同時に機能するため、発音障害は目立たなくなります。
しかし、両側麻痺になると状況は多少異なります。両側の声門が狭くなるだけでも呼吸に深刻な問題が生じ、吸ったり吐いたりするのが困難になります。特に、運動中や息切れが見られるとき、あるいは活発な会話中(息を吸いながら話したり、頻繁に息を吸ったり吐いたりする、吸ったり吐いたりする音が異常に大きい)に顕著になります。
さらに、声帯が弱くなると、ほとんどの、時にはすべての言語音を発音できなくなります。そのような場合、患者はささやくように話すか、身振り手振りで意思疎通を図ります(失声症)。しかし、麻痺を伴う完全な発声不能は極めてまれです。一方、声帯麻痺の場合は、発声と呼吸の能力が、麻痺した声帯の位置によって完全に左右されます。そのため、両側麻痺と声帯閉塞は、突然の窒息や死につながる可能性があります。
喉頭は消化器官ではないにもかかわらず、咽頭に近接する声帯麻痺のある患者の多くは、食物を飲み込むのに困難を覚えます。声帯機能の低下に加えて、喉頭蓋の神経支配が損なわれ、食事中に喉頭への入り口が塞がれると、食物が呼吸器、特に喉頭や気管に入り込むリスクが高まり、窒息を引き起こすこともあります。
片側声帯麻痺は、頭部および頸部の様々な器官への神経支配を担う神経の損傷の結果として、他の近傍器官(舌、唇)の機能低下や嚥下障害(嚥下障害)を伴うことがあります。迷走神経(または一対の神経)は脳から腹腔へインパルスを伝導し、その枝は調音器官だけでなく、頭部、頸部、胸部、腹腔の他の領域への神経支配も担っています。この神経には運動神経と感覚神経の両方が含まれているため、その損傷は器官の運動機能の障害と感覚の低下(しびれ)の両方を伴うことがあります。
迷走神経とその枝が損傷すると、中枢神経系が身体の特定の部分(特に喉頭と口腔器官)の機能に対する制御を部分的または完全に失うため、意識的な意志の努力によっても、音声生成のプロセスを短期間で修正することはできません。
不安定な精神・情緒状態にある人に起こる機能性麻痺の場合、臨床像は多少異なることがあります。非特異的な症状が見られ、多くの場合、主観的な症状です。多くの場合、これらの症状は患者が訴えるよりもはるかに弱く現れます。患者は喉の痛み、喉のくすぐったさや灼熱感、喉の詰まりなどを訴えることがあります。また、頭痛、睡眠障害、不安の増加といった症状も挙げられますが、これらは麻痺の直接的な特徴ではありません。
フォーム
声帯麻痺の原因は多岐にわたるため、その原因に応じて麻痺を分類する必要があります。したがって、発声障害(発声障害)は通常、器質性と機能性に分類されます。器質性障害には、炎症性疾患、声帯腫瘍、運動障害(特に喉頭筋と声帯筋の麻痺および麻痺)によって引き起こされる発声器官の機能障害が含まれます。
炎症の兆候がなく、声帯の形と色は正常であるが、発声障害がある場合、耳鼻咽喉科医は、脳内の興奮と抑制のプロセス間の誤った関係によって引き起こされる機能性発声障害、または機能的心因性障害について話します。
以前は、声帯と喉頭の麻痺を次の 2 つのタイプに分けるのが一般的でした。
- 筋原性(ミオパシー性)
- 神経性(神経障害性)。
筋原性変化は、喉頭筋組織の内層に生じる変化であり、急性および慢性の炎症、発声器官の緊張、中毒など、すなわち筋肉への血液供給と栄養の障害によって引き起こされます。神経性麻痺は、声帯筋への神経支配の障害(圧迫、損傷、神経機能不全)による筋力低下によって引き起こされる麻痺と考えられています。[ 18 ]
現在、一部の科学者は声帯筋麻痺を低緊張性機能性発声障害に分類し、筋肉への局所的な作用によって回復する一時的な発声障害とみなしています。そして、迷走神経およびその枝の障害、すなわち神経性病変に関連する病態のみが喉頭麻痺とみなされます。
神経障害性麻痺には、器質性麻痺と機能性麻痺(神経精神疾患に起因するもの)があります。器質性疾患は、中枢性起源と末梢性起源の病態に分けられます。
脳疾患や脳手術に起因する中枢性麻痺は、全体のわずか10%を占めます。これには、大脳半球皮質、皮質核伝導路(脳神経の運動核にインパルスを伝達する神経線維束で、ここでは主に迷走神経の神経中枢に通じる線維を指します)、または延髄にあるこの神経核への直接的な損傷が含まれます。これらは、脳虚血、脳腫瘍、重度の頭部外傷、脳および脊髄の感染症や炎症過程の結果として発生します。声帯の機能的麻痺は、脳性麻痺、多発性硬化症、または脳神経外科的介入の誤りの結果として診断されることがあります。
末梢性麻痺は、脳から靭帯や脊髄へ情報を伝達する神経の損傷によって生じます。これらの神経は、まさに迷走神経の枝です。原因:神経損傷、様々な腫瘍による圧迫、胸部臓器の腫大、リンパ節転移、癌腫瘍の転移など。
先天性麻痺と後天性麻痺も区別されます。前者の場合、病理は、出生前期間中の発声器官のさまざまな部分の形成の混乱(感染症、中毒、妊婦の初期段階のビタミン欠乏、胎児外傷)または乳児の発声器官の末梢部分の神経支配の混乱につながる出生時の損傷によって引き起こされます。発声器官の後天的な弱さは、他の病理学的プロセスの結果または合併症、または発声器官の過度の緊張の結果として発生しますが、ほとんどの場合、活発な会話や冷たい空気の吸入、中枢神経系の既存の障害を背景とした声帯筋の過度の緊張など、複数の誘発要因が同時に影響していることが問題となります。
声帯麻痺は、片側性(最も一般的で、右または左の声帯の損傷を特徴とする)と両側性(両方の声帯が影響を受ける)のいずれかです[ 19 ]。左右の声帯麻痺の原因や要因は多岐にわたりますが、[ 20 ] 片側性の病態は、主に発声障害とそれに伴う心理的問題に関係するため、危険性は低いと考えられています。
怪我、挿管、神経ジストロフィーおよび神経筋疾患を背景に、首と甲状腺の手術後の合併症として発症する靭帯の両側の弱化の場合、私たちは単に音形成の違反について話しているのではなく、生命を脅かす状況と見なされる呼吸機能の病理についても話しているのです。
合併症とその結果
人間の発話とは、同種の他者と十分に、そして徹底的にコミュニケーションをとる能力、つまり自分の考えを分かりやすい形で伝え、他者から有益な情報を受け取る能力です。様々な原因による発声障害を持つ人は、他者の発話の理解力が低下するわけではありませんが、自分の考えを明瞭かつ分かりやすく表現できないことは、深刻な心理的問題となります。特に、職業上、発音が求められる場合、この傾向は顕著です。
嗄れた声の教師は、話すことや生徒の注意を引くことが難しく、規律違反や教材の理解を阻害する恐れがあります。発音が明瞭でない言語聴覚士は、生徒に正しい発音を教えることができません。発声障害のある歌手は、仕事を始める権利すらなく、経営陣やスポンサーの不満を招きます。このように、声帯麻痺とそれに伴う発声機能の障害は、正常なコミュニケーションの可能性を制限するだけでなく、特に神経損傷(ジストロフィー過程、不注意な切除)に関連する機能障害の場合、障害を引き起こす可能性があり、多くの場合、回復不能です。
発声障害は、特に幼い頃、つまり話し方を学び始めたばかりの時期に発症した場合、子供にとって最善の影響を及ぼしません。問題が早期に解決されればされるほど、影響は少なくなります。結局のところ、音声機能が回復したとしても、音の発音に関する誤った固定観念を身につけてしまうと、その後で修正するのは非常に困難です。これは、コミュニケーション、言葉の理解、教材の理解に困難をもたらします。[ 21 ]
特に、声を完全に失った人にとっては、困難を極めます。聴覚と会話の理解力は維持されているものの、事実上、声が出ない状態になります。この症状は多くの患者にとって精神的に非常に困難で、引きこもり、人との接触を制限しようとし、うつ状態に陥ります。
感染症や炎症性疾患、あるいは神経精神疾患によって引き起こされる麻痺は通常は可逆的であり、適切な治療を行えば声はすぐに回復します。しかし、患者は必ずしも特別な治療を求めず、病気が自然に治ることを期待し、病状が進行してしまいます。しかし、声帯への酸素と栄養の不足が長く続くほど、回復は困難になります。[ 22 ]
神経精神疾患の完全な治療は専門家(心理学者、精神科医)の関与なしには不可能であり、中枢神経系が安定しないと声の回復に非常に長い時間がかかる可能性があります。
診断 声帯麻痺
声帯麻痺は、全く異なる、無関係な原因によって引き起こされる病態です。発声障害(失声症)という外的症状だけでは、発声障害の原因をほとんど特定できません。また、声帯筋の筋力低下は単独では発生しないため、これだけで診断を下すのは時期尚早です。既存の病態の合併症、および代謝障害、感染症、中毒、手術中の神経損傷などによって引き起こされる臓器の機能変化として考えるべきです。
つまり、脊髄麻痺の主な症状である発声障害は、孤立した症例においてのみ独立した疾患とみなされます。例えば、新生児の声帯の弱さなどです。しかし、この場合でも、それはむしろ、胎児の発達におけるそのような異常を引き起こした子宮内疾患の遠因的な結果であると考えられます。
ほとんどの場合、患者が医師の診察を受けるのは、発声障害自体のためではなく(それが顕著な形態である場合、または人が声を仕事の道具として使用している場合を除く)、呼吸および嚥下障害、心肺疾患の疑い、ジフテリア、扁桃炎、クループ(小児)などが原因です。場合によっては、声帯麻痺が基礎疾患と並行して予期せず診断され、医師に相談する必要があることがあります(これは呼吸器疾患、内分泌疾患、腫瘍プロセス、心臓疾患、食道などでよく起こります)。
いずれにせよ、発声障害の診断と原因の特定は、医師の診察から始まります。まず、患者はセラピストに相談し、セラピストは、患者自身で診断できるかどうか(例えば、喉や呼吸器系の感染症や炎症性疾患による発声障害の場合)を判断します。あるいは、耳鼻咽喉科医、神経科医、脳神経外科医、精神科医、呼吸器科医、内分泌科医など、専門医の助けが必要かどうかを判断します。発声器官の筋肉の過度の緊張に起因する発声障害の場合は、発声に専門的に携わる人々が通常頼る、発声専門医の診察と支援が必要になる場合があります。
初めて医師の診察を受ける際、専門医は患者の訴え、咽頭の視診、そして既往歴を頼りに診断を下します。既往歴や現在の病気、そして外科的介入を受けたことに関する情報は、患者が状況を迅速に把握し、声帯麻痺の症状である発声障害、呼吸不全、嚥下障害の原因を絞り込むのに役立ちます。心因性疾患の傾向がある場合は機能麻痺を疑うことができ、胸部、縦隔、心臓、甲状腺、食道の手術、さらには神経外科的介入は、迷走神経や反回神経の器質的損傷の原因として考えられる可能性があります。
しかし、これらの情報だけでは十分ではありません。臨床検査では病態の明確な全体像を明らかにすることはできません。血液検査などの検査によって、体内の炎症プロセスと一部の代謝障害(例えば、糖尿病における血糖値の上昇)の有無を判定することしかできません。
悪性疾患が疑われる場合に処方される特別な検査(生検および生検の組織学的検査)は、悪性腫瘍と良性腫瘍を区別する機会を提供するだけであり、声帯の機能と発音の障害を引き起こしているのが腫瘍であるという指標にはなりません。
声帯麻痺および喉頭麻痺の診断において、器具を用いた診断は決定的な役割を果たします。耳鼻咽喉科医が用いる最も簡便かつ簡便な方法は喉頭鏡検査です。これは器具を用いて喉頭と喉頭を検査する検査です。間接喉頭鏡検査では、鏡とヘッドランプを用いて照明を行います。直接喉頭鏡検査は、患者の喉頭に挿入された喉頭鏡を用いて行われます(診断と治療の両方の手順)。これにより、声帯と喉頭の奥部の両方を観察することができます。[ 23 ]
喉頭鏡検査では、通常の診察では気づかない炎症巣、喉頭粘膜の変化、大小の出血などを検出することができます。また、声帯の状態、呼吸や発声時における声帯の位置、声門の動き、色、形状、大きさなどの病理学的変化を評価するためにも用いられます。
電子ストロボスコープは、声帯振動の性質を判定するために使用されます。これにより、音声再生時の声帯振動の有無、既存の振動の周波数と振幅の均一性と同期性、声帯の不完全閉鎖、声門の形状などを評価することができます。
研究の客観性を高めるために、ビデオ喉頭鏡検査またはビデオ喉頭ストロボスコピー検査が処方されることがあります。これにより、喉頭の拡大画像をモニターに表示して記録し、専門家間でのその後の議論のために情報を文書化することができます。
発声特性を研究する比較的新しい方法として、グロトグラフィー(声門造影)があります。グロトグラフィーとは、超高周波電流を発生させ、その電流が喉頭を通過する際の抵抗を測定する装置です。声帯の機能は、電流の強度変化によって判断できます。装置のモニターには、健康な人では顕著な周期性と個々の周期の均一性を特徴とする曲線が映し出されます。しかし、様々な病態では、この曲線に一定の偏差が生じます。周期性が乱れたり、振動位相が定まらなかったり、歯状の特定の断片が出現したりするのです。[ 24 ]
医師が声帯が閉じないこと、声帯の片方(または両方)の可動域制限、あるいは筋組織の機能不全や神経調節不全を疑わせるその他の異常を発見した場合、患者は追加検査を受けるよう指示されます。喉頭筋の収縮力(筋電図検査)と神経筋伝達特性(神経電気記録検査)を評価するための検査法が用いられます。しかし、筋電図検査では声帯の振動に関する十分な情報が得られず、声帯の弱化を伴う喉頭麻痺を示唆する可能性があり、神経記録検査は神経性の病態の場合にのみ適切であり、神経科医との相談の上で処方されます。[ 25 ]
中枢性麻痺(延髄の病変を伴う延髄性麻痺、または大脳皮質およびその伝導路の損傷を伴う皮質性麻痺)が疑われる場合、脳構造の徹底的な検査を行い、腫瘍、出血、変性過程の有無を調べる必要があります。このような検査は、脳のコンピュータ断層撮影(CT)や磁気共鳴画像(MRI)、さらには外傷時に行われる脳構造スキャン(MSCT)を用いて行うことができ、発達異常や急性出血の有無を特定することができます。[ 26 ]、[ 27 ]、[ 28 ]
医師が声帯の末梢麻痺、つまり発声器官に向かう迷走神経の枝の圧迫によって引き起こされる麻痺を疑う場合、一般的な胸部X線検査、縦隔または食道の断層撮影、心臓および甲状腺の超音波診断が処方されます。
喉頭のX線撮影や断層撮影は、臓器の全体像を評価するのに役立ちますが、声帯の動きの性質を決定する能力を提供しないため、このような研究は、喉頭またはその近くの組織の腫瘍や変性プロセスを特定するために、より関連性があります。[ 29 ]、[ 30 ]
患者の診察で形態学的変化が認められない場合(声帯の構造と形状が正常で、発声機能に影響を与える可能性のある器質的疾患が身体に認められない場合)、医師は麻痺が機能的である可能性があると結論付けます。この場合、心理学者や精神科医に相談し、精神感情障害の可能性を診断するための心理検査を行うことは無駄ではありません。
差動診断
声帯麻痺や麻痺の診断は原因の特定よりもはるかに容易であるため、鑑別診断には特に注意が払われます。難聴や嗄声は、呼吸器疾患(よくある症状で特別な治療を必要としない)と神経疾患(特殊な機器を用いた検査によってのみ特定可能)の両方で認められます。したがって、病状の真の原因と全体像を明らかにするには、様々な分野の医師の協力が大きな役割を果たします。
声帯麻痺は、声帯麻痺とは区別する必要があります。前者の場合、声帯を支配する神経の機能が完全に失われている、つまり声帯の機能が低下している状態を指します。声帯麻痺の場合、神経支配が欠如しており、これはマイクロラギノスコピー(声帯筋の緊張低下による喉頭粘膜の変位)や電気声門造影検査で観察できます。
筋性病変と神経性病変を区別する必要性は、様々な病因を持つ疾患に対する異なる治療アプローチと関連しています。そして、場合によっては、声帯ではなく、調音器官の神経支配の障害が問題となることもあります。病変の原因は同じである場合もあります(神経の損傷または圧迫)が、この場合は迷走神経に加えて、舌咽神経と舌下神経(末梢部と延髄に位置する神経核)の病変も考慮されます。この場合、個々の音の発音の誤り、声の強さと音色の変化も見られます。
連絡先
防止
「声帯麻痺」という診断名は、いくぶん恐ろしい響きがあり、発声器官の重篤で不可逆的な病変を指しているという印象を受けるかもしれません。しかし実際には、この病気の予後と治療法は、疾患の重症度によって異なります。
喉頭炎やその他の呼吸器系の感染症・炎症性疾患の合併症として、あるいは声帯への過度の負担の結果として発症するミオパシー性麻痺は、簡便な方法で容易に治療でき、後遺症もなく自然に治ります。ストレスや神経疾患を背景に生じる発声器官の機能障害も、不可逆的とはみなされません。精神・感情状態が安定するにつれて、発声機能は回復します(場合によっては、治療なしで治ることもあります)。
神経性麻痺のほとんどの症例では、患者は声と正しい発音を回復することができますが、発声能力の回復についてはもはや議論されていません。さらに、一部の患者は発音障害が持続し、発声器官の制御に何らかの困難が認められる場合もあります。治療が困難な重度の器質性疾患の場合、発声機能の低下が長期間にわたって観察され、声帯筋の萎縮と持続的な発声障害につながります。[ 31 ]
声帯機能障害の予防は、声をきちんとケアし、喉や呼吸器の感染症や炎症性疾患を予防して速やかに治療し、神経系や内分泌系を良好な状態に維持することから始まります。
小児期の発声障害は、喉頭炎を背景に発症することが多いため、親は、外出前に子供が熱くなりすぎないように、氷水を飲まないように、つららをアイスクリームとして食べないように、寒いときには話さないように、など、細心の注意を払う必要があります。幼い頃から、そのような不注意がどのような結果をもたらすかを子供たちにわかりやすい形で説明する必要があります。なぜなら、単純な説教や罰よりも、自分の行動の危険な結果を認識することの方が効果的だからです。
大人は、呼吸する空気について無頓着になりがちです。化学工場、研究所、作業場など、埃っぽい環境で働いていると、呼吸器官を保護するための要件を必ずしも順守しているとは限りません。しかし、刺激物は呼吸器官と発声器官の両方の機能に容易に影響を与え、発声の質や能力に変化をもたらします。防毒マスク、綿ガーゼ包帯、その他の保護具の着用が必要なのは、人間にとって不可欠な呼吸器官と発声器官を保護する必要があるためです。これは、発声障害や失声を特徴とする喉頭および声帯麻痺など、多くの疾患を予防するためです。
特定の職業、特に教師は、若い世代の教育と育成において声が決定的な要素となることを切望していますが、必ずしも声帯の健康を維持できるとは限りません。このような場合、声帯麻痺の合併症、つまり発声器官の長期的な機能不全に起因するジストロフィーの予防に重点を置く必要があります。病気の急性期には、声帯の回復を早めるために、注意深く観察し、あまり話さない方が良いでしょう。さもなければ、声の回復に長い時間がかかり、その後、不快な症状が現れることも覚悟しておく必要があります。
「声帯麻痺」と呼ばれる病状の早期診断は、発声器官(および関連する他の器官系)の効果的な治療と音声回復の鍵となります。したがって、発声障害の最初の兆候、すなわち声の音色や響き、強さ、リズムの変化が見られた場合は、特に術後や脳の器質性疾患を背景に発生した場合は、すぐに医師に相談してください。しかし、筋性麻痺も軽々しく治療すべきではありません。発声器官の機能不全が長期間続くこと、炎症性疾患による呼吸障害や発声器官組織の栄養障害は、声質、コミュニケーション機能、そして患者の生活全般に影響を与える退行性プロセスの発症を引き起こす可能性があるからです。


