記事の医療専門家
新しい出版物
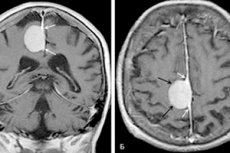
脳髄膜腫は、硬膜基底部に発生する、境界明瞭な馬蹄形または球形の腫瘍です。この腫瘍は特異な結節に似ており、しばしば硬膜鞘と癒着します。良性と悪性の両面があり、脳のどの部位にも局在しますが、最も多く見られるのは大脳半球です。
この病理の治療は複雑で、放射線療法、定位放射線療法(手術)、外科的切除を組み合わせた治療法がとられます。[ 1 ]
疫学
脳髄膜腫は、10例中9例が良性ですが、経過が不良で脳構造の圧迫の兆候が広範囲に見られることから、多くの専門家は比較的悪性の形成物として分類しています。
真に悪性の髄膜腫はそれほど一般的ではありませんが、進行が激しく、外科的切除後でも再発する可能性が高いことが特徴です。
脳髄膜腫が最もよく発症するのは、以下の場合です。
- 大きな大脳半球。
- 後頭部の大きな開口部。
- 側頭骨の錐体。
- 楔形骨の翼。
- テント切痕;
- Parasagittal sinus;
- 橋小脳角。
ほとんどの場合、髄膜腫は被膜を有します。嚢胞は原則として形成されません。腫瘍の平均的な直径は数ミリメートルから150ミリメートル以上です。
腫瘍が脳構造に向かって増殖すると、脳実質への圧力が急速に高まります。病変が頭蓋骨に向かって増殖すると、頭蓋骨内部にまで広がり、骨構造のさらなる肥厚と変形を伴います。腫瘍があらゆる方向に同時に増殖する場合もあります。
全体として、髄膜腫は頭部腫瘍の全症例の約20%を占めています。特に脳髄膜腫の発生率は、人口10万人あたり約3人と推定されています。病態を発症するリスクは年齢とともに増加し、発症のピークは40歳から70歳の間で、女性の方が男性よりわずかに多く見られます。小児期には、小児中枢神経系腫瘍全体のわずか1%にしか発生しません。
ほとんどの場合、脳髄膜腫は単独で発生します。多発性髄膜腫は約10%の患者に発生します。[ 2 ]
原因 脳髄膜腫
多くの場合、専門家は脳髄膜腫の発生は22番染色体の遺伝子欠陥に起因すると考えています。この欠陥は、常染色体優性遺伝疾患である神経線維腫症II型の患者に特によく見られます。
女性においては、腫瘍形成と活発なホルモン変化との相関関係も確認されています。ホルモン環境の急激な変化は、妊娠中、更年期、乳腺がんなどによって起こります。女性患者においては、髄膜腫と診断された場合、妊娠開始とともに腫瘍の成長が加速することが知られています。
科学者たちは、他の刺激要因の中でも、次の点を強調しています。
- 頭部外傷(外傷性脳損傷)
- 放射線(電離放射線、X線)への曝露
- 有毒物質への暴露(中毒)。
腫瘍の発生過程には単一の原因はありません。専門家は、病理学的には多因子的発症説を支持しています。[ 3 ]
危険因子
専門家は、脳髄膜腫のリスクを高める可能性のあるいくつかの要因を特定しています。
- 遺伝的素因。腫瘍の発生に22番染色体の欠陥が関与していることは科学的に証明されています。この欠陥は神経線維腫症の遺伝子保有者に存在し、この遺伝性疾患に罹患している人は髄膜腫を発症する確率が高くなります。この遺伝子欠陥は、患者の2人に1人の割合で髄膜腫の発症要因となります。
- 年齢による素因。脳髄膜腫は高齢者(50~60歳以上)の3%に診断されます。小児ではこの疾患はほとんどみられません。
- 女性の場合。特に妊娠中や乳がん治療中に起こるホルモンの変化は、脳腫瘍の進行に影響を与える可能性があります。
- 外的悪影響 - 頭部損傷、放射線の影響、中毒など。
病因
髄膜腫は、硬膜のクモ膜内皮組織から発生する腫瘍(ほとんどが良性)です。病変は脳表面に形成されることが多いですが、脳の他の部位に発見されることもあります。多くの場合、髄膜腫は潜在性であり、CT検査やMRI検査で偶然発見されることもあります。
誘発因子の影響下で、脳髄膜腫は急速に増殖し始めます。単一の結節性構造が形成され、それが徐々に拡大して周囲の構造を圧迫し、変位させます。複数の病巣から発生する多中心性腫瘍の発生も否定できません。
肉眼的特徴によると、髄膜腫は丸みを帯びた形状をしており、馬蹄形を呈することもあります。病理学的結節は主に硬膜鞘と癒合し、緻密で、多くの場合、被膜を形成します。形成物の大きさは様々で、数ミリメートルから1.5デシメートル以上まで様々です。病巣部の色調は、灰色がかった色調から灰黄色がかった色調までです。嚢胞状封入体は通常見られません。
脳髄膜腫は多くの場合良性で、ゆっくりと増殖します。しかし、その場合でも、腫瘍巣を必ずしも質的に除去できるとは限りません。腫瘍の再発や悪性化の可能性も否定できません。そのような状況では、腫瘍巣の成長が加速し、脳や骨などの周囲の組織に芽生えます。悪性化を背景に、転移は全身に広がります。
症状 脳髄膜腫
小さな髄膜腫は、明らかな症状が現れないまま長期間存在します。しかし、医師は、症状が現れたとしても、患者の訴えのみに基づいて腫瘍の進行過程を診断することはほぼ不可能であると指摘しています。病理学的所見は非特異的です。最も一般的な症状としては、持続する頭痛、全身の脱力、麻痺、視力障害、言語障害などが挙げられます。
症状の特異性は腫瘍の病巣の位置によって異なります。
- 前頭葉髄膜腫は、再発性てんかん発作、頭痛、腕や脚の衰弱、発話困難、視野狭窄などの症状を特徴とします。
- 前頭葉髄膜腫は、頻繁なてんかん発作、腕や脚の衰弱、頭痛、精神感情障害、知的能力の低下、重度の無関心、情緒不安定、震え、感情の鈍化を特徴とします。
- 楔状骨隆起髄膜腫は、眼球突出、視覚障害、眼球運動麻痺、てんかん発作、記憶障害、精神感情障害、頭痛などの症状を呈します。
- 小脳髄膜腫は、不規則で協調運動障害、頭蓋内圧亢進、発声障害、嚥下障害などの症状を呈することが多い。
- 髄膜腫が橋小脳角部に限局している場合は、難聴、顔面筋の衰弱、めまい、運動協調障害および協調運動障害、頭蓋内圧亢進、発声障害および嚥下障害が認められます。
- トルコ鞍と嗅窩が影響を受けると、嗅覚障害、精神感情障害、記憶および視覚機能障害、多幸感、集中力の低下、尿失禁などの症状がよく見られます。
最初の兆候
腫瘍の成長は主に緩徐であるため、初期症状はすぐには現れず、腫瘍巣または腫脹によって周囲の組織が直接圧迫された場合にのみ現れます。初期症状は非特異的であり、以下のような症状が考えられます。
- 頭痛(鈍い痛み、持続する痛み、圧迫される痛み)
- 精神的・感情的な不安定さ、突然の気分の変動。
- 行動障害;
- 前庭障害、めまい;
- 視力、聴力の突然の低下;
- 食物摂取に関係なく、頻繁に吐き気が起こる。
しばらくすると、臨床像が拡大します。次のようなものがあります。
- 麻痺および麻痺(片側性)
- 言語機能障害(発話困難、吃音など)
- 発作;
- 精神障害;
- 記憶障害;
- 協調運動および見当識障害。
ステージ
組織学的所見に応じて、脳髄膜腫にはいくつかの段階または悪性度があります。
- グレードIには、良性で徐々に進行する腫瘍が含まれますが、周囲の組織に増殖することはありません。このような髄膜腫は、比較的良好な経過をたどり、再発しにくいのが特徴です。症例の80~90%に発生します。良性髄膜腫は、細胞構造によってさらに分類されます。腫瘍は、髄膜皮性、線維性、混合性、血管腫性、砂粒腫性、小嚢胞性、分泌性、管腔性、化生性、脊索性、骨形質細胞性に分類されます。
- グレードIIには、より悪性度の高い発育と再発傾向を特徴とする非定型病巣が含まれます。一部の症例では、脳組織への浸潤性増殖が認められます。一方、II度髄膜腫は非定型で、脊索状かつ管腔状の腫瘍です。このような腫瘍は症例の約18%に発生します。
- グレードIIIには、乳頭状、未分化、ラブドイドの3つのカテゴリーに分類される悪性髄膜腫が含まれます。いずれも浸潤性増殖、転移、高い再発率を伴う悪性度の高い経過を特徴とします。しかし、このような病巣は比較的まれで、症例の約2%に相当します。
フォーム
脳髄膜腫の局所的症状に応じて、以下の種類に分けられます。
- 鎌状脳症髄膜腫は、鎌状突起から発生した腫瘍です。臨床的には、けいれん発作(てんかん)、四肢麻痺、骨盤内臓器の機能不全が特徴的です。
- 悪性度2に相当する非典型髄膜腫。神経症状と急速な増殖を特徴とする。
- 未分化髄膜腫は悪性の病理学的結節です。
- 石化した腫瘍 - 強い疲労感、手足の衰弱、めまいなどの症状が現れます。
- 傍矢状腫瘍 - 発作、知覚異常、頭蓋内圧亢進を伴う。
- 前頭葉の病変は、精神的および感情的な障害、集中力の低下、幻覚、うつ状態を特徴とします。
- 凸状側頭葉腫瘍 - 聴覚および言語障害、振戦などの症状が現れます。
- 閉塞性壁側髄膜腫 - 思考および方向感覚の問題の出現を伴います。
- 髄膜皮腫性腫瘍 - ゆっくりとした成長と主な局所症状の出現を特徴とします。
- トルコ鞍結節は、片側視覚機能障害および視交叉症候群(視神経萎縮および両耳側半盲)を呈する良性の病巣です。
合併症とその結果
脳髄膜腫の副作用や合併症の可能性は、多くの要因に左右されます。腫瘍の外科的切除を受けた患者の場合、完治の可能性ははるかに高くなります。しかし、適応がある場合でも手術を拒否すると、ほとんどの場合、回復不能な結果につながり、患者の状態は着実に悪化し、死に至る可能性があります。
治療の成功は、外科的介入の質と術後リハビリテーション期間に密接に関連しています。患者が通常の生活に戻るまでの速度は、以下の要因にも左右されます。
- 心血管系の病変がないこと
- 糖尿病がない;
- 悪い習慣の排除;
- 医師の勧告を正確に履行する。
場合によっては、腫瘍病巣を外科的に切除した後でも、しばらくしてから再発することがあります。
- 非典型的経過をたどる髄膜腫は症例の 40% で再発します。
- 悪性髄膜腫は症例の約 80% で再発します。
楔状骨、トルコ鞍部、海綿静脈洞の領域に位置する腫瘍は、治療後に腫瘍が「再発」する可能性が高い。頭蓋内に形成された腫瘍の再発ははるかに少ない。[ 4 ]
診断 脳髄膜腫
脳の髄膜腫は主に診断用放射線技術によって検出されます。
MRI(磁気共鳴画像法)は、あらゆる局在における腫瘍の進行過程の検出に役立ちます。診断の過程では、主に脳実質の構造、病変部位や異常な血液循環領域の存在、血管腫瘍、脳膜の炎症性疾患および外傷後障害の有無が判定されます。
鑑別診断および病的結節の大きさの評価には、造影剤を注入したMRIが用いられます。髄膜腫はしばしば「硬膜尾部」と呼ばれる、腫瘍基底部の境界を越えて広がる線状の造影増強領域を有します。このような「尾部」の出現は浸潤によるものではなく、腫瘍近傍の膜における反応性変化によるものです。
CT(コンピュータ断層撮影)は、頭蓋骨が病変に関与しているかどうか、MRIでは必ずしも確認できない石灰化や内出血の有無を調べるのに役立ちます。必要に応じて、ボーラス造影剤(専用の注射器を用いてX線造影剤を静脈内に注入する)を使用することもできます。
臨床検査は主に血液検査によって代表されます:
必要に応じて、追加の機器診断が処方されます。
差動診断
脳腫瘍の鑑別診断においては、一般的な診断的側面や疫学的側面を含む様々な要因を考慮する必要があります。磁気共鳴画像法(MRI)は「第一選択」の検査と考えられています。診断過程においては、以下の点を必ず考慮する必要があります。
- 病状の頻度(1/3 - グリア腫瘍、1/3 - 転移巣、1/3 - その他の腫瘍)
- 患者の年齢(小児では白血病、リンパ腫、未分化腫瘍、奇形腫、頭蓋咽頭腫、髄芽腫、上衣腫が発生する可能性が高く、成人患者では神経膠芽腫、星状細胞腫、髄膜腫、神経鞘腫が主に発生し、高齢患者では髄膜腫、神経膠芽腫、転移性腫瘍がより頻繁に診断されます);
- 局在(テント上、テント下、脳室内、鞍傍鞍、小脳橋角部など)
- 拡散の種類(脊髄に沿って - 乏突起膠腫、上衣腫、髄芽腫、リンパ腫;反対側の半球に - 神経膠芽腫、低分化星細胞腫;皮質に影響を及ぼす - 乏突起膠腫、神経節膠腫);
- 内部構造の特徴(石灰化は乏突起膠腫および頭蓋咽頭腫に特徴的ですが、髄膜腫の 20% でも発生します)。
- 拡散(MRI で明瞭な拡散強調病巣は膿瘍、類表皮嚢胞性腫瘤、急性脳卒中の典型であり、腫瘍プロセスは脳の拡散強調 MRI で低信号を示します)。
連絡先
処理 脳髄膜腫
脳髄膜腫の治療計画は、腫瘍の大きさと位置、既存の症状、増殖の程度、患者の年齢を考慮し、個々の患者に合わせて処方されます。多くの場合、医師は観察療法、外科的切除、放射線療法という3つの主要な治療法のいずれかを選択します。
ゆっくりと増殖し、年間1~2mm以下の髄膜腫には、経過観察が行われます。このような腫瘍を持つ患者は、毎年磁気共鳴画像診断を受ける必要があります。
- リンパ節が小さく、症状がないか軽度で、生活の質が保たれている場合;
- 高齢者において、症状がゆっくりと進行する背景で病理が検出された場合。
髄膜腫の切除は、外科的治療が主流と考えられています。腫瘍が脳の機能上重要な領域から離れたアクセス可能な場所にある場合、手術は必須です。可能であれば、外科医は将来の再発を防ぎ、同時に神経系の機能を回復(維持)するために腫瘍を完全に切除しようとします。残念ながら、この可能性が常にあるとは限りません。例えば、腫瘍が頭蓋底に位置している場合や、静脈洞にまで広がっている場合、重篤な合併症が発生する可能性が高いため、完全切除は中止されます。このような状況では、外科医は脳構造への圧迫を軽減するために部分切除を行います。その後、患者は放射線手術と放射線療法による治療を必ず受けます。
ガンマナイフ放射線手術は、病変リンパ節の位置を問わず、すべての原発性髄膜腫患者、および不完全切除または放射線照射後に残存腫瘍を有する患者(病巣の最大サイズが30 mmを超えない場合)に適応されます。ガンマナイフは、従来の外科的介入ではアクセスが困難な深部脳構造に位置する組織への照射に適しています。この治療法は、従来の外科手術に耐えられない患者にも適用されます。放射線手術は、髄膜腫のDNAを破壊し、栄養血管網を血栓化することで、髄膜腫の増殖を阻止します。この治療は90%以上の症例で有効です。
ガンマナイフ治療の「利点」:
- 周囲の脳構造は影響を受けません。
- 患者が入院する必要はありません。
- この方法は非侵襲的であるため、感染や失血の危険はありません。
- 全身麻酔の必要はありません。
- 長い回復期間は必要ありません。
従来の放射線療法は、多発性または巨大髄膜腫の患者に適応され、電離放射線を使用します。適応に応じて、X線療法、β線療法、γ線療法、陽子線および中性子線照射が区別されます。治療効果は、活発に増殖する細胞の腫瘍DNAを損傷し、細胞死をもたらすことに基づいています。
良性脳髄膜腫に対する化学療法は不適切であり、実際には行われていません。しかし、悪性腫瘍の場合、この治療法は成長を遅らせ、病理学的過程が脳深部組織に広がるのを防ぐための補助効果として処方されます。
さらに、患者の症状を緩和し、脳の血液循環を改善するために、対症療法を処方します。
医薬品
脳髄膜腫の患者には、術前準備として血圧を安定させる薬剤が投与されます。視床下部下垂体クリーゼが認められない場合は、血圧モニタリングを背景に、プロロキサン0.015~0.03gを1日3回、またはブチロキサン0.01~0.02gを1日3回投与します(急激な血圧低下、徐脈、失神、不整脈などの症状が現れる可能性があるため、患者の状態を注意深く観察することが重要です)。持続的に血圧が高い場合は、プラゾシン0.5~1mgを1日3回投与することが推奨されます。プラゾシンは合成血管拡張薬であり、呼吸困難、起立性血圧低下、脚のむくみなどの副作用が生じる可能性があります。
副腎機能不全の程度を考慮し、コルチゾン、ヒドロコルチゾン、プレドニゾロンを用いたホルモン補充療法を実施します。手術前には、ヒドロコルチゾン50mgを8時間ごとに投与します(また、手術直前、手術中、そして手術後数日間は、個別に投与します)。
適応があれば、甲状腺ホルモンと性ホルモンが使用されます。予防のため、介入前日にセファロスポリンによる治療が開始されます。通常は、セフトリアキソン1~2gを1日2回まで筋肉内投与し、術後5日間継続します。炎症過程(髄膜脳炎)が進行した場合は、特定された病原体に応じて抗生物質療法が2週間、免疫不全状態の患者には3週間以上処方されます。ペニシリン、フルオロキノロン、第三世代セファロスポリン、グリコペプチドは非経口投与が可能です。
脳髄膜腫の患者には摂取してはいけないビタミンは何ですか?
がん患者にとって、毎日のビタミン摂取は特に重要です。腫瘍の進行によって衰弱した患者にとって、有用な物質は不可欠であり、食事だけでなく、多くの場合、錠剤や注射剤などの特別な薬剤の形で補給する必要があります。ビタミンの追加摂取の必要性の判断は、主治医が行います。多くの場合、ビタミン療法は、放射線治療や手術によって弱った体の防御力を高め、回復プロセスを活性化し、免疫力を強化するために適応されます。さらに、ビタミンは薬物療法の副作用を軽減することがよくあります。
ほとんどのビタミン剤は、処方された用量を守れば体に良い効果しか与えません。しかし、一部のビタミン剤は医師の指示なしに服用すべきではなく、注意を促しています。ここで言及しているのは、以下のような薬剤です。
- アルファトコフェロール(ビタミンE)
- メチルコバラミン(ビタミンB12);
- チアミン(B1);
- 葉酸(B9)。
ビタミンA、D3、鉄分を含むマルチビタミン剤を摂取する際には注意が必要です。
リハビリテーション
脳髄膜腫の外科的切除は、かなり深刻な手術です。たとえ介入が完璧に行われたとしても、腫瘍の再発リスクを伴わずに完全な回復を確実にするためには、リハビリテーション期間を適切に実施することが非常に重要です。
手術後には、いくつか留意すべき禁止事項があります。
- アルコール飲料を飲むことはできません。
- 飛行機で旅行することはできません(医師の許可がない限り)。
- 太陽が活発な時期には、サウナやサウナ室に行かず、ソラリウムを利用して日光浴をしてください。
- 初めての方は、ストレスが増大する活動的なスポーツには参加しないでください。
- スキャンダル、喧嘩など、中枢神経系や血圧に悪影響を与える可能性のある状況は避けるべきです。
リハビリテーションプログラムは患者一人ひとりに合わせて個別に作成されます。回復過程においては、患者の状態に応じてプログラム内容が変更される場合があります。浮腫や残存疼痛症候群がある場合は、理学療法が用いられることがあります。四肢麻痺の場合は、血液循環とリンパの流れを改善し、神経筋伝導と感覚を高めるために、マッサージと手技療法が処方されます。運動療法は、失われた機能の回復、反射神経の伝達経路の形成、前庭器官の働きの安定化に役立ちます。
防止
専門家によると、多くのがん病態は人間の栄養と関連していると言われています。例えば、赤身肉を好むことは、様々な種類のがんと関連しています。アルコール飲料、喫煙、低品質で不自然な食品の摂取も悪影響を及ぼします。
医師の推奨:
- カロリー摂取と身体活動のバランスを保ちます。
- 正常な体重を維持するため;
- 身体的に活動的であること。
- 食事では果物、野菜、葉野菜を優先し、インスタント食品や赤身の肉は避けます。
- アルコール摂取を制限してください。
腫瘍の発生に対する抵抗力を強化するには、十分な夜間の休息も重要です。質の高い睡眠は、ホルモン状態の正常化と主要な生命維持プロセスの安定化に貢献します。同時に、睡眠不足はストレスレベルの上昇や健康的な生活リズムの乱れにつながり、脳髄膜腫の発生につながる可能性があります。
予防のために、定期的な検査を忘れずに受け、適切なタイミングで医師の診察を受けることを強くお勧めします。
予測
良性の脳髄膜腫が、周囲の組織に転移することなく早期に発見されれば、予後は良好とみなされます。ほとんどの患者は完全に回復しますが、約3%の症例で病状の再発が見られます。非定型腫瘍は約40%の患者で再発しやすく、悪性腫瘍は75~80%の患者で再発しやすい傾向があります。
専門医は、病変の局在部位に応じて髄膜腫の再発を5年以内と定義しています。再発の可能性が最も低いのは、頭蓋冠付近に位置する腫瘍です。トルコ鞍部付近の腫瘍はやや再発しやすく、楔状骨体部付近の病変はさらに再発しやすい傾向があります(5年以内に、このような髄膜腫の34%が再発します)。楔状骨翼部および海綿静脈洞付近に限局する病巣は、再発の可能性が最も高く(60~99%)、再発率も高くなります。
病気の結果は、自分自身の健康に対する責任ある態度と、適切なタイミングでの医師への紹介に直接左右されます。
脳髄膜腫に対するアルコール
脳髄膜腫の部位に関わらず、この疾患と診断されたすべての患者はアルコール飲料を断つべきです。良性癌も含め、いかなる癌ともアルコール飲料の併用は禁忌です。また、化学療法を受けている患者もアルコールは禁忌です。少量のアルコール飲料でも、患者の死に至る深刻な結果をもたらす可能性があります。
この禁止の理由は次のとおりです。
- 免疫防御が損なわれ、真菌、微生物、またはウイルス感染の発生に好条件が生まれます。
- 身体は余分な負荷を負い、腫瘍の進行と戦うためにエネルギーを向ける代わりに、アルコール中毒を解消するためにエネルギーを費やします。
- 化学療法薬の副作用が増強されます。
- 肝臓と腎臓への負担が増大し、肝不全や腎不全のリスクが高まります。
- 転移のリスク増加;
- 患者の健康状態が著しく悪化し、症状が悪化します。
場合によっては、アルコールは化学療法中に以前に達成された効果を打ち消す可能性があるため、髄膜腫の患者はアルコールを完全に避けることが重要です。
障害
障害認定が認められるかどうかは、いくつかの要因によって決まります。
- 腫瘍の悪性度または良性度。
- 外科的介入の可能性、事実および質(完全性)。
- 再発があった場合;
- 機能障害の性質および程度、障害の存在。
- 年齢、職業などの社会的基準から。
患者の脳障害が安定しているか悪化している場合、またはセルフケアや運動などに制約がある場合には、最初の障害グループが割り当てられます。
2 番目のグループは、良性、悪性、または転移性の腫瘍の手術を受けたがリハビリテーションの予後は不良、または中程度だが永続的な障害のある人に適用されます。
3 番目のグループは、適切な見当識、認知能力、運動能力、および労働活動を妨げる中程度の脳機能障害を持つ患者に割り当てられます。
脳髄膜腫に顕著な症状がない場合、治療後の患者の労働能力が維持され、障害グループの付与は不可能です。


