記事の医療専門家
新しい出版物
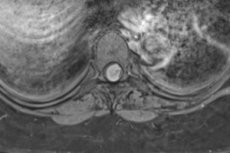
脊髄は脊柱管内にあるため、脊髄の鞘(脊髄膜)に発生する腫瘍は脊髄髄膜腫と定義されます。
髄膜腫はこの部位で2番目に多い腫瘍であり、そのほとんど(95%)は良性です。[ 1 ]
疫学
脊髄髄膜腫は原発性脊髄腫瘍の25~30%を占めます。最も多く発生する部位は胸椎(症例の65~80%)で、頸椎では14~27%、腰椎では4~5%程度です。
脊髄髄膜腫は中年期および老年期に形成され、女性では男性よりほぼ 3 倍多く見られます。
原因 脊髄髄膜腫
このような腫瘍は脊髄腫瘍と呼ばれますが、脳組織には影響を与えません(髄外腫瘍、すなわち脳外腫瘍です)。腫瘍は脊髄硬膜(脊髄硬膜)内に発生するため、専門家はこれらの腫瘍を硬膜内腫瘍と呼びます。「脊髄髄膜腫」という用語も使用されます。
脊髄鞘の形成原因は、脊髄鞘細胞の異常増殖です。病的な増殖は、通常、上部(硬膜)鞘ではなく、硬膜に付着する中部(クモ膜脊髄鞘)で多く発生します。脊髄クモ膜鞘は疎性結合組織(クモ膜内皮)で構成され、硬膜とは硬膜下腔によって隔てられ、その下の軟膜(脊髄軟膜)とは脳脊髄液(髄液)で満たされたクモ膜下腔によって隔てられています。
しかし、脳脊髄液の再吸収に関与するクモの巣細胞の異常な増殖の原因は不明である。[ 2 ]
病因
髄膜腫の原因は不明であるにもかかわらず、その発症はいくつかの遺伝子、特に腫瘍抑制タンパク質マーリン、アポトーシス(プログラム細胞死)の抑制因子であるタンパク質サービビン、血小板中に存在し細胞機能の全身調節因子として働く可能性がある血小板由来増殖因子(PDGF)、血管内皮増殖因子(VEGF)などをコードする遺伝子の変異に起因すると考えられています。
さらに、一部の髄膜腫では性ホルモン受容体が発見されており、研究者らはそれが腫瘍の成長に関与しているのではないかと推測している。[ 4 ]
脊髄髄膜腫細胞の悪性度には3つのレベルがあります(組織学的検査によって判定されます)。
- グレード I は良性の髄膜腫です。
- グレード II - 非典型髄膜腫;
- グレード III - 未分化または悪性髄膜腫(ほとんどの場合、転移起源)。
症状 脊髄髄膜腫
通常、脊髄髄膜腫は非常にゆっくりと成長し、何年もかけて症状が現れます。しかし、腫瘍が大きくなると、脊髄腫瘍または脊髄神経根が圧迫されます。これにより、脳から末梢神経系への神経インパルスの伝導が阻害され、運動障害や感覚障害など、様々な神経症状を引き起こします。
まず、背部、つまり腫瘍が形成された脊椎部分に痛みが生じることがあります。例えば、頸椎(C1-C4)の髄膜腫では、後頭部および頸部の痛み、感覚低下(触覚、温度、痛み)、体幹肩甲帯の知覚異常(しびれ)、脊椎に起因する運動障害(上肢の運動困難および歩行障害)がみられます。[ 5 ]
この腫瘍塊は主に胸椎中部(Th1-Th12)に発生し、胸椎髄膜腫と呼ばれます。初期症状としては、胸部の感覚障害、四肢の痙縮および筋力低下、反射運動を含む運動障害などが挙げられます。
腰椎(L1-L5)の髄膜腫は骨盤内臓器(膀胱と腸)の機能を障害します。[ 6 ]
合併症とその結果
脊髄髄膜腫の主な合併症および結果は、下肢の痙性麻痺(弛緩性麻痺)または四肢麻痺、つまりすべての四肢の運動機能の喪失です。
腫瘍が頸部に限局している場合は、片麻痺性ブラウン・セカール症候群を発症します。
髄膜腫は石灰化を起こし、脊髄への圧迫が増大することがあります。腫瘍の硬膜外転移や悪性化は、患者の状態を著しく悪化させます。[ 7 ]
診断 脊髄髄膜腫
脊髄髄膜腫は画像検査なしでは検出できないため、まず機器による診断(静脈内造影剤を用いたMRI、脊髄造影に続いてCT(コンピューター断層撮影)、脊椎および脊髄のX線検査)が行われます。
臨床検査では、標準的な臨床血液検査だけでなく、アルコールの生化学分析も行われます。[ 8 ]
差動診断
鑑別診断では、椎間板突出、脊椎変形性関節症、筋萎縮性側索硬化症 (ALS)、脊髄空洞症、脊椎型多発性硬化症、くも膜嚢胞、および同様の症状を伴う腫瘍塊 (神経鞘腫、血管腫、血管芽細胞腫、星状細胞腫など) の存在を除外する必要があります。
処理 脊髄髄膜腫
小さな無症状の髄膜腫は画像検査(CTスキャンまたはMRI)で監視されます。
運動障害や感覚障害を引き起こす脊髄髄膜腫の場合、専門家は薬物療法などの選択肢を考慮しておらず、主な方法は外科的治療、つまり脊髄の圧迫を解除するために腫瘍を除去することです。
この手術は複雑です。腫瘍にアクセスするために椎骨の一部を切除する椎弓切除術と、その後(腫瘍を切除した後)脊椎を安定させるための脊椎固定手術が必要となるからです。
場合によっては、腫瘍のサイズを縮小するために手術前にコルチコステロイドが処方されることがあります。
髄膜腫が未分化または悪性であった場合、切除後に放射線療法が用いられる。[ 9 ]
防止
脊髄髄膜腫の形成予防に関する推奨事項はありません。
予測
脊髄髄膜腫の結果は細胞の悪性度に直接左右され、未分化腫瘍や悪性腫瘍の予後は良好とは言えません。
同時に、グレードIの髄膜腫はほとんどの場合(死亡率は最小限で)切除され、腫瘍を完全に切除できれば約80%の患者が治癒します。しかし、10年以上経過すると、平均9~10%の患者が再発を経験します。


