疫学
アデノイドは、幼児期および就学前の子供の90%以上に診断されます。上気道の炎症過程に対する反応として起こるアデノイド炎に適切な治療が行われない場合、アデノイドは比較的急速に大きくなり、鼻呼吸が著しく阻害され、耳鼻咽喉科臓器だけでなく、他の臓器や器官系にも併発する疾患を発症します。
咽頭扁桃肥大を伴う慢性アデノイド炎は、主に3歳から10歳の幼児(70~75%)に発症し、残りの疾患はより年齢の高い人に発生します。咽頭扁桃肥大は、成人、高齢者、さらには老齢期にも発生する可能性がありますが、これらの年齢層では平均して症例の1%以下です。
原因 アデノイド
幼児の場合、ある年齢までのアデノイド組織の肥大は、空気の流れによって微生物が上気道に侵入する際の経路上に保護システムが形成されることを反映する生理現象に起因すると考えられます。
アデノイド組織は単一のバリア構造の一部であるため、感染の影響に対してはまず代償機能を動員することで反応します。時間の経過とともに、リンパ組織の生理的再生プロセスが阻害され、萎縮した反応性濾胞とその後再生する濾胞の数が徐々に増加し始めます。
アデノイドの原因は様々ですが、最も多いのは、外部から扁桃腺実質に侵入する感染(例えば、ブドウ球菌に感染した母乳)であり、扁桃腺実質の保護的肥大を引き起こします。アデノイドの急速な成長は、多くの場合、小児期の感染症(麻疹、猩紅熱、百日咳、ジフテリア、風疹など)によって引き起こされます。様々な部位の結核を患う小児では、2~3%の症例でアデノイド疣贅がMBTに感染することがあります。アデノイドの発生には、梅毒感染が一定の役割を果たしている可能性があります。例えば、A. Marfan は、臨床的に「アデノイド疣贅」と診断された57人の乳児のうち、28人に先天性梅毒が認められ、11人の乳児ではこの疾患の存在が非常に高い確率で診断されました。しかし、ほとんどの場合、咽頭扁桃の肥大と慢性アデノイド炎の発症は、リンパ素因を伴って発生します。リンパ素因は、リンパ器官の全身的形態学的および機能的変化を特徴とし、血液中の絶対的および相対的リンパ球増多、鼻咽頭のリンパ節およびリンパ組織の増加として現れます。後者の状況は、咽頭扁桃の感染症の発症とさらなる肥大を促進します。リンパ素因では、胸腺の肥大がしばしば検出されます。Yu.E. Veltishchev (1989) が指摘しているように、リンパ素因を患っている子供は、体重が多いのに青白く、体の感染に対する抵抗力が低下していることが特徴です。彼らは青白く、繊細で傷つきやすい皮膚をしており、頸部の微小多腺腫、咽頭のリンパ組織肥大を呈し、多くの場合、咽頭扁桃に見られます。急性呼吸器疾患、扁桃炎、中耳炎、気管気管支炎、肺炎を発症しやすく、喘鳴も起こりやすい。このような小児では、アデノイドが貧血や甲状腺機能不全を併発することが多い。リンパ性素因を持つ小児の突然死例が報告されており、このタイプの素因の特徴である交感神経副腎機能不全と副腎皮質機能低下が関連している。同時に、近親者にもアデノイド、慢性扁桃炎、その他のリンパ系肥大や機能不全の兆候が認められる。
危険因子
アデノイド組織肥大の素因としては、加齢に伴う免疫機能の不全、咽頭の炎症性疾患、小児期の様々な感染症、頻繁な急性呼吸器ウイルス感染症による子供の体のアレルギー反応の増加、内分泌疾患、ビタミン欠乏症、体質異常、真菌の侵入、不利な社会環境および生活環境、放射線、および体の反応性を低下させるその他の種類の曝露などが挙げられます。アデノイドの肥大は、頻繁な炎症プロセスの結果として生じる重大な機能的ストレスに対する体の適応の兆候の1つです。咽頭扁桃肥大の原因の1つは、免疫の調節因子として機能するサイトカイン系の障害、特に副腎皮質層の機能低下を伴う炎症プロセスであると考えられています。
病因
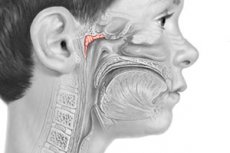
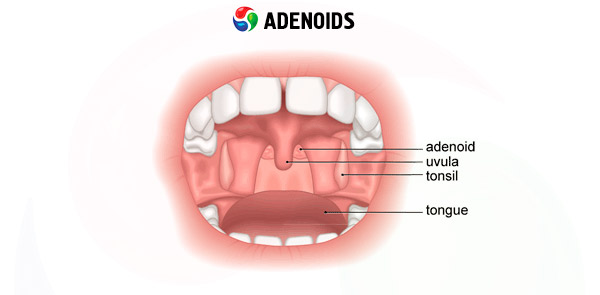
鼻呼吸において、抗原形成因子や大気中の有害物質を含む吸入空気の経路に位置する最初の孤立性リンパ節構造は、咽頭扁桃(BSプレオブラジェンスキーとA.Khミンコフスキーは、このリンパ節構造を「鼻咽頭扁桃」と呼ぶ方が適切であると考えました)またはアデノイド疣贅(咽頭扁桃、または第3扁桃)です。正常な咽頭扁桃は、厚さ5~7mm、幅20mm、長さ25mmです。 3番目の扁桃腺は、1860年にJ. Szermakによって初めて人間の体内で発見され、慢性肥大性アデノイド炎の臨床像は1869年にG. Luschka、1870年にMayerによって記述されました。病的に肥大した咽頭扁桃腺を「アデノイド疣贅」と呼んだのはMayerでした。
肉眼的に見ると、扁桃は全長にわたって隆起し、その間に溝が存在します。溝は後方で一点に収束し、一種の袋状を形成します。G. ルシュカによれば、これはかつて存在した下垂体管の原型です。咽頭扁桃は幼少期にのみ十分に発達します。出生時には、咽頭扁桃は様々な外観を呈することがあります。L. テストゥットは新生児の咽頭扁桃を3つのタイプに分類しました。扇形で小さなリンパ隆起を持つタイプ、大きなリンパ隆起を持つタイプ(円蓋型)、そしてリンパ隆起の表面に顆粒が付加されたタイプです。
小児期にはアデノイド疣贅は柔らかく弾力性があるように見えますが、時間の経過とともにリンパ組織の一部が結合組織に置き換わり、退縮のプロセスが始まるため、疣贅は密度が高くなります。咽頭扁桃には血管が豊富に存在し、そこにある粘液腺は白血球、リンパ球、マクロファージを含む粘液を大量に分泌します。12歳から咽頭扁桃は徐々に縮小し始め、16~20歳までには通常、アデノイド組織のわずかな残骸のみが残り、成人では完全に萎縮することがよくあります。咽頭扁桃に病理学的変化が生じると、過形成、すなわちリンパ節形成の真の肥大によって疣贅は増大します。したがって、咽頭扁桃腺が肥大すると、正常な扁桃腺と同じ形態的構造が保持されますが、慢性炎症の特徴的な特定の特徴が伴います。
形態学的には、咽頭扁桃は、鼻咽頭ドーム領域の広い基部に位置する淡いピンク色の構造物として現れます。肥大すると、前方では後鼻孔と鋤骨、後方では咽頭結節、側方では咽頭ポケットと耳管の鼻咽頭開口部に達することがあります。通常、肥大した咽頭扁桃の大きさは、後鼻腔鏡検査で視覚的に判定される程度に分類されます。
- 肥大度 I (小さいサイズ) - リンパ節組織が鋤骨の上部 3 分の 1 を覆います。
- II 度 (中程度の大きさ) - リンパ節組織が鋤骨の上部 2/3 (中鼻甲介の後端の高さ) を覆います。
- グレードIII:後鼻孔(下鼻甲介後端の高さ)を完全に覆う。鼻咽頭ドーム部に位置する主要な孤立性リンパ節様構造に加え、粘膜濾胞装置の肥大によって生じる側方構造も臨床的に重要な意義を持つ。これらの構造は、咽頭ポケットや耳管の開口部(管状扁桃)を塞ぐことが多い。
咽頭扁桃の表面は、他のリンパ節組織と同じ粘膜で覆われています。陰窩および鼻咽頭の残りの表面は、多層繊毛上皮で覆われています。咽頭扁桃を覆う粘膜が肥大し炎症を起こすと、鮮やかなピンク色または赤色、時には青みがかった色調を呈し、粘液膿性の分泌物で覆われ、咽頭後壁を多量に流れ落ちます。アデノイドの悪影響は、通常、鼻呼吸の障害だけにとどまりません。咽頭扁桃肥大によって鼻腔と鼻咽頭の血行が阻害され、鼻腔と副鼻腔(通常は)だけでなく、下垂体鞍部にも鬱血が生じる可能性があります。その結果、視床下部やその他の内分泌系と密接に関連する最も重要な内分泌腺の一つである下垂体の機能が阻害されます。その結果、発達中の子供の身体に様々な身体的および精神的・情緒的障害が生じます。
症状 アデノイド
主な症状は、鼻呼吸の障害と持続的な鼻水です。ほとんどの子供では、アデノイドが特徴的な顔型(アデノイド様顔貌)を形成します。無関心な表情と青白い肌、口が半開き、滑らかな鼻唇溝、軽度の眼球突出、下顎の垂れ下がりです。顔面骨の形成が阻害され、歯系、特に上顎の歯槽突起が狭まり、前方にくさび状に突出する異常な発達が見られます。口蓋は著しく狭まり、位置が高くなります(ゴシック口蓋 - ヒプスタフィリア)。上顎切歯は異常に発達し、著しく前方に突出し、位置も不規則です。虫歯が早期に発生します。硬口蓋が高く立っているため、鼻中隔が湾曲し、鼻腔が狭くなります。
小児では、成長、言語発達、身体的・精神的発達が遅れます。声の響きが失われ、鼻孔が鼻腔に詰まることで鼻声(「鼻閉」)となり、嗅覚が低下します。アデノイド肥大により正常な呼吸と嚥下が妨げられます。鼻の機能が低下し、副鼻腔炎を発症します。鼻水が止まらない鼻水は、鼻前庭と鼻唇溝の皮膚を刺激し、鼻水を頻繁に飲み込むことで胃腸障害を引き起こします。
浅く頻繁な口呼吸を長時間続けると、難聴(「鶏の胸」)の異常な発達、貧血を引き起こします。口を開けたままの不眠症で、いびきをかきます。ぼんやりとした状態、記憶力と注意力の低下は、学業成績に影響します。口から浄化されていない冷たい空気を絶えず吸入すると、扁桃炎、慢性扁桃炎、喉頭気管支炎、肺炎、そしてまれに心血管系の機能不全を引き起こします。副鼻腔の通気障害を伴う鼻腔粘膜の鬱血性変化とそこからの分泌物の流出は、副鼻腔の化膿性損傷の一因となります。耳管の咽頭開口部の閉鎖は、導通型の難聴、再発性および慢性の中耳疾患の発症を伴います。
同時に、子どもたちの全身状態は悪化します。易刺激性、涙もろさ、無関心などが見られます。倦怠感、皮膚の蒼白、栄養低下、疲労感の増加などが見られます。呼吸不全だけでなく、神経反射のメカニズムに基づく症状も数多く見られます。精神神経学的および反射的障害(神経症)、てんかん様発作、気管支喘息、夜尿症(夜尿症)、強迫性発作性咳嗽、声帯痙攣の傾向、視力障害、顔面筋の舞踏運動様運動などがその例です。
全身の免疫反応が低下し、アデノイドは感染症やアレルギーの原因となることもあります。お子様の身体に生じる局所的および全身的な障害は、鼻呼吸困難の持続期間と重症度によって異なります。
アデノイドが鼻咽頭全体を覆い、自由な鼻呼吸を妨げる、つまり鼻腔の共鳴器と発声器の機能を阻害すると、発声障害が認められます。子音「M」と「N」の発音は難しく、「B」と「D」のように聞こえます。このような「鼻」母音の発音は、軟口蓋麻痺または解剖学的欠損(瘢痕、口蓋裂など)によって生じる開鼻音とは対照的に、閉鼻音と呼ばれます。
アデノイドが耳管に与える影響(鼻咽頭開口部の閉塞、耳管扁桃肥大、耳管粘膜の感染症(慢性耳管炎、耳管炎))は、圧倒的多数の症例で周期的または永続的な難聴を引き起こし、子供の発達の遅れ、ぼんやりとした態度、不注意などを引き起こします。耳管起源の難聴により、幼児は発話の習得が困難になり、しばしば歪んだ発音をします。
濃厚で粘性の鼻水が持続的に出ると、上唇の皮膚に炎症や軟化が起こり、鼻前庭の皮膚が腫れて湿疹が発生します。
「アデノイド」の子供は、口呼吸を繰り返すことで、顔面骨格の発達に様々な異常が生じます。特に上顎の形状は顕著に変化します。上顎は狭くなり、前方に伸びて楔形になります。歯槽突起と歯が下顎弓よりも前方に突出するため、上歯が下歯の歯槽頂面を覆うようになり(いわゆる上顎前突症)、不正咬合につながります。硬口蓋は発達を続け、鼻腔内に突出し、ゴシック様式の大聖堂の丸天井のような深い窪みを形成します(「ゴシック」口蓋)。同時に、下顎の発達が遅れ(小顎症)、顔面骨格の変形がさらに顕著になり、不正咬合が悪化します。
アデノイドが適時に消毒されない場合、合併症は避けられず、子供の身体的および精神的発達の多くの障害、ならびに感覚器官および内臓機能の多くの障害として現れます。しかし、多くの臨床観察により、アデノイドの大きさと合併症の頻度、種類、および重症度との間に相関関係はないことが立証されています。多くの場合、小さなアデノイドは、さまざまな臓器やシステムに重大な合併症を引き起こす可能性があります。この現象は、アデノイド疣贅の実質に小さいながらも多数の膿瘍性濾胞があり、豊富な血液供給とリンパドレナージにより、近くの解剖学的構造だけでなく、鼻咽頭をはるかに超えた臓器やシステムに病原性微生物の播種が発生するという事実によって説明されます。
アデノイド肥大は可逆的なプロセスです。思春期には逆の発達が見られますが、合併症は残存し、しばしば障害につながります。
どこが痛みますか?
合併症とその結果
合併症の中で最も多く見られるのは、慢性でしばしば悪化するアデノイド炎、口蓋扁桃の急性炎症、喉頭気管炎および肺炎、耳管カタル、耳管炎、急性化膿性中耳炎です。小さな子どもは、鼻咽頭から喉頭部に入った痰を咳で吐き出す方法がわからないため、飲み込んでしまいます。感染した粘液を飲み込むことで、消化器系の機能障害を発症することがよくあります。
眼瞼炎、結膜炎、潰瘍性角膜炎などの眼合併症もよく見られます。
多くの場合、アデノイドの成長は、くる病のような性質の骨格発達障害(狭い「鶏」胸、脊椎の脊柱後弯症および側弯症、下肢の変形など)を引き起こします。これらの変化は、ビタミンD欠乏症に関連するアデノイドの代謝プロセスの頻繁な中断と関連しています。
咽頭扁桃肥大は通常、扁桃実質の慢性炎症を伴いますが、扁桃溝への病原性微生物の蓄積は炎症過程を著しく悪化させ、扁桃を膿に浸されたスポンジのような状態に変化させます。この緩慢な炎症は慢性アデノイド炎と呼ばれ、小児のアデノイド症の経過を著しく複雑化し、多くの場合、様々な化膿性合併症を引き起こします。
鼻咽頭からの炎症プロセスは、特に急性カタルや上気道の頻繁で長期的な炎症性疾患において、咽頭、喉頭、気管支に容易に広がります。粘液膿性分泌物が喉頭に流れ込むと、特に夜間に持続的な咳を引き起こします。局所リンパ節(頸部、顎下腺、後頭)はしばしば著しく腫大します。慢性アデノイド炎の周期的な増悪は、体温の上昇、鼻咽頭の局所的な擦過痛、粘液膿性分泌物の増加、頭蓋底、後頭部、眼窩への痛みの放散を伴います。すでに肥大している咽頭扁桃は急激に拡大し、後鼻孔を完全に閉塞します。このような場合、子供の全身状態は著しく悪化します。子供は無気力になり、イライラし、鼻咽頭の痛みのために頻繁に泣き、食欲を失い、食事中に嘔吐することがよくあります。
アデノイドに巣を作る感染症に関連するもう1つの合併症は、急性アデノイド炎です。これは、鼻腔後部または鼻咽頭の咽頭痛です。場合によっては、この合併症はカタル性炎症として発生し、まれに濾胞性咽頭痛として発生します。この病気は通常、幼児に発生し、高体温(39〜40℃)とともに突然発症します。同時に、鼻呼吸が完全に阻害され、耳の痛みと夜間の発作性咳嗽が起こります。急性アデノイド炎は、咽頭扁桃の病的な肥大がなくても自然発生する可能性がありますが、ほとんどの場合、この肥大を伴う扁桃の感染が急性炎症プロセスの発生を引き起こします。症状は通常、慢性アデノイド炎の悪化と同じですが、炎症の重症度と全身状態がさらに悪化している点のみが異なります。また、局所リンパ節が腫れて痛みを伴います。鼻咽頭からの分泌物は豊富になり、膿性になります。子供は文字通りそれを窒息させ、咳き込んで吐き出すことができず、それを飲み込みます。これにより、胃粘膜の急性炎症や消化不良障害がしばしば引き起こされます。幼少期の耳管が短く太いことは、特に親が子供に鼻をかむように教えようとする場合に、感染が中耳に入り込む一因となります。これらの試み中に鼻咽頭内の圧力が上昇すると、膿性分泌物が中耳に入りやすくなり、急性化膿性中耳炎が発生します。
急性アデノイド炎は、合併症が発生しない場合は、通常の扁桃炎と同様に、適切な集中治療により 3 〜 5 日で回復します。
もう一つの合併症群は反射障害です。AG・リハチェフ(1956)は、反射障害は咽頭扁桃の神経受容器に由来するか、あるいは鼻粘膜の付随的な変化の結果として生じる可能性があると考察しました。20世紀半ばに様々な研究者によって行われた組織学的研究により、咽頭扁桃には多数の髄質および非髄質の神経線維、そして扁桃の間質と実質の両方に終結する受容器が存在することが明らかになりました。これらの神経組織は、鼻咽頭を通過する空気の流れに反応し、栄養構造を介して視床下部、下垂体、その他の皮質下神経中枢と密接に関連しているため、上気道の解剖学的領域全体の形態的発達に重要な役割を果たします。これらの神経組織は、身体の栄養供給とその機能の反射調節に重要な役割を果たしています。
反射障害には、夜尿、頭痛、喘息発作、喉頭けいれん、子供の自発的なしかめっ面を思わせる顔面筋の舞踏様収縮などが含まれます。
「アデノイド」児にみられる神経精神疾患、例えば記憶障害、知的発達の遅れ、持続的な無気力と眠気、注意欠陥障害などは、アデノイド疣贅が下垂体に及ぼす病理学的影響によって引き起こされます。下垂体は咽頭扁桃と密接な関係があり、神経形成を介するだけでなく、胎児期に頭蓋咽頭管が存在するため、直接的な影響も受けます。頭蓋咽頭管は、いわゆるルトカ嚢から始まり、下垂体に直接つながっています。この管を通して、身体の発達を担う下垂体前葉との血管連絡が行われます。この葉の機能低下は、子供の成長遅延と性的成熟の遅延につながります。アデノイドを除去することで、この欠陥が補われ、ニッチ関連反射障害のほとんどが解消されます。
診断 アデノイド
咽頭扁桃が肥大した子供は、その特徴的な外見で判別できます。
病歴には、長引く鼻水とそれに続く微熱状態を伴う頻繁な呼吸器ウイルス性疾患、他の耳鼻咽喉科臓器への損傷を伴う小児の全身状態の進行性悪化が示されています。
身体検査
アデノイドの大きさと硬さは、後鼻鏡検査と鼻咽頭の指診によって判定されます。アデノイドの成長の程度は、鼻腔と鼻咽頭の側面からのX線撮影によって判定されます。
 [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ]
実験室研究
臨床血液検査および尿検査、鼻咽頭分泌物の細菌叢および抗生物質に対する感受性の細菌学的検査、アデノイド組織表面からの印刷物の細胞学的検査。
機器研究
鼻咽頭の直接的な精密検査は、後鼻鏡検査によって行われます。この検査では、アデノイド疣贅が、鼻咽頭の円蓋部に位置する、基底が広い不規則な形状の隆起として観察されます。疣贅には4~6個の縦溝があり、最も深いものは中央部にあります。まれに、球面状の隆起が認められる場合もあります。この場合は、個々の深いポケットが認められます。
小児のアデノイド疣贅は柔らかく、ピンク色です。成人では通常、やや濃く、淡い色をしています。まれに、硬化性で非常に濃密な形成がみられることがあります。鼻咽頭および鼻腔を満たす粘液分泌物、鼻甲介の腫脹または肥大が観察されます。鼻腔粘膜の貧血後、発声中に前鼻鏡検査を行うと、アデノイドの増殖が咽頭後壁に沿って移動する様子が観察されます。アデノイドの存在を示す間接的な兆候として、口蓋扁桃の肥大、特に咽頭後壁のリンパ濾胞の肥大が挙げられます。軟口蓋の可動性制限が特徴的です。
鼻咽頭部の側面X線撮影は、アデノイド組織の肥大度を客観的に判定する方法であり、同時に鼻咽頭部の構造的特徴を検出することも可能であり、これは外科的介入において特に重要です。幼児で後鼻鏡検査が困難な場合、鼻咽頭部の指診が広く用いられます。
アデノイドの組織学的観察では、網状結合組織で構成され、そのループにはリンパ球が詰まっていることが示されています。濾胞の胚中心には、核分裂の様々な段階にあるリンパ球が観察されます。アデノイドの表面は、多層構造の円筒状繊毛上皮で覆われています。一部の領域では、遊走したリンパ球が上皮を貫通しています。
何を調べる必要がありますか?
どのように調べる?
差動診断
アデノイドの鑑別診断は、患者の診察において非常に重要な段階です。なぜなら、鼻咽頭は、アデノイドとは根本的に異なる、多くの容積性疾患が発生する可能性のある領域だからです。アデノイドに使用される非外科的または外科的方法の使用は、一部の疾患において回復不可能な結果につながる可能性があります。アデノイドは、鼻呼吸困難、鼻および鼻咽頭からの粘液膿性分泌物を伴う鼻腔のすべての疾患、鼻咽頭の容積性良性および悪性腫瘍、特異的肉芽腫、鼻および鼻咽頭の先天異常(例えば、後鼻孔閉鎖症)と区別する必要があります。特に成人では、再発性アデノイドには特別な注意を払う必要があります。このような場合、患者は腫瘍プロセス(反転乳頭腫、上皮腫、肉腫)を除外する方向で検査されるべきであり、次の外科的介入の前に生検が行われます。
連絡先
処理 アデノイド
アデノイドの治療は、自由な鼻呼吸を回復し、上気道の頻繁な疾患や鼻呼吸の長期障害によって引き起こされる耳鼻咽喉器官、内臓、および身体系の付随疾患の発症を防ぐことを目的としています。
入院の適応
腺切開手術の必要性。
アデノイドの非薬物治療
咽頭後壁および鼻腔内のUFチューブ、アデノイド組織のヘリウムネオンレーザー治療、後頸部、耳介後部および後頭リンパ節に対するジアテルミーおよびUHF、ミネラルウォーターを使用した鼻腔および鼻咽頭の粘膜から抗原を除去する洗浄療法(いわゆる「鼻シャワー」)、点鼻スプレー「アクアマリス」および「フィジオマー」、オゾン療法、酸素カクテル、泥療法。サナトリウムおよび温泉療法(気候および温泉泥リゾートおよび温暖な季節):希釈されていない海水およびヨウ素臭素水による真空水治療法、泥溶液、二酸化炭素水で鼻咽頭を洗浄した後の吸入療法、泥溶液、フィトンチッド、植物油、泥溶液の鼻腔内電気泳動、光線療法(たとえば、ライトガイドまたは鼻腔を介した鼻咽頭のレーザー照射)。
アデノイドの薬物治療
ホメオパシーのリンパ親和性薬:ウムカロール、トンシルゴン、トンシルトレン、ヨブマリシュを、年齢に応じた用量で、様々な投与計画に従って1~1.5ヶ月間服用します。アデノイドに対するリンパミオソットの有効性は証明されていません。
アデノイドの外科的治療
アデノイド組織の切開、凍結、レーザーおよび超音波による破壊。
アデノイドの治療は、局所療法と全身療法を組み合わせた包括的なアプローチが必要です。特に進行した症例では、リンパ節組織に炎症が進行し、身体的および精神的障害が認められる場合が挙げられます。このような症状のある子どもは、心身症および機能障害の有無に応じて、小児科医、児童心理療法士、内分泌科医、内科医、聴覚士、音声科医などの専門医による診察を受ける必要があります。
アデノイドの治療は主に外科手術(アデノイド切開術とアデノイド切除術。これらの手術の違いは、アデノイド切開術では肥大した咽頭扁桃腺自体のみが除去されるのに対し、アデノイド切除術では除去可能な鼻咽頭の側壁の残りのリンパ組織が除去されることです)、特にグレード II および III のアデノイドの場合に行われます。
アデノイドの外科的治療はどのような場合に適応されますか?
適切な適応があれば、腺切開術はどの年齢でも実施されます。
乳児の場合、鼻呼吸障害、睡眠中の呼吸音(特に喘鳴呼吸)、吸啜困難(息切れのために乳房から離れる、または全く吸啜を拒否する)などの症状がある場合、アデノイドの外科的治療は必須です。再発性アデノイド炎、耳管炎、気管支炎なども手術の適応となります。この年齢層の小児で、頻繁な耳炎、他の原因では説明できない長期間の微熱、他の重大な感染巣(例えば慢性扁桃炎)がない状態での長期間の敗血症、神経中毒(けいれん、髄膜炎、体性反射の変化)を呈する場合は、慢性アデノイド炎の増悪期であっても、適切な抗菌薬の投与下でアデノイド切開術が認められます。
5~7歳の小児では、アデノイドに起因する鼻呼吸困難、発声障害、中耳の炎症性疾患およびその合併症がある場合には外科的治療の対象となります。また、頸部リンパ節炎、原因不明のリンパ熱または微熱、再発性扁桃炎、鼻炎、副鼻腔炎、眼感染症、喉頭気管支炎、胃腸障害、顔面骨格および胸部の変形、反射障害(喉頭痙攣および夜尿症、発作性けいれん性咳嗽、頭痛など)がある場合にも、この年齢でのアデノ切開術が行われます。
成人の腺切開術は、鼻咽頭のリンパ節組織が耳管の開口部の周囲に集中し、カタル性および化膿性中耳炎、副鼻腔炎、慢性気管支肺炎からの回復を妨げている場合でも行われます。
一部の海外の著者は、アデノイドの外科的治療を受けたあらゆる年齢の患者(アデノイドを有する患者)に対し、主な外科的介入後の術後経過をより良好にするために、前頭洞蜂窩織切開術または乳突骨切除術を受けることを推奨しています。これは副鼻腔の外科的介入にも同様に当てはまります。
禁忌
咽頭扁桃が肥大していても、アデノイド症や上記のような合併症を引き起こさない場合は、アデノイド切除術は行いません。アデノイドの外科的治療は、単純な病因による局所的および全身的炎症過程(急性アデノイド炎および扁桃炎、上気道のアデノウイルス感染症、急性鼻炎など)がある場合は行いません。手術はこれらの疾患の終息後2~3週間後に行います。インフルエンザなどの感染症の流行時、活動期の結核、歯および上顎領域の感染巣の存在、血清陽性梅毒、心臓および腎臓の疾患の非代償状態、血友病の場合は、手術は行いません。アデノイドの外科的治療は、効果的に治療できる他の疾患の場合は延期されます。軟口蓋および硬口蓋の先天異常(口蓋裂)の場合、および咽頭粘膜の重度の萎縮、前咽頭炎、および咽頭炎の場合にアデノイドを除去すると、基礎疾患の機能的および栄養的障害が悪化します。
 [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ]
アデノイド手術はどのように行われますか?
アデノイドの外科的治療を行う前に、一般的に受け入れられている規則に従って、いくつかの活動を含む術前準備に十分な注意を払う必要があります(残念ながら、これらの規則はしばしば完全には守られず、アデノイドの外科的治療の準備は「短縮されたプログラム」に従って行われ、それがしばしば深刻な、時には致命的な合併症につながります)。
- 彼らは、病歴を注意深く収集し、子供が最近何らかの感染症にかかったかどうか、ここ数週間に病気の子供と接触したかどうか、伝染病の危険な環境にいたかどうかを調べます。子供が出血の増加に苦しんでいるかどうか、遺伝的特徴を見つけます。
- 一連の検査(胸部X線、血液検査(一般的な臨床および止血指標)、尿検査、結核および梅毒の血清学的検査、必要に応じてその他の検査)、咽頭ぬぐい液によるジフテリア菌の保有の有無の検査)が実施されます。
- 小児科医が手術の禁忌を特定するために子供を診察し、歯科医が診察し、必要に応じて他の専門医が診察する。
- 全身麻酔下で手術を行う予定の場合、前日に麻酔科医兼蘇生医が子供を診察します。
多くの耳鼻咽喉科小児科医は、術後の化膿性炎症性合併症を予防するため、手術前に局所予防的消毒薬による治療を推奨しています。この目的で、手術の3~4日前に、プロタルゴール3%溶液またはスルファシルナトリウム(アルブシド)20~30%溶液を点鼻薬として処方します。また、手術の1週間前には、止血パラメータを改善するためにビタミンC、グルコン酸カルシウムなどの投与を行います。
アデノイドの外科的治療が行われる手術室には、蘇生担当者の同意を得て、鼻咽頭出血(後鼻腔パッキング、外頸動脈結紮)、窒息(舌圧子、挿管および気管切開キット)、疼痛ショックおよび虚脱(心血管系および呼吸器系、下垂体副腎皮質系の活動を刺激し、血圧を上昇させる一連の薬剤)の場合に援助を提供するために必要なすべてのものが備えられていなければなりません。
アデノトミーには、口枷、舌圧子、VI Voyachek の法則 (鼻咽頭の容積、その幅は手の人差し指の末節骨の 2 つの側面を折り畳んだ幅に等しい) に従って選択された 2 つのサイズの Beckman アデノトーム、ルークの鼻鉗子、長い湾曲したはさみ、および乳児用の Lube-Barbon 鼻咽頭鉗子などの外科器具が必要です。
全身麻酔下で外科的介入を行うためには、適切な挿管麻酔手段が必要です。
手術前に、お子様をシーツでしっかりと包み、四肢を固定することをお勧めします。お子様は介助者の左腿の上に座り、介助者は脛でお子様の脚を、右手でお子様の胸を、左手で支え、右手で固定します。お子様の頭は左手で固定します。
麻酔
乳児および2~3歳までの小児では、アデノイドの外科的治療は外来で麻酔なしで行われます。2~3歳を過ぎた場合は、エーテルを用いた短期のマスク麻酔を推奨する研究者もいます。年齢の高い小児および成人には、1~3%ジカイン溶液または5~10%コカイン溶液を鼻粘膜後部および鼻咽頭円蓋部に3~4回塗布して塗布麻酔を行います。特に鋤骨後端は慎重に麻酔します。鼻咽頭後壁および軟口蓋の鼻咽頭表面も麻酔します。何らかの理由で局所麻酔が使用できない場合は、挿管麻酔下で手術を行います。
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
腺切開術
腺切開術はいくつかの段階から構成されます。
- 舌を斜めのスパチュラで下方に押し付けた後、アデノトーム リングを軟口蓋の後ろに挿入し、器具のハンドルを持ち、第 2 指でアデノトームのロッドを固定します。アデノトーム リングを舌の表面に対して 90 度回転させ、スパチュラに沿って咽頭の後壁の方向に動かし、軟口蓋に到達したら、リングをその後ろに挿入して反対方向に回転させ、刃が水平位置になり、リングのアーチが口の開口部に向けられる、つまり切断部分が咽頭の後壁に向けられるようにします。
- アデノトームの複雑な動き(ハンドルを下方に傾けると同時にリングを鼻咽頭円蓋まで上方に動かし、リングのアーチを鋤骨に押し付けながら鋤骨との接触を失わないようにし、鋤骨と鼻咽頭円蓋によって形成される角度を強調しながらリングを上げ、子供の頭をわずかに前方に傾ける)により、「開始位置」が提供されます。
- 鼻咽頭の円蓋に沿って素早く動かし、アデノイド切開リングを上下に押して、アデノイドを切除します。切除メスとともに口腔内に取り出し、腎臓形の容器に入れます。アデノイドを切除する際、助手または外科医自身が子供の頭を下に傾けます。こうすることで、刃が切除対象に密着し、メスが鼻咽頭の後壁に沿ってスムーズにスライドします。アデノイドが切除されたらすぐに子供の頭を下に傾けます。そうすることで、大量でも一時的な出血の場合でも、血液が呼吸器系に入らず、鼻や口から流れ出ます。切除したアデノイドが咽頭の後壁の粘膜の弁に残り、軟口蓋の後ろから垂れ下がっている場合があります。これらはクランプでつかみ、ハサミで切断します。
- 外科医が決定した休止期間の後、より小さなアデノトームを用いて手術全体を繰り返すことで、「内側」アデノ切開を完了し、耳管の鼻咽頭開口部を覆うアデノイドの外側の残存部分を除去します。このため、アデノトームはさらに2回挿入されます。小児の精神的外傷を防ぐため、AA Gorlina (1983) は、アデノイド切除の段階でアデノトームを上から下へジグザグに動かすことを推奨しています。これにより、より完全な除去が可能になります。
- 外科的介入が完了すると、子供に鼻をかむように頼み、鼻呼吸の質を確認します。その際、鼻呼吸は鼻の原因(鼻ポリープ、肥厚性鼻炎、鼻中隔の湾曲など)のために大幅に改善されない可能性があることを念頭に置く必要があります(これは手術前に確認されています)。さらに、アデノイド切開の徹底を管理するために、鼻咽頭の指診が行われます。次に、除去したアデノイドの検査が行われ、生体画像と比較されます。除去したアデノイドは、手術の質を確認できるように子供の両親に見せる必要がありますが、手術がうまく行われたにもかかわらず、まれに再発する可能性があることも警告する必要があります。
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
腺切開術後の合併症
腺切開術中および切開術後の合併症はまれではあるものの、生命を脅かす合併症を引き起こし、管理が非常に困難になる場合があります。
アデノイド切開術後の最も一般的な合併症は出血であり、手術直後または数時間後に発生します。その他の条件が良好であれば、このような出血の原因はアデノイド組織の不完全な除去であり、その原因としては、アデノイド切開刀のサイズと鼻咽頭のサイズの不一致、アデノイド切開時のメスの位置が不十分であること(リングの弓状部を鋤骨に押し付けていない、刃を鼻咽頭後壁上部に十分に強く押し付けていないなど)、およびアデノイド切開中に患者が立ち上がったことが挙げられます。このような出血が発生した場合は、手術を再度行い、コンコトームを用いてアデノイド組織の残骸と咽頭後壁の粘膜片をすべて慎重に除去する必要があります。出血が続く場合は、後鼻腔タンポナーデなどの処置が必要です。
中耳の合併症(耳管炎、カタル性中耳炎、急性化膿性中耳炎)は、耳管感染または血行性感染によって引き起こされます。治療は標準的です。
術後、明らかな原因なく体温が37.5~38℃まで上昇することは珍しくなく、2日以上続くことはありません。体温がそれ以上高く、さらに長く続く場合は、敗血症、ジフテリア、肺炎、または肺結核の増悪が疑われます。高体温の原因を特定し、除去するための措置を講じる必要があります。
アデノイド切除術中に血を飲み込んだ場合、術後すぐに吐血することがあります。数時間後に吐血が続く場合は、出血が再開した可能性があります。このような場合は、すぐに病院へ連れて行き、合併症の原因を特定する必要があります。
アデノイド切除刀が鼻咽頭部に引っ掛かり、手術を完了できず、メスを口腔内に取り出すことができない場合があります。最も一般的な原因は、アデノイド切除術中に頭を過度に傾けた場合、または第1頸椎前結節の異常突出です。前者の場合は、頭を元の位置に戻してメスを取り外します。後者の場合は、アデノイド切除刀が取り出せないため、頭を少し傾け、メスの進路上の障害物を無理やり切断します。また、リング(メス)が破損して鼻咽頭部に引っ掛かるという事故もあります。これは、リングまたはメスが溶接されているアデノイド切除刀ロッドの端部に材質または設計上の欠陥がある場合に発生します。このような場合は、慌てずに、指、ミクリッチ鉗子、またはルーブ・バルボン鉗子を鼻咽頭部に挿入し、そこに残っている金属片を触診し、掴んで慎重に取り除きます。腺切開術が失敗した場合は直ちに再度手術を行うが、手術中に生じた異物の除去中に鼻咽頭が損傷した場合は、再度の手術を 1 か月間延期する。
外科的介入が強引な場合、外傷性合併症が発生することがあります。例えば、アデノトームが鼻咽頭後壁に強い圧力をかけると、粘膜が深く損傷し、続いて鼻咽頭の瘢痕性狭窄が生じることがあります。先天性梅毒の小児では、アデノトーム術後に軟口蓋癒着および瘢痕性変形が発生します。斜頸および頸部硬直はまれですが、アデノトームによる腱膜および椎前筋の損傷、損傷組織の感染、および炎症後瘢痕形成の発症の結果として発生します。この合併症は、掻爬術中に患者の頭部が前傾し、助手によって適切に固定されていない場合に、逆に小児が頭部を後方に大きく偏向させた場合に発生します。これにより、自然な頸椎前弯が著しく増加し、頸椎の凸部がアデノトームの刃の下に落ちます。この合併症は、子供の頭部が無理な姿勢になることで明らかになります。頭部は動かず、前屈する特徴があります。環椎亜脱臼の症例も報告されており、この疾患は「鼻咽頭斜頸」またはグリゼル症候群と呼ばれていました。これは、1930年にこの疾患を報告したフランスの医師P.グリゼルにちなんで名付けられました。鼻咽頭斜頸症候群は、椎前筋の片側拘縮により、環椎が脱臼・回旋位に変位することを特徴とします。前日にアデノイド手術を受けた子供が朝起きると、頭が片側に傾いています。下顎角を深く触診すると、子供に激しい痛みが生じます。上部頸椎のX線検査では、環椎の脱臼・回旋の兆候が明らかになります。抗生物質、充血除去薬、ヒドロコルチゾン、そして数日間にわたる理学療法により、回復に至ります。
鼻咽頭粘膜の外傷によって萎縮性上咽頭炎が起こることもあります。これは、異なる専門医が誤った適応症で繰り返し腺切開術を行った後に発生します。
手術の結果はほとんどの子供で良好です。鼻呼吸が回復し、上気道の既存の炎症性疾患が急速に解消され、食欲が戻り、肉体的および精神的活動が増加し、子供の身体的および知的発達が正常化されます。しかし、統計が示すように、アデノイドの再発は2~3%の症例で発生し、主に無緊張性喘息、クインケ浮腫、蕁麻疹、季節性気管支炎などで現れるアレルギーに苦しむ子供に発生します。通常、アデノイドの再発は不完全な除去で発生し、手術後3か月以上経過してから発生し、鼻呼吸の困難が徐々に増加し、手術前に観察されていたアデノイド症の他のすべての兆候として現れます。全身麻酔下で視覚的に制御しながらアデノイド切開術を実施し、最新のビデオ手術法を使用することで、再発の数は劇的に減少します。
腺切開術を受けた子どもは、鼻呼吸が完全に可能になったとしても、特に夜間に口を開けたままにする癖が残ることを念頭に置く必要があります。この癖を治すために、特別な呼吸法や教育活動を行う子どももいます。また、下顎をスカーフで縛ることもあります。
小児のアデノイドを外来で治療する場合、小児は1時間病院に滞在し(ソファに横たわった状態で)、その間、医師または経験豊富な看護師が定期的に検査して出血がないことを確認し、帰宅させます。自宅では、2〜3日間の安静が処方され、7〜10日間は温かい食べ物や飲み物が禁止されます。その後、小児の身体活動は2週間制限され、学童は2週間授業が免除され、1か月間は体育の授業が免除されます。アデノイド除去後の年長児および成人は、3日間の安静と、必要に応じて適切な対症療法で入院します。鼻呼吸を容易にし、術後に形成される血の塊を取り除くために、鼻に油滴を1日3〜4回処方します。
アデノイドの非外科的治療
アデノイドに対するこの治療は、外科的治療を補完する補助的な方法に過ぎません。肥大したアデノイドに対する治療効果は、炎症現象を軽減し、術後の経過をより良好にするための準備に限られます。アデノイド肥大の初期段階(ステージI)においては、包括的なアプローチ、そして何よりもまず病因の除去によってのみ、この治療は良好な結果をもたらします。この目的のために、アデノイドに対する抗アレルギーおよび脱感作治療が行われ、体の免疫機能が強化され、全身的な硬化が行われ、感染巣が消毒され、ビタミンA、D、そして体の調和のとれた発達に必要な微量元素が体内に十分に補給されます。太陽光療法、紫外線療法、そして近年ではレーザー療法は、非外科的治療において重要な役割を果たしています。
さらなる管理
耳鼻咽喉科医による観察、呼吸法、健康改善策。
治療の詳細
予測
予後は、アデノイド症を発症した子供の全身状態によって異なります。アデノイドの原因が下痢性感染症である場合、アデノイドを除去して除去することで病気は治ります。咽頭扁桃肥大の原因がリンパ素因である場合、アデノイドを除去しても全身疾患は消失せず、他の部位に同様の変化が現れることがあります。病気の長期経過中に生じた顔面変形の予後は、患者の年齢によって決まります。骨格の発育期間中にアデノイドの除去を行えば、顔の形状をある程度矯正することは可能ですが、この矯正は最終的な効果には至らず、アデノイドの影響によって生じた病理形態学的変化は生涯にわたって残ります。
適切なタイミングで診断し、適切な治療を行えば、鼻呼吸が安定的に回復し、内臓や耳鼻咽喉科の合併症の発症を予防できるという点で予後は良好です。
 [ 63 ]
[ 63 ]


