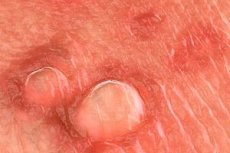
20 種類を超えるヒトパピローマウイルス (HPV) が生殖管に感染します。HPV 感染のほとんどは無症候性、不顕性、または認識されないままです。目に見える性器疣贅は、通常、HPV 6 型または 11 型によって引き起こされます。肛門性器領域から分離できるその他の HPV 型 (16 型、18 型、31 型、33 型、35 型など) は、子宮頸部異形成と強く関連しています。性器疣贅の診断は生検によって確定できますが、生検が必要になることはまれです (複雑な症例、標準治療の失敗、治療中の臨床像の悪化、免疫抑制、色素沈着/硬化/潰瘍化した疣贅など)。目に見える性器疣贅の患者の日常的な診断または管理において、型特異的な HPV DNA 検査を使用することを裏付けるデータはありません。
HPV B型および11型は、膣、子宮頸部、尿道内、肛門内に疣贅を引き起こすこともあります。肛門内疣贅は主に肛門性交を受ける患者に発生し、肛門性交を行わない男女にも発生する肛門周囲疣贅とは異なります。これらのHPV型は、性器病変に加えて、結膜、鼻咽頭、口腔にも疣贅を引き起こすことがあります。HPV 6型および11型は、外性器の浸潤性扁平上皮癌とまれに関連します。性器疣贅は、その大きさや発生部位によって、痛みを伴ったり、傷つきやすくなったり、痒みを伴ったりすることがあります。
HPV16型、18型、31型、33型、35型は、目に見える性器疣贅に稀に見られ、扁平上皮内腫瘍(上皮内扁平上皮癌、丘疹性ボーエン様腫瘍、ケラット紅色増殖症、ボウイ病)と関連しています。これらのHPV型は、膣、肛門、子宮頸部の上皮内異形成および扁平上皮癌と関連しています。目に見える性器疣贅を有する患者は、複数のHPV型に同時に感染している可能性があります。
性器疣贅の治療
目に見える性器疣贅の治療の第一目標は、症状を引き起こす疣贅を除去することです。治療により、「疣贅のない」期間が訪れる場合もあります。性器疣贅は多くの場合、無症状です。現在利用可能な治療法は、HPV感染の自然経過を変えたり、感染を根絶したりするものではありません。疣贅を除去しても感染力が低下する場合と低下しない場合があります。治療せずに放置した場合、目に見える性器疣贅は自然に消失したり、変化が見られなかったり、あるいは大きくなる可能性があります。目に見える疣贅の治療が子宮頸がんの発生に影響を与えるという証拠はありません。
性器疣贅の治療法
性器疣贅の治療法の選択は、患者の希望、利用可能な資源、そして医療従事者の経験に基づいて行うべきです。現在利用可能な薬剤の中で、他の薬剤よりも優れた効果を持つもの、あるいはすべての患者にとって理想的な薬剤というものは存在しません。
目に見える性器疣贅に対して現在利用できる治療法には、患者が塗布する局所療法(ポドフィロックスおよびイミクアモド)と医療提供者によって施される療法(凍結療法、ポドフィリン樹脂、トリクロロ酢酸、ジクロロ酢酸、インターフェロン)および手術がある。ほとんどの患者は面積が 0.5~1.0 cm2 の性器疣贅を 1~10 個抱えており、ほとんどの治療法が効果を発揮する。治療法の選択に影響を及ぼす可能性がある要因には、疣贅の大きさ、数、場所、形態、患者の希望、費用、投与の容易さ、副作用、医療提供者の経験などがある。多くの患者は 1 回の治療ではなく複数回の治療を必要とするため、治療計画または治療プロトコルが重要である。一般に、湿った表面や皮膚の折り重なった部分にある疣贅は、乾燥した皮膚表面にある疣贅よりも、トリクロロアセト酢酸(TCA)、ポドフィリン、ポドフィロックス、イミクアモドなどの薬剤による局所療法によく反応する。
医師の治療法が3回の治療コースを経ても顕著な改善が見られない場合、または6回の治療コースを経ても疣贅が完全に消失しない場合は、治療法を変更する必要があります。患者の過剰な治癒を避けるため、治療コースのリスクとベネフィットの比率を十分に評価する必要があります。医師は常に、患者の局所治療法と医師自身の治療法を比較検討し、必要に応じて修正する必要があります。
治療が正しく行われれば、合併症はまれです。切除イボ除去後には、低色素性瘢痕や高色素性瘢痕がよく見られることを患者に説明する必要があります。陥没瘢痕や肥厚性瘢痕はまれですが、治療間隔が十分でない場合は発生する可能性があります。治療によって、外陰部痛や治療部位の知覚過敏などの生活に支障をきたす慢性疼痛症候群が発生することはほとんどありません。
外性器疣贅、推奨される治療法
自己管理治療
ポドフィロックス0.5%溶液またはゲル。患者は、綿棒でポドフィロックス溶液を、または指でポドフィロックスゲルを、1日2回、3日間塗布し、その後4日間休薬します。必要に応じてこのサイクルを繰り返し、合計4サイクルまで塗布できます。治療する疣贅の総面積は10 cm2を超えず、 1日あたりのポドフィロックスの総量は0.5 mlを超えないようにしてください。可能であれば、最初の治療は医療専門家に実施してもらい、製品の正しい塗布方法と治療する疣贅の種類を指導してもらってください。妊娠中のポドフィロックスの安全性は確立されていません。
またはイミクアモド5%クリーム。イミクアモドクリームは指で塗布し、週3回、夜間に塗布してください。塗布後6~10時間で、低刺激性の石鹸と水で洗い流すことをお勧めします。この治療により、多くの患者様で8~10週間、あるいはそれより早く疣贅が消失します。妊娠中のポドフィロックスの安全性は確立されていません。
医師による治療
液体窒素または凍結プローブを用いた凍結療法。1~2週間ごとに繰り返します。
ポドフィリン樹脂(ベンゾインチンキ10~25%)を各イボに少量塗布し、自然乾燥させてください。全身吸収および毒性の問題を避けるため、一部の専門家は、1回の塗布量(ポドフィリン0.5 mL未満)またはイボ面積(10 cm2 )を制限することを推奨しています。また、組織への刺激を避けるため、塗布後1~4時間で洗い流すことを推奨する専門家もいます。必要に応じて毎週繰り返してください。妊娠中のポドフィロックスの安全性は確立されていません。
または、トリクロロ酢酸(TCA)またはジクロロ酢酸(DCA)80~90%。少量をイボにのみ塗布し、乾燥して白い「霜」が出るまで放置します。反応しなかった酸を除去するには、タルクまたは重曹を混ぜた粉末を使用します。必要に応じて、この手順を毎週繰り返してください。
または外科的切除(はさみによる接線方向切除、カミソリによる接線方向切除、掻爬術、または電気外科手術)。
外性器疣贅の代替治療法
インターフェロンの病変内投与
またはレーザー手術
疣贅の位置が治療に適している場合は、患者様ご自身で治療を行うことができます。ポドフィロックスは0.5%溶液またはゲルの形で比較的安価で、使いやすく、安全であり、患者様が自宅で使用できます。ポドフィロックスは抗有糸分裂薬であり、疣贅を破壊します。ほとんどの患者様は、治療後に軽度から中等度の痛みや局所的な炎症を訴えました。イミキモドは局所作用型免疫刺激薬であり、インターフェロンやその他のサイトカインの産生を促進します。疣贅が消失する前には、通常、局所的な炎症反応が見られ、ほとんどの場合、軽度または中等度です。
凍結療法は、熱による細胞溶解によって疣贅を破壊しますが、特別な器具が必要です。主な欠点は、適切な使用には相当な準備が必要であり、準備がなければ疣贅を完全に治癒できないことが多く、結果として効果が低下したり、合併症のリスクが高まったりする点です。液体窒素を塗布する際には壊死による痛みが生じ、塗布部位に水疱が形成されることも少なくありません。局所麻酔(外用薬または注射)は日常的に使用されることはありませんが、疣贅の数が多い場合や凍結させる範囲が広い場合は、局所麻酔を使用することで治療が容易になります。
ポドフィリン樹脂には、抗有糸分裂剤であるリグナンポドフィリンを含む多くの成分が含まれています。この樹脂は、10~25%のベンゾインチンキとして調製されることが最も一般的ですが、この製剤は濃度や有効成分と不活性成分の含有量が大きく異なります。ポドフィリン製剤の有効期間は不明です。ポドフィリン樹脂をイボに薄く塗布し、衣類で触れる前に自然乾燥させることが重要です。塗布量が多すぎたり、自然乾燥が不十分だったりすると、薬剤が患部以外の皮膚に広がり、局所的な炎症を引き起こす可能性があります。
TCCAとBCAは、タンパク質を化学的に凝固させることで疣贅を破壊する腐食性物質です。広く使用されていますが、十分な研究は行われていません。TCCA溶液は(水に比べて)粘度が非常に低いため、多量に塗布するとすぐに広がり、隣接する正常な組織のかなりの部分を損傷する可能性があります。TCCAおよびBCA製剤は、患者が座ったり立ち上がったりする前に、非常に慎重に塗布し、乾燥させる必要があります。激しい痛みが生じた場合は、石鹸または重曹で酸を中和することができます。
疣贅の外科的除去は、他の方法に比べて、通常は1回の来院で迅速に除去できるという利点があります。しかしながら、この方法には相当の臨床経験、ある程度の機器、そしてより長い治療期間が必要です。局所麻酔が確立すれば、目に見える性器疣贅は電気メスで物理的に破壊することができ、その場合、通常は追加の止血は必要ありません。あるいは、鋭利なハサミやメスを用いた接線方向切除、あるいは掻爬によって除去することも可能です。ほとんどの疣贅は外隆性であるため、この方法は表皮内に創傷形成を伴う合併症を引き起こす可能性があります。止血は、電気焼灼術、または塩化アルミニウム溶液などの化学的止血剤によって行うことができます。外科的除去が適切に行われれば、ほとんどの場合、縫合は不要または適応とはなりません。外科的治療は、性器疣贅の数が多い、または広範囲に及ぶ患者に最も適しています。CO2レーザーと外科的治療は、特に他の治療が奏効しなかった場合に、複数の疣贅または尿道内疣贅を有する患者に用いられることがあります。
天然型または遺伝子組み換え型のインターフェロンは、性器疣贅の全身投与(皮下、遠隔部位、筋肉内)または病変内投与(病変内注射)に使用されてきました。インターフェロンの全身投与の有効性は証明されていません。病変内投与のインターフェロンは、他の治療法と同等の有効性と再発率を示しています。インターフェロンは抗ウイルス作用および/または免疫刺激作用を有するため、有効性が高いと考えられています。しかしながら、インターフェロン治療は、他の治療法と同等の有効性があるにもかかわらず、その不便さ、頻繁な通院の必要性、そして全身性の副作用の頻度の高さから、日常的な使用には推奨されていません。
効果的な治療法が不足しているため、一部のクリニックでは併用療法(同じイボに対して2つ以上の治療を同時に行う)を採用しています。多くの専門家は、併用療法は効果を高めるどころか、合併症のリスクを高める可能性があると考えています。
子宮頸部の疣贅
外隆性頸部疣贅の女性患者では、治療前に高度扁平上皮内病変(SIL)を除外する必要があります。治療は専門家の監督下で実施する必要があります。
膣イボ
液体窒素を用いた凍結療法。穿孔や瘻孔形成のリスクがあるため、膣内での凍結プローブの使用は推奨されません。
THUKまたはBHUKは、80~90%がイボにのみ塗布されます。少量をイボにのみ塗布し、乾燥して白い「霜」が現れるまでそのままにしておきます。未反応の酸を除去するには、タルクまたは重曹を混ぜた粉末を使用してください。必要に応じて、この手順を毎週繰り返してください。
または、ポドフィリン(10~25%ベンゾインチンキ液)を患部に塗布します。腟鏡を外す前に患部を乾燥させてください。1回の処置で治療する範囲は2cm²未満です。必要に応じて、1週間間隔でこの処置を繰り返します。全身吸収の可能性があるため、一部の専門家はポドフィリンを膣内に使用しないよう警告しています。妊娠中のポドフィリン使用の安全性は証明されていません。
尿道口の疣贅
液体窒素による凍結療法。
または
ポドフィリンは、ベンゾインチンキに10~25%含まれています。塗布部位は、正常な粘膜に接触する前に乾燥させてください。必要に応じて、週に1回塗布してください。妊娠中のポドフィリン使用の安全性は証明されていません。
肛門イボ
液体窒素による凍結療法。
THUKまたはBHUKのいずれかを80~90%の濃度でイボに塗布します。少量をイボにのみ塗布し、乾燥して白い「霜」が出るまでそのままにしておきます。未反応の酸を除去するには、タルクまたは重曹を混ぜた粉末を使用します。必要に応じて、この手順を毎週繰り返します。
あるいは外科手術で除去する。
注意: 直腸粘膜の疣贅の治療は専門家の監督の下で行う必要があります。
口腔内イボ
液体窒素による凍結療法
あるいは外科手術で除去する。
追跡観察
目に見える疣贅が治療によく反応する場合は、フォローアップは必要ありません。再発の有無を観察するよう患者に助言する必要があります。再発は最初の3ヶ月間に最も多く発生します。性器疣贅の自己診断の感度と特異度は不明であるため、再発の有無を観察するために、治療後3ヶ月でフォローアップを受けるよう患者に勧めるべきです。早期の再診により、疣贅の消失と治療に伴う潜在的な合併症を観察することができ、患者への説明とカウンセリングの機会にもなります。女性には定期的な細胞診スクリーニングを受けるよう助言する必要があります。性器疣贅の存在は、コルポスコピーの適応とはなりません。
性的パートナーの管理
性器疣贅の患者の管理では、再感染の役割は最小限であると思われるため、また根治的治療法がない場合には感染リスクの低減を目的とした治療は無意味であるため、性交渉相手の検査は不要である。しかし、自己検査およびパートナーによる相互検査の診断的価値は不明であるため、性器疣贅の患者のパートナーは性器疣贅およびその他の性感染症の評価のために検査を受ける場合がある。性器疣贅の治療ではHPVが根絶されない可能性が高いため、患者およびパートナーは未感染の性交渉相手にHPVを感染させる可能性があることを助言されるべきである。コンドームの使用は未感染パートナーへのHPV感染リスクを低減させる可能性があるが、完全に排除するものではない。性器疣贅の患者の女性パートナーには、性的に活動的な女性全員に子宮頸がんの細胞診スクリーニングが推奨されることを再認識させるべきである。
特記事項
妊娠
イミキモド、ポドフィリン、ポドフィロックスは妊娠中に使用すべきではありません。性器疣贅は妊娠中に増殖し、もろくなる傾向があるため、多くの専門家は妊娠中に除去することを推奨しています。HPV6型および11型は、新生児および小児に喉頭乳頭腫症を引き起こす可能性があります。感染経路(経胎盤、分娩中、または出産後)は不明です。帝王切開の予防的価値は不明であるため、新生児へのHPV感染の予防のみを目的として帝王切開を行うべきではありません。まれに、胎児の産道通過を妨げる性器疣贅、または膣内に限局している場合は経膣分娩時に大量出血を引き起こす可能性のある性器疣贅のある女性では、帝王切開が適応となる場合があります。
免疫力が低下した患者
HIV感染などにより免疫不全状態にある場合、正常な免疫反応を持つ人に比べて性器疣贅の治療効果が低い可能性があります。治療後の再発率も高くなる可能性があります。また、この集団では扁平上皮癌や類似の性器疣贅の発生率が高くなる可能性があり、診断確定のために生検が必要となる可能性が高くなります。
扁平上皮癌
上皮内扁平上皮癌(squamous cell carcinoma in situ)と診断された場合、患者はこの分野の専門医に紹介されるべきです。切除治療は一般的に効果的ですが、施行後は慎重な経過観察が必要です。これらの病変が上皮内扁平上皮癌(squamous cell carcinoma in situ)に進行するリスクは存在しますが、その可能性は低いと考えられます。このような患者の女性パートナーは、子宮頸部病変を発症するリスクが非常に高くなります。
潜在性性器HPV感染症(外隆性疣贅なし)
男女ともに、潜在性HPV感染は外隆性疣贅よりもはるかに多く見られます。感染は、子宮頸部ではパップスメア、コルポスコピー、または生検によって、陰茎、外陰部、その他の性器部では酢酸塗布後の白斑の出現によってしばしば発見されます。しかし、「潜在性」または「酢酸白色」性性器疣贅のスクリーニング検査として、酢酸の日常的な使用と拡大鏡および光による観察は、もはや推奨されていません。酢酸塗布後の白斑の出現は、HPV感染の特異的検査ではありません。そのため、低リスク集団においてスクリーニング検査として使用した場合、多くの偽陽性結果が検出される可能性があります。この検査の特異度と感度はまだ明らかにされていません。特殊な状況において、経験豊富な臨床医は、扁平性性器疣贅の同定にこの検査が有用であると考えています。
HPV感染の確定診断は、ウイルス核酸(DNA)またはカプシドタンパク質の検出に基づきます。パップスメアによるHPV感染の診断は、通常、子宮頸部細胞中のHPV DNAの検出とは相関しません。HPV感染に伴う子宮頸部の細胞変化は、軽度異形成に見られるものと類似しており、多くの場合、自然に退縮します。掻爬によって採取された子宮頸部細胞中の一部のHPV型のDNAを検出する検査は利用可能ですが、患者管理における臨床的価値は不明です。HPV DNA検査に基づいて治療方針を決定すべきではありません。DNA検査、RNA検査、酢酸を用いた潜在性性器HPV感染のスクリーニングは推奨されません。
処理
同時性異形成がない場合、パップスメア、膣鏡検査、生検、酢酸皮膚または粘膜標本、あるいはHPV(DNAまたはRNA)検出によって診断された潜在性HPV感染症の治療は推奨されません。診断が不明確である場合が多く、治療によって感染が根絶されないためです。男性および女性において、HPV関連異形成に対するレーザー治療後、および肛門性器領域の広範囲レーザー蒸散による潜在性HPV感染症の根絶の試み後に、隣接組織からHPVが検出されています。同時性異形成がある場合、治療は異形成の程度に基づいて行う必要があります。
性的パートナーの管理
性交渉相手へのスクリーニングは不要です。多くのパートナーは既に潜在性HPV感染症を患っている可能性が高いです。潜在性HPV感染症をスクリーニングする実用的な検査はありません。コンドームの使用は、未感染または新しいパートナーへの感染リスクを低減する可能性がありますが、感染期間は不明です。潜在性HPV感染症の患者が、外隆性疣贅の患者と同程度の感染力を持つかどうかは不明です。
 [ 1 ]
[ 1 ]
どのように調べる?
どのようなテストが必要ですか?


