腫瘍専門医は、悪性腫瘍(原発性肺癌)が肺の上部(肺尖)に発生し、近くの組織に侵入したり圧力をかけたりした場合に、パンコースト癌と診断します。
ペンシルバニア大学(米国)の放射線学教授ヘンリー・パンコーストは、前世紀の最初の3分の1にこの腫瘍について記述し、これを肺の頂点(上部)の腫瘍と定義しました。
この病状の別名は、パンコースト症候群を伴う肺尖癌として知られています。
病因
パンコースト腫瘍の病因は、腫瘍の局在と影響を受ける隣接構造の両方によって決まります。
これらの気管支腫瘍は、肺の頂点、つまり上胸部開口部と鎖骨下動脈によって形成される上肺溝(上肺溝)の領域に発生し、徐々に上肋骨、骨膜、胸椎の椎体へと広がり、交感胸神経、首の星状神経節、腕神経叢(腕神経叢)の体幹および神経根の圧迫を引き起こします。
腫瘍の圧力により、鎖骨下の血管とリンパ管の内腔が狭くなります。
組織学的に見ると、パンコースト腫瘍は扁平上皮癌(症例の最大 45 ~ 50%)、腺癌(36 ~ 38%)、未分化大細胞癌(11 ~ 13%)、および小細胞癌(2 ~ 8%)です。
症状 パンコースト癌
一般的な肺がんに典型的な症状である血痰を伴う咳や呼吸困難(呼吸困難)は、パンコーストがんでは腫瘍が末梢に局在するため、初期段階では通常認められません。また、パンコーストがんの症状の順序は、しばしば診断ミスにつながります。
事実、胸壁と腕神経叢に転移するパンコースト腫瘍の初期症状は、腫瘍側の肩と肘の痛みから始まり、前腕、頸部、胸骨、脇の下、肩甲骨に放散します。その後すぐに、手の第4指と第5指の半分の知覚異常、手の内側の筋力低下(萎縮)が現れ、腫瘍による神経の圧迫を示唆します。実際、これらの臨床症状は、肺がんにおけるパンコースト症候群、すなわちパンコースト・トビアス症候群です。
病気が進行し、胸神経の交感神経幹と首の星状神経節に腫瘍の変化が起こると、ベルナール・ホルネル症候群が現れます。この症候群では、上まぶたが部分的に垂れ下がり (眼瞼下垂)、同じ目の瞳孔が狭くなり (縮瞳)、眼球が眼窩内に深く入り込み (眼球陥凹)、顔面の同側で発汗がほぼ完全に停止します (無汗症)。
ちなみに、この症候群は、縦隔に限局した肺腫瘍を有する患者の25%に認められ、縦隔型肺癌と診断されます。しかし、X線検査では、この腫瘍が気管支樹に位置していることが明確に示され、通常、病理学的過程において最初に関与する部位となります。
合併症とその結果
パンコーストがんは診断が遅れることが多く、腫瘍の増殖活性が高いため、その結果や合併症である転移を防ぐことは不可能です。
専門家が指摘するように、このような腫瘍はステージT3 – IIIaまたはIIIb(悪性腫瘍のTNM分類による)で検出され、椎体、神経幹、または血管が病理学的プロセスに関与している場合、腫瘍はステージT4に上昇します。
まず、転移は隣接する組織、所属リンパ節(鎖骨上リンパ節、胸郭リンパ節、縦隔リンパ節)、骨、そして脳に影響を与えます。あるデータによると、脳転移は症例の24~55%で発生し、遠隔転移は36%で発生します。
腫瘍が椎体内にまで成長すると(患者の10~15%に発生)、脊髄の圧迫や下半身と両足の麻痺(下半身麻痺)を引き起こす可能性があります。
診断 パンコースト癌
パンコーストがんの初期段階での診断は極めて困難です。臨床像や患者の訴えは悪性肺疾患の典型的な症状とは異なります。
機器による診断は次のような場合に役に立ちます:
- 胸部X線写真;
- 胸部コンピューター断層撮影(CT)
- 磁気共鳴画像法(MRI):
- 全身陽電子放出コンピュータ断層撮影(PET-CT)。
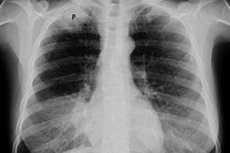
パンコーストがんの初期段階では、鮮明な画像が得られず、周囲の構造物の影が多数出現するため、X線検査での検出は困難です。胸部X線検査では、肺尖部の非対称性(片方の肺の尖端領域における胸膜の小さな肥厚)、組織塊の増加、1~3本の肋骨または椎骨の一部への損傷が明らかになることがあります。
パンコースト癌は、胸部CT検査で上胸部口および上肺溝の領域に病的な組織形成が存在し、それが胸壁、脊椎、血管、神経、または肺間の空間に浸潤していることによって定義されます。
しかし、腫瘍細胞の局所的広がりと神経終末の関与の程度をより完全に把握するには、MRI が推奨されます。
正確な診断を確立するために、内視鏡的縦隔鏡検査によるリンパ節の検査も行われます。また、鎖骨上リンパ節に触知可能なリンパ節腫脹が認められる場合は、細針経皮吸引細胞診(FTA)を実施します。
腫瘍の診断を確定し、その病期を正確に評価するための検査は、経胸壁穿刺吸引細胞診(TAA)による生検(腫瘍細胞)です。状況によっては、腫瘍の組織学的検査のために内視鏡検査または開胸手術が必要となる場合があります。
差動診断
鑑別診断では、パンコースト腫瘍を、ホジキンリンパ腫およびリンパ腫、胸膜中皮腫、肺のエキノコックス嚢胞、甲状腺癌および腺様嚢胞癌、縦隔のデスモイド腫瘍、乳癌、ならびに斜角筋症候群および頸肋症候群と区別する必要があります。
連絡先
処理 パンコースト癌
導入化学放射線療法とそれに続く外科的治療(影響を受けた構造を切除する手術の実施)による治療によって、腫瘍の成長とその退縮の停止、局所および遠隔再発の減少、生存率の延長といった良好な結果が確実に得られます。
パンコーストがんに対する化学療法の種類:
- 手術前 – 特定の化学療法薬と放射線治療を 5 ~ 6 週間組み合わせる。
- 肺、影響を受けた隣接組織、または上部肋骨の一部または全部を切除した後(化学放射線療法のコースの後に実施) - 最終的な術後化学療法。
化学療法レジメンでは、細胞増殖抑制薬シスプラチン(プラチノチン)を他の抗腫瘍薬、特にエトポシドおよびビンデシン(エルジシン)と組み合わせて使用します。
例えば、静脈内投与されるシスプラチンは白金誘導体であり、有効性は高いものの、他の抗癌細胞増殖抑制薬と同様に、多くの副作用と悪影響を引き起こします。パンコースト癌に対する化学療法の最も一般的な副作用は、以下の文献で詳細に説明されています。
パンコーストがんの放射線療法には通常、5~6 週間にわたる 45 Gy/27 の分割照射と、それに続く (4~6 週間後の) 手術が含まれます。
この場合、外科的治療の禁忌は転移、鎖骨上リンパ節および縦隔リンパ節の損傷、半分以上
椎体、気管、食道。
手術不能なパンコースト腫瘍の患者には緩和治療が行われます。



 [
[