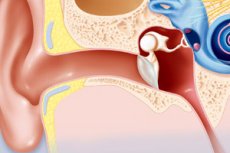
聴覚器官の病気といえば、まず思い浮かぶのは中耳炎(中耳の炎症)です。しかし、補聴器は実際には複数の重要な構造からなる複雑なシステムであり、それぞれの構造に損傷が起こると、それぞれに病名が付けられます。例えば、内耳炎は内耳の炎症であり、「外耳炎」は炎症が鼓膜から耳管にかけての外耳道の領域に限局していることを示します。では、耳の耳管炎とは一体どのような病気なのでしょうか?この病気も耳鼻咽喉科医の専門分野です。
難聴の原因の一つ
耳管炎(別名:ターボ耳炎)は、炎症性聴覚器官疾患の一つです。この疾患は、外耳道の延長であり、聴覚器官の重要な構造の一つである鼓室と鼻咽頭をつなぐ耳管に明確に局在します。
耳管は中耳にある耳管であり、同時に複数の機能を果たします。
- 粘膜の排液と滲出液の除去(耳粘膜は耳管の潤いを保ち、埃、異物、死んだ上皮細胞を除去する分泌物を分泌します)
- 嚥下時に鼓室と鼻咽頭の間の空気交換(このとき、管腔が拡張する)
- 鼓室内の圧力と外部の大気圧のバランスを維持する(これは鼓膜の振動を内耳の迷路に適切に伝導するために必要である)。
- 抗菌分泌物の生成(咽頭に近づくにつれて数が増える複数の上皮腺が、耳と鼻咽頭の抗菌防御を提供します)。
外耳道の機能に何らかの障害が生じると、炎症が起こります。また、中耳にある耳管の粘膜が損傷すると、中耳炎になりやすくなります。
外圧と内圧のバランスの乱れにより聴覚が変化するため、耳管炎の主な症状は聴力の低下、難聴感、話すときに耳の中に不快感を感じることです。
原因 ユースタキータ
原因はさまざまですが、病気の発症のメカニズムは一定であり、いくつかの段階から構成されます。
- 耳管の開存性が完全にまたは部分的に損なわれると(耳管の直径はわずか 2 mm なので、小さな腫れでも大きな問題になります)、鼓室の換気が悪化したり停止したりします。
- 耳の中に残っている空気が吸い込まれ、内部の圧力が下がり、鼓膜が引っ込みます。
- 鼓室内の圧力が低下するため、フィブリン、タンパク質、炎症反応に関与する細胞を含む漏出液が流出し、カタル性炎症が発生します。
- 鼻づまりは、常に体内に存在する、あるいは体外から体内に侵入する条件付き病原性微生物や病原性微生物の増殖を促す環境となります(多くの場合、喉や鼻からの感染が耳管や中耳に広がります)。免疫力の低下を背景として、カタル性中耳炎は容易に化膿性中耳炎へと移行し、耳管炎は併発疾患として残ります。
- 微生物によって引き起こされる炎症過程は腫脹を伴い、それがさらに換気を阻害し、耳管が圧力バランスを維持する機能を正常に果たせなくなるため、聴覚障害を伴います。炎症が長期化すると、癒着の発生リスクが高まります。
しかし、なぜ同じ要因にさらされても炎症を起こす人と起こさない人がいるのでしょうか?そして、ここで既に、以下のような瞬間が大きな役割を果たしています。
- 免疫力の低下(通常は慢性疾患の結果)
- 不適切な食事、
- 免疫不全、
- 劣悪な社会状況、身体と手の衛生の欠如、
- アレルギー素因、
- 鼻水が長時間続く場合、両鼻を同時に頻繁にかむと、
- 慢性の咳、頻繁なくしゃみ、
- 免疫力がまだ十分に強くなく、アデノイドの増殖が診断されることが多い小児期。
ご覧の通り、耳鼻咽喉炎は多因子疾患ですが、統計によると、耳鼻咽喉科の感染症の合併症であることが最も多いです。いずれにせよ、原疾患は体の感染抵抗力を低下させ、不適切な治療は症状をさらに悪化させるだけです。
子供が成人よりもターボ中耳炎(耳管炎)に罹患する頻度が高く、その病気がより顕著な急性経過をたどることは驚くべきことではありません。
危険因子
言及する価値のある外部要因としては、次のようなものがあります。
- 喉や鼻の炎症性疾患、特に感染性疾患(喉の痛み、急性呼吸器ウイルス感染症、インフルエンザ、麻疹、咽頭炎、百日咳、鼻炎、副鼻腔炎)の不適切な治療、耳管炎は風邪の頻繁な合併症の1つと言えます。
- 医療処置(出血を止めるための長時間の鼻タンポナーデ、耳鼻咽喉科臓器の外科的治療と術後ケア)
- 圧力低下(深水からの急激な浸水または浮上、飛行機の飛行:上昇と着陸、飛行機の墜落、爆発および挫傷)。
上記の原因はいずれも、耳管炎の発症リスク要因となります。これらの影響が必ずしも耳の疾患につながるわけではありませんが、疾患のリスクは確実に高まります。
病因
耳管炎の病因として、医師は耳管の炎症を引き起こす可能性のあるいくつかの要因を考慮します。内因性要因としては、以下のようなものが挙げられます。
- 耳や鼻咽頭の異常(鼻中隔偏位、下鼻骨肥大、耳管の不規則な形状や狭窄など)
- 腫瘍(アデノイド肥大、鼻ポリープ)
- アレルギー反応(鼻粘膜の慢性炎症 - 血管運動性鼻炎)
- 重度の炎症を伴う親知らずの成長。
症状 ユースタキータ
この疾患は様々な原因によって引き起こされるため、その種類によって臨床像は多少異なります。これは特に初期段階で顕著です。感染性耳石膏炎の初期症状は、病変部位に限局する基礎疾患の症状、例えば鼻水、咳、咽頭痛などと考えられます。
一次性(カタル性)耳管炎は非常に異なる始まりをしますが、ほとんどの場合、最初はすべてが、病気の耳の軽い不快感、耳の詰まり感、異音に限られます。
成人の急性中耳炎の一般的な症状は次のとおりです。
- 聴覚の変化(特に低周波、騒音、耳鳴りの知覚障害)
- 頭痛、まれに耳の痛み、
- 自分の発話音の歪んだ知覚(自声)により、音が耳の中で反響して痛みを引き起こす。
- 耳の中に水が溜まり、溢れてくるような感覚。
稀ではありますが、患者は目の周りの重さ、呼吸困難、めまいなどを訴えます。
患者は、咀嚼、あくび、唾液の飲み込み、食事、頭を傾けるなどの動作で、多少の緩和を感じると訴えます。これは、耳管の内腔が一時的に開き、耳管内の液体の量が増えるためです。血管収縮薬の点眼薬も効果的です。
急性非感染性耳管炎は自然に治ることもありますが、だからといって放置してよいわけではありません。化膿性炎症の原因となるのは、皮膚や粘膜の表面に生息する日和見病原体(連鎖球菌、ブドウ球菌など)であることが多いため、後から感染が加わることもあります。
乳児の耳管炎
通常は、明確な症状を伴う急性の形で発生します。
- 耳/耳詰まり(持続的または断続的)
- 耳に軽い鈍い痛み、
- 自分の発声音の増幅、自分の声の「エコー」によって生じる、話すときの痛み
- 耳の中に水が溢れているような感覚が何度も繰り返される。
- 子供や大人も喉にしこりを感じることがあります。
耳管炎では、頭痛、吐き気、平衡感覚障害、めまいなどの症状が、成人よりも小児に多く見られます。体温が上がることは稀で、微熱程度まで下がります。
乳児は微熱が頻繁に出るようになり、気分が悪くなり、涙もろくなり、機嫌が悪くなり、食事を拒むこともあります。また、よく眠れず、無気力に見え、食べた後に吐き戻すこともよくあります。
慢性型では、症状はそれほど顕著ではありません。増悪期には症状が悪化します。耳管炎に中耳炎が合併すると、臨床像はより拡大します。この場合、他の症状が現れることがあります。
- 気温の上昇、
- めまいや頭痛、
- 耳の痛みが増す、
聴力の低下は、長期にわたる耳管炎のかなり具体的な症状です。しかし、患者はそれに慣れてしまい、他の不快な症状が現れるまで助けを求めません。
フォーム
耳管炎における炎症は、ほとんどの場合、一対の聴覚器官の片側のみに影響を及ぼします。右側が炎症を起こしている場合は右側耳管炎と診断され、左耳の耳管に炎症が生じている場合は左側耳管炎と診断されます。しかし、炎症が両耳に同時に広がる場合もあります。この場合、両側性耳管炎と呼ばれます。
炎症の局在に応じて、耳管炎は片側性耳管炎と両側性耳管炎に分けられます。しかし、この疾患を分類する他の徴候も存在します。
フロー形態(段階):
- 急性耳管炎(最長3週間)
- 亜急性耳管炎(最長3ヶ月)
- 慢性型(免疫力の著しい低下、不適切な治療、または治療の欠如の結果として)
病因(原因):
- 感染性、
- アレルギー、
- 外傷性、気圧外傷を含む:空気(空気性中耳炎)および水中(海中性中耳炎)。
急性型は症状の重篤さが特徴で、気づかないままでいることはまず不可能です。これは活発な炎症過程であり、ほとんどの場合、咽頭または鼻から感染します。常に重度の腫れを伴いますが、適切な治療を行えば1週間以内に治まります。
慢性耳管炎は無症状の場合もありますが、合併症はより危険です。急性ターボ中耳炎を放置すると、慢性ターボ中耳炎に容易に進行し、難聴を引き起こす可能性があります。
気圧外傷性耳管炎は、ダイバー、パイロット、そして航空貨物輸送利用者にとって悩みの種です。気圧差によって鼓膜が陥没することがあります。何も対策を講じなければ、非感染性の炎症プロセスが発生します。
合併症とその結果
急性耳管炎は不快な病気ですが、適切な治療を行えば、わずか1週間で耳管の機能を回復させることができます。カタル性の場合は、炎症が微生物の助けを借りずに治まるため、自然に治まると考えられています。しかし、耳の換気障害と滲出液・漏出液の停滞自体が、耳管炎の細菌性合併症を引き起こす可能性があり、治療せずに放置すると、中耳や内耳にまで広がる可能性があります。そして、内耳の損傷は、永続的な難聴、さらには難聴につながる可能性があります。
感染性耳管炎は、特に咽頭炎、百日咳、アデノイド炎など、細菌性の風邪を未治療のまま放置した場合には、治療が必要です。アデノイドの肥大は、リンパ組織の炎症と関連しており、そこに複数の病原体が蓄積します。肥大したアデノイド自体が耳管の入り口を塞ぎ、排液と機能を阻害し、難聴を引き起こす可能性があります。また、全身への感染源となる可能性があり、鼻咽頭だけでなく聴覚器官内にも感染が広がる可能性があります。
これらはすべて非常に不快な症状ですが、医師はあらゆる原因による耳管炎に効果的な治療法を開発しました。何もしない、または不適切な治療を行うと、病気は長期化する可能性があります。耳管炎が治らないという訴えは、ほとんどの場合、不適切な治療に関連しています。長期間、耳鳴りや耳鳴りの症状が続くだけでなく、自分の会話が聴覚器官に不快感や痛みを引き起こし、炎症が長引いて癒着の原因となることもあります。
耳管の直径が非常に小さいことを考えると、その内部に小さな線維組織の束が存在するだけでも、正常な換気と分泌を阻害することは明らかです。これらの束は自然に「溶解」することはなく、手術で除去する必要があります。そうでなければ、聴力は徐々に低下し、最終的には難聴に至ります。
炎症が内耳の構造に広がり、迷路炎を発症した場合も同様のことが起こります。
耳管症候群による耳詰まり感や難聴は、治療が無事に完了した後も、かなり長い間続くことがあります。多くの人が、いつ聴力が回復するのかと心配するのは当然です。
医師はこの質問に明確な答えを出すことはできません。急性型のターボ中耳炎では、適切に治療すれば1~3週間で難聴が現れる場合もあります。複雑な経過をたどると、数ヶ月かかることもあります。ほとんどの場合、最大3ヶ月ですが、6ヶ月経っても難聴が治らないこともあります。慢性型では、癒着により耳管壁が徐々に癒着し、聴力が悪化し、自力で正常に戻ることはできません。悪化は状況を悪化させるだけです。そのため、外耳道に限局した炎症であっても、炎症は危険です。
診断 ユースタキータ
耳管炎と診断される患者の多くは、喉の痛み、鼻水、その他の風邪の症状を訴えて来院するか、前日に治療を受けたばかりです。そして、耳の詰まりが顕著になり、不快感や声の聞こえ方が歪んでくると、初めて、この病気は鼻咽頭や聴覚器官ではないのではないかと考え始めます。鼻咽頭は複雑な器官であり、病理学的過程は様々な部位に局在する可能性があるため、専門医の助けなしに正確な診断を下すことは不可能です。
耳鼻咽喉科医は、耳鼻咽喉科器官の診断と治療を行います。患者の身体診察、訴えの聴取、副鼻腔、咽頭、咽頭、扁桃の状態の検査(鼻鏡、喉頭鏡、咽頭鏡検査)を行います。感染性、アレルギー性、外傷性などのターボ中耳炎の治療にはそれぞれ特徴があるため、病歴聴取は耳管炎の病因解明に大きく役立ちます。
標準的な検査では、病気の全体像はわかりません。血液検査では炎症の有無は分かりますが、その部位は不明のままです。しかし、免疫グロブリン検査では、炎症の性質と発症時期について十分な情報が得られます。
より具体的な診断には、咽頭からの綿棒検査、または病原体が通常存在する鼻と喉からの分離部位の臨床検査が挙げられます。様々な種類のターボ中耳炎の症状は類似していますが、塗抹標本中に病原性微生物叢が存在する場合、感染症であると診断し、原因物質を特定して適切な薬剤を選択することができます。アレルギー性ターボ中耳炎が疑われる場合は、アレルギー検査が行われます。
耳鏡検査では、このような変化が検出され、耳管の機能障害を診断することができます。
- 鼓膜の退縮、
- その曇りと赤み、
- 光円錐の変形、
- 外耳道の狭窄。
次に、耳管の機能性を調べます。
- 聴管の開通性を確認するために、バルサバ試験、バルーンポリッツァーで聴管を膨らませる試験(高圧下で鼓室を膨らませる試験)、レビー試験、喉を空にして鼻孔を締めた状態での試験(トインビー試験)が使用されます。
- 耳内圧測定(鼓室圧測定)は、耳管の換気機能を検査し、特殊な耳内圧計を使用して鼓室内の圧力を測定します。
- 聴力検査では、聴覚機能の変化を調べます(聴力低下は通常、25~30dBまでの低音域で発生します)。音声検査と電気音響聴力計による聴力測定が行われます。
- インピーダンス測定法は、耳の内部構造(中耳、耳管、蝸牛、聴神経、顔面神経)に関する情報を提供する機器を用いた診断法です。これにより、炎症部位を非常に正確に特定することができます。
耳管の開存障害は腫瘍の進行と関連している可能性があるため、そのような疑いがある場合は、追加の検査が処方されます。耳管炎のCT検査とMRI検査では、腫瘍の存在と局在を特定することができます。腫瘍を摘出しなければ、耳管の機能を回復することはできません。生検により、良性腫瘍か悪性腫瘍かという疑問が解明されます。
差動診断
耳管炎は耳の病気であり、他の病態の合併症として起こることがほとんどです。そのため、特に発症初期には、臨床像がぼやけたり、不明瞭になったり、特徴のない症状が現れることがあります。鑑別診断を行うことで、症状からターボ耳炎を類似の疾患と区別し、正確かつ確定的な診断を下すことができます。
そのため、上顎洞炎(上顎洞の炎症)は、頭痛、鼻をかんだ後の鼻づまりや耳の詰まり、膨満感、耳鳴りを伴うことがあります。これらの症状は副鼻腔から眼や耳の内部構造に広がります。耳管炎でも同様な症状が認められますが、鼻鏡検査では鼓膜は損傷されていないにもかかわらず、上顎洞に炎症性滲出液が蓄積していることがわかります。
頭の圧迫感、鼻づまり、耳詰まり(特に鼻をかんだとき)は、副鼻腔の炎症によって起こる様々なタイプの副鼻腔炎の特徴です。耳管炎と同様に、この疾患は感染性の呼吸器疾患の合併症として発症することが最も多くあります。鼻腔の内視鏡検査と耳鏡検査により、炎症の局在を正確に特定し、管根炎を除外することができます。
喉頭炎では、喉に塊のような感覚があり、これは耳管炎でも同様ですが、耳詰まりや体液の溢れる感覚はありません。声自体は変化しますが(嗄声またはかすれ声)、声の知覚は変化しません。喉頭鏡検査では、喉頭粘膜と声帯の発赤、腫れが見られます。
中耳炎は耳管炎の頻繁な合併症であり、耳管の炎症が耳管に接触する中耳構造に広がることで起こります。これは感染性耳管炎の特徴です。当然のことながら、耳管炎は中耳炎と併せて診断されることがよくあります。中耳炎は、耳に非常に激しい痛み(ターボ耳炎の場合は痛みは通常軽微)、難聴、吐き気(小児の場合)、頭蓋内合併症を伴う体温上昇を特徴とします。耳鏡検査では、鼓膜の膨隆と発赤、および対光反射の変位が認められます。
乳様突起が侵されている場合は「乳様突起炎」と診断され、その症状は中耳炎に類似しています。この疾患では難聴が必ずしも認められるわけではなく、耳鏡検査では耳管炎に特徴的な所見は示されません。疑わしい場合は、側頭部のX線撮影と断層撮影を行うことで診断を明確にすることができます。
耳管炎の診断においては、診断を確定するだけでなく、起こりうる合併症(中耳炎、乳様突起炎、難聴の発症)を特定することが非常に重要です。鼻咽頭に炎症がある場合は、耳の治療と同時に治療する必要があります。
連絡先
処理 ユースタキータ
耳管炎の治療は、炎症の性質を特定した後にのみ開始できます。細菌性炎症には抗菌薬、真菌性炎症には抗真菌薬、ウイルス性炎症には全身免疫と局所免疫の強化が必要です。圧外傷の影響としては、排液(吹出)の改善、出血の軽減、耳管内の膿の形成予防が挙げられます。しかし、アレルギー性ターボ中耳炎の治療は、非感染性炎症の重症度を軽減する抗ヒスタミン薬の服用なしには不可能です。
こちらもご覧ください:
さまざまな種類の耳管炎の治療について詳しくはこちらをご覧ください。この疾患の治療目標は以下のとおりです。
- 耳管の換気を改善する
- 感染を抑制し、合併症を予防する
- 聴力を回復し、病気の不快な症状を抑えます。
ウイルスが原因となる耳管炎には、免疫刺激薬と抗ウイルス薬(インガビリン、エルゴフェロン、ビフェロン)が使用されます。ウイルス性耳管炎はカタル性に進行し、多くの場合自然に治ります。しかし、医師が原因がウイルスか細菌かを特定しなければ、診断は不可能です。さらに、免疫力が低下している人(例えば、風邪をひいたことがある人や子供)は、自力で病気と闘うことが難しく、細菌感染を引き起こす可能性があり、抗生物質による治療が必要となります。
細菌性(化膿性)耳管炎は、抗生物質なしでは治療できません。原因としては、連鎖球菌、ブドウ球菌、肺炎球菌など、免疫システムが対処できない病原体が挙げられます。これは、細菌性耳管炎が呼吸器感染症に続発するという事実からも明らかです。感染が喉や鼻から体内にまで及んだ場合、それは免疫力の低下を示しています。
抗生物質は、病気の原因物質を特定した後に処方されますが、多くの場合、広範囲の作用スペクトルを持つ薬剤が優先されます。抗菌成分と抗炎症薬(GCS)の両方を含む点眼薬の形態の複合薬剤は、局所的に処方されます。
真菌による病気は、抗真菌剤(例えば「カンジビオティック」)を含む多成分製剤で治療することになっています。
気圧外傷によって引き起こされるものも含め、あらゆる種類の耳管炎に対して、炎症と痛みを軽減するために局所抗炎症薬と鎮痛剤が使用されます。
- GCSと麻酔薬(点眼薬「オティパックス」)の併用
- 抗ヒスタミン薬(「タベギル」、「ロラタジン」、「スプラスチン」、「クラリチン」、「ジアゾリン」)は、アレルギー性耳下腺炎とその他のタイプの耳下腺炎の両方に処方され、炎症や腫れを軽減します。
- 腫れを抑える血管収縮薬点眼薬(「ナフティシン」、「ビブロシル」、「サノリン」、「ナゾネックス」)
耳管炎の治療期間について明確な答えはありません。通常、1週間以内に治ります。しかし、細菌感染症の場合は、抗生物質療法の経過が異なる場合があることを考慮する必要があります。抗菌薬は通常5~7日間の投与期間で処方されますが、問題は患者がいつから服用を開始したかです。なぜなら、最初の症状が現れたからといってすぐに医師の診察を受けるわけではないからです。
ウイルス感染症の場合、細菌性合併症のリスク(不適切な治療や免疫力の低下など)があると、闘病期間が長期化することがあります。また、長期にわたる再発性疾患によって体が弱っている人にも、闘病期間が長引く傾向があります。
耳管炎が慢性化した場合、増悪時には段階的に治療を行います。寛解期には、免疫力を強化するための予防措置を講じる必要があります。
防止
耳管炎は、発症を予防するよりも治療が難しい病気です。そのため、医療専門家は、一般的に認められている予防策を遵守することを推奨しています。
- 健康と感染に対する体の抵抗力の基礎となる強化。
- 健康的なライフスタイル: 適度な身体活動、悪い習慣の回避。
- 一連の運動、新鮮な空気の中での定期的な散歩、ビタミンやミネラルが豊富な適切な栄養摂取を通じて身体を強化します。
- 免疫力の向上と呼吸器感染症の予防:流行期の免疫刺激剤やビタミン複合体の摂取、ビタミンC、A、Eなどが豊富なベリー類や果物の摂取
- 急性呼吸器感染症の発生率が上昇する時期に、病人と接触した後や混雑した部屋にいた後は、すぐに鼻をすすぐこと。
- あらゆる感染症、特に呼吸器系に関わる感染症は、迅速かつ効果的な治療が必要です。副鼻腔炎、鼻炎、上顎洞炎、咽頭炎、扁桃炎などの疾患は、耳管炎や難聴を引き起こす可能性があります。いずれにせよ、鼻づまりは放置してはいけません。
- アレルギー治療、すなわちアレルゲンを特定し、接触を制限すること。特に流行期には、耳鼻咽喉科医による予防的診察を受ける。これにより、症状が現れていない早期段階で病気を発見し、効果的な治療を開始することができます。
- パイロットや乗務員、ダイバー、潜水士、その他気圧変動の激しい環境で活動する人は、急激な気圧変化から聴覚器官を保護するための措置を講じる必要があります。プールで泳ぐ際は、耳管への水の侵入から耳を保護してください。
耳管炎は小児期に発症することが多いため、お子様の耳管炎を予防するために、保護者の皆様には以下の対策をお勧めいたします。
- 呼吸器系および呼吸器系の病気は適切な時期に治療するように注意してください。
- 天候に合わせてお子様の服装を調整し、過熱や低体温を避けてください。
- 予防接種スケジュールに従って、定期的に赤ちゃんに予防接種を行ってください。
- お子様の食事は栄養価が高く、ビタミンやミネラルが豊富である必要があります。
- 定期的に散歩をすることを忘れないでください。赤ちゃんが部屋にいないときは、夏も冬も部屋の換気をしてください。
- 赤ちゃんをまっすぐな姿勢で授乳してください(これによりミルクが耳に入るリスクが軽減されます)。
- 赤ちゃんが風邪をひいている時は、きちんと鼻をすすいであげましょう。鼻のかみ方がわからないお子さんの場合は、吸引器を使って鼻水を吸い取ってあげましょう。年齢が上がるにつれて、左右の鼻の穴を交互に使って、正しい鼻のかみ方を教えましょう。
- お風呂、プール、または水場で入浴する際は、お子様の耳を水から守ってください。飛び込む際は、鼻を覆い、両方の鼻孔に水が入らないように注意してください。
- アデノイドを適切な時期に切除し、扁桃腺の慢性的な炎症を長期にわたって予防しましょう。お子様を慢性感染症から守るためには、切除することが最善策です。
- 小さな子供は気圧の変動からよりよく保護されます(飛行機に乗せたり、甘やかしすぎて耳をぶつけたりすることなどから子供を遠ざけるようにしてください)。
小児も成人も、耳管炎の治療は医師の診断を受けた上で行うべきです。診察は、病気の原因、重症度、起こりうる合併症を特定するのに役立ちます。これは、適切な効果的な治療法を選択できるだけでなく、治療法や手段の選択における誤りを防ぐことにも役立ちます。
予測
医師は耳管炎を複雑な病気とみなしています。適切な治療を行えば1週間以内に治癒する可能性があります。しかし、聴力の回復にはさらに時間がかかる場合もあります。さらに、治療を早期に開始すれば、聴力低下のリスクは低くなります。重症の場合は聴力の正常化が6ヶ月遅れることもありますが、ほとんどの場合3週間以内に回復します。
病気を治療せずに放置したり、間違った治療をすると(例えば、膿性滲出液があるのに耳を温めたり、細菌性耳管炎の場合に抗生物質を拒否するなど)、病気が慢性化し、難聴が当たり前になる可能性が高くなります。
もう一つの可能性は、難聴、耳詰まり、持続的な耳鳴りを伴う癒着性中耳炎の発症です。その結果、耳の中に緻密な結合組織、癒着、癒着が形成され、耳小骨の可動性と音に対する耳の感度が制限されます(難聴)。この疾患の治療は長期にわたり、効果がない場合は補聴器の使用、癒着の剥離または癒着の伸展のための外科的介入が行われます。
感染性耳管炎の危険性は、聴覚器官が頭蓋骨の中に位置していることにも起因します。感染は器官自体の奥深くまで広がり、脳膜にまで達して炎症を引き起こす可能性があります。このような症状は小児期によく見られます。


