記事の医療専門家
新しい出版物
股関節の2投影X線写真
最後に見直したもの: 03.07.2025
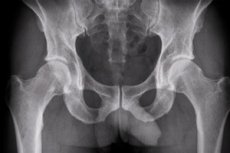
関節や骨の病変の機器診断で最も有益な方法は視覚化であり、その中で最もアクセスしやすいのは股関節の X 線検査です。
単純X線検査は股関節の診断と治療方針の決定における基本的なアプローチである。[ 1 ]
手順の表示
患者にレントゲン検査を依頼することで、外傷専門医、整形外科医、外科医、またはリウマチ専門医は、特定の骨関節の構造の状態を評価する機会が得られます。
股関節のX線診断で最も一般的な適応症は次のとおりです。
- 股関節部の外傷、特に大腿骨頸部の骨折。
- 先天性の股関節脱臼または形成異常。
- 若年性大腿骨頭骨端炎;
- 関節炎、股関節症、変形性関節症または股関節脱臼;
- 股関節炎(股関節の炎症)
- 大腿骨頭壊死;
- 変形性関節症、骨髄炎、骨軟骨腫症;
- 関節嚢胞およびその他の形成物;
- 関節を侵す骨結核。
原則として、股関節の痛みに関する患者の訴えは、その正確な原因を特定するためにX線検査を処方する十分な理由とみなされます。上記の疾患や症状がない場合、X線画像のプロトコル(説明)にはX線画像が正常であることが示されます。これは、得られた画像で関節のすべての要素に解剖学的異常がないことを意味します。詳細については、「股関節」を参照してください。
小児の股関節のX線検査は、生後9ヶ月以降にのみ、厳格な適応に基づいて行われます。主な病態は先天性股関節脱臼です。また、様々な年齢の小児の股関節の痛みに対しても、X線検査が処方されることがあります。
技術 股関節X線検査。
標準的なX線撮影技術は、アナログかデジタルかという方法にほとんど依存しません。アナログの場合、検査に約10分かかり、画像はフィルムで撮影されますが、デジタルの場合は時間が半分に短縮され、画像はデジタルを含む2つの形式で撮影できます。
股関節のX線撮影では、2つの投影法から最大の視覚情報が得られます。正面投影法(または正面撮影)では、X線管を体の平面に垂直に(前方または後方から)焦点を合わせることで撮影します。また、軸投影法(横断面または水平面)では、大腿骨に沿って関節の各要素を上から下まで固定します。横方向の投影法でも撮影できます。この場合、患者は横向きに寝て、膝関節と股関節を曲げた状態で脚を曲げます。
従来のX線撮影では、通常、股関節の前後像と側面像を撮影します。股関節の前後像は、同じフィルム上に股関節の両側面を撮影し、恥骨結合上部と上前腸骨棘を結ぶ線の中点まで広がります。X線管とフィルムの距離は1.2メートルにする必要があります。仰臥位で股関節の前後像を撮影する場合、最もよくある誤りの一つは、股関節の外旋による画像の歪みです。
したがって、股関節の前後方向のレントゲン写真で大腿骨の反回転を反映させるには、両方の膝蓋骨を前方に向けるか、下肢を 15 ~ 20° 内旋させる必要があります。
Lauenstein (Lauenstein) に従って股関節の X 線検査を行う場合、患者の姿勢は次のようになります。仰向けに寝て、片方の脚を膝で曲げ (30、45、または 90° の角度)、足を伸ばした脚のすねに乗せます。曲げた脚の大腿部を最大限外側に外転させて、股関節が外旋位 (つまり、大腿骨頭が寛骨臼内で回転) になるようにします。
幼児の骨盤骨と股関節のX線写真では、関節構造の正確な輪郭が写らないことに留意する必要があります。これは、それらの主要組織が軟骨であり、X線写真では軟骨が写らないためです。したがって、得られたX線写真の解釈(骨盤骨の寛骨臼に対する大腿骨頭の変位の決定を含む)は、画像上に特別なグリッドを重ね合わせることで行われます。グリッドの主線と補助線は、関節構造の解剖学的正常位置に対応しています。これらの線を使用して、寛骨臼の中心、寛骨臼の傾斜度(寛骨臼角度)、大腿骨頸部の前方偏向角度など、さまざまなパラメータを測定します。
また、骨化核の発達に違反がある疑いがある場合(特に未熟児の場合)、生後1か月半から2か月の乳児の股関節の超音波検査を行う必要があります。
正常なパフォーマンス
各X線写真は、股関節疾患を正確に診断するために必要な重要な情報を提供します[ 2 ]。典型的には、前後方向の画像は寛骨臼の形状に関する情報を提供し、その他の側面画像は大腿骨頭を含む大腿骨近位部に関する情報を提供します。
股関節の前後方向のレントゲン写真から、以下の情報が得られます。
- 脚の長さ、
- 首の角度、
- 寛骨臼の被覆率:外側中央縁(CE)傾斜角および大腿骨頭突出指数、
- 寛骨臼の深さ、
- 寛骨臼の傾斜、
- 寛骨臼バージョン、
- 頭部の球形と
- 関節スペースの幅。
股関節の側面X線写真は、大腿骨頭と大腿骨の関節の形状と変位、およびアルファ角の変位を評価します。[ 3 ]
イデルバーグ・フランク角、ウィバーグ角、MZ距離を考慮した統計的手法により、正常な関節と病的な関節を区別することができます。成人では、股関節の値が6~15の場合は正常な関節形状を示します。16~21の場合は軽度の変形、22以上の場合は重度の変形を示します。小児では、値が15以上の場合は病的です。[ 4 ]
画像所見は必ずしも痛みの存在と関連しているわけではなく、その逆もまた同様であるため、身体検査の結果を併せてX線写真を使用する必要性を強調することが重要である。[ 5 ]
股関節脱臼のX線所見
X線写真では、股関節脱臼または形成異常の兆候は、大腿骨頭が骨盤骨の寛骨臼から垂直方向および側方方向にずれていることとして観察されます(撮影画像上で測定し、解剖学的基準と比較します)。大腿骨頭の表面が骨盤骨の寛骨臼と一致しないことが多く、例えば、大腿骨頭が大きく、寛骨臼の深さが不十分な場合などが挙げられます。また、寛骨臼への進入面の傾斜角度が基準値を超えています。
また、寛骨臼の中心のずれ、大腿骨頸部と大腿骨本体(骨幹)の垂直軸間の角度の減少または増加も見られます。
この病状のもう一つの重要なX線所見は、大腿骨の狭い部分(大腿骨頸部)の過度の前方傾斜であり、放射線科医はこれを過度前方捻転と呼びます。
詳細は記事「先天性股関節脱臼」をご覧ください
小児股関節ペルテス病のX線所見
ペルテス病(大腿骨頭の骨軟骨症および無菌性壊死)の主なX線所見は、病期によって異なります。病初期には大腿骨頭の形状の軽微な変化と股関節の関節間隙の不均一な拡大が認められますが、病期が進むと大腿骨頭の輪郭が明らかに変形し、平坦化していきます。
第3段階では、関節画像上に、壊死した骨組織(骨片)の影と、破壊された骨が軟骨組織に置換された領域が認められます。同時に、骨端軟骨板の隙間の拡大、寛骨臼の輪郭の変化、大腿骨頂点の変位も観察されます。
続きを読む -レッグ・カルベ・ペルテス病
股関節の変形性股関節症のX線所見
成人における骨盤内臓器のX線検査の主な適応は、変形性関節症またはその前駆症状の検出です。変形性関節症は最も一般的な関節疾患です。[ 6 ] 関節軟骨の進行性の変性が特徴です。[ 7 ]
整形外科では股関節症と変形性股関節症の両方と呼ばれる股関節症の診断に重要なX線所見は、この破壊的な関節病変の特定の段階にも関連しています。
放射線画像の特徴には、軟骨損傷による関節スペースの狭小化、骨の修復反応と一致する軟骨下硬化症、関節の安定性を維持するための修復の試みと一致する関節の低圧領域における骨棘形成、および病因が議論されている大腿骨頭と寛骨臼の両方に見られる軟骨下嚢胞などがあります。
この問題に関するすべての必要な情報は、出版物「股関節の変形性関節症(股関節症)のX線診断」に記載されています。
股関節炎のX線所見
ほとんどの関節疾患と同様に、股関節の炎症(関節炎または股関節炎)は徐々に進行するのが特徴です。
初期段階では、主なX線所見は、大腿骨頭表面の硝子軟骨の損傷領域と、骨組織の破壊を示す粗さの形での骨の侵食です。
時間の経過とともに、画像には関節スペースの変化(狭くなっているのが明らか)が示され、大腿骨頭の丸みが滑らかになり、関節内の骨増殖の病巣と関節表面の骨組織の成長を検出できます。
股関節の超音波検査とレントゲン検査ではどちらが良いでしょうか?
専門家はどちらの可視化方法も有益であると考えていますが、X線では軟骨組織や腱繊維を観察できず、関節軟骨や靭帯の状態を評価することができません。したがって、この点では超音波検査には明らかな利点があります。患者の評価からも、X線検査よりも超音波検査の方が好ましいという意見が示されています。さらに、超音波診断は体に放射線を照射しないため、毎月検査を実施することも可能です。
股関節のX線検査はどのくらいの頻度で受けることができますか? 安全の観点から最適なX線検査回数を決定する際、放射線科医は骨組織への年間最大許容電離放射線量(50 mSv)と、股関節1個あたりの統計的平均単回放射線量(1.2 mSv以下)を考慮します。X線検査は年間4回(つまり四半期に1回)までが安全と考えられており、検査回数と被ばく線量は患者の診療記録に記録する必要があります。
高線量のX線は有害ですが、現代のX線装置は股関節のX線による害をほぼゼロにまで低減します。
しかし、一定のリスクは依然として存在します。検査後の主な影響は、小児および青年の骨成長部(骨端軟骨板)への過剰なX線被曝です。そのため、海外のクリニックでは、年齢を問わず小児のX線検査だけでなく、放射線増強CT検査も避け、可能な限り超音波検査に置き換えています。また、年長児および青年にはMRI検査を実施しています。
骨髄、寛骨臼、軟骨、関節周囲の軟部組織を評価するために選択される方法は、磁気共鳴画像法 (MRI) です。
超音波(US)は、関節周囲の軟部組織の評価、関節液貯留や滑膜肥厚の特定にも役立ち、関節の動的評価を可能にします。また、診断および/または治療手順のガイドとしても使用できます。
関節内造影MRI(MR Arthrography)は、関節内病変、特に関節包や軟骨の病変評価において、従来のMRIよりも優れた性能を発揮します。また、例えば局所麻酔薬の投与や、臨床診断価値を有する「リドカインテスト」の実施にも使用できます。
MRIによる軟骨の評価には、形態学的情報に加え、水分とグリコサミノグリカン(GAG)の組成に関する情報を提供するdGEMRIC T1およびT2マップが用いられました。電離放射線を使用するコンピュータ断層撮影(CT)は、X線よりも空間分解能とコントラスト分解能に優れています。[ 8 ]
成人の場合、股関節のX線検査中に放射線に曝露すると、隣接する骨組織の石灰化レベルが低下したり、骨盤下部の解剖学的構造の細胞の有糸分裂が誘発される可能性があります。


