原因 虚血性視神経症
この病状の発症には、一般的な血行動態の乱れ、血管壁の局所的変化、血液凝固およびリポタンパク質の変化という 3 つの要因が大きな役割を果たします。
一般的な血行動態障害は、高血圧、低血圧、動脈硬化、糖尿病、ストレスの多い状況や多量の出血、頸動脈のアテローム性動脈硬化、腕頭動脈の閉塞性疾患、血液疾患、および巨細胞性動脈炎の発症によって最も頻繁に引き起こされます。
局所因子。現在、血栓形成を引き起こす局所因子が大きな重要性を帯びています。その中には、血管壁の内皮の変化、アテローム性プラークの存在、そして血流の乱れを伴う狭窄部位などがあります。これらの因子が、この重篤な疾患の病態に基づいた治療を決定づけます。
症状 虚血性視神経症
虚血性神経障害には、前部と後部の2つの形態があります。これらは部分的(限定的)または完全(全体的)な損傷として現れることがあります。
前部虚血性神経障害
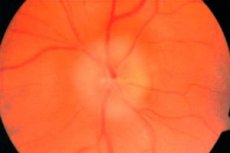
視神経の眼球内部分における急性循環障害。視神経頭部に生じる変化は眼底検査によって検出されます。
視神経が完全に損傷した場合、視力は100分の1に低下し、失明に至ることもあります。部分的な損傷の場合は、視力は高いままですが、特徴的なくさび形の暗点が認められ、くさびの頂点は常に視線の固定点に向けられます。くさび形の損失は、視神経への血液供給の扇形的な性質によって説明されます。くさび形の欠陥、融合は、視野の4分の1または半分の損失を引き起こします。視野の欠陥は、ほとんどの場合、視野の下半分に局在しています。視力は数分または数時間以内に低下します。通常、患者は視力が急激に低下した日時を正確に示します。頭痛や一時的な失明の形で前兆が認められる場合もありますが、多くの場合、前兆なしに病気が発症します。眼底検査では、淡い浮腫性の視神経乳頭が見られます。網膜の血管、主に静脈は二次的に変化します。それらは広く、暗く、曲がりくねっています。乳頭上および乳頭傍領域に出血が起こる場合があります。
急性期は4~5週間続きます。その後、腫れは徐々に引いていき、出血は吸収され、視神経萎縮が様々な程度で現れます。視野欠損は残りますが、大幅に軽減できる場合もあります。
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
後部虚血性神経障害
急性虚血性疾患は、眼球の後ろ、眼窩内領域の視神経に沿って発症します。これらは虚血性神経障害の後部症状です。病因と臨床経過は前部虚血性神経障害と同じですが、急性期には眼底に変化はありません。視神経乳頭は自然な色で境界が明瞭です。4~5週間後にのみ乳頭の脱色が現れ、部分的または完全な萎縮が始まります。視神経が完全に損傷すると、前部虚血性神経障害と同様に、中心視力が100分の1に低下するか失明する可能性があります。部分的な視力は高いままですが、特徴的なくさび形の視野欠損が視野、特に下鼻または下鼻の部分に認められます。早期診断は、視神経乳頭の虚血の場合よりも困難です。鑑別診断は、眼窩後神経炎、眼窩および中枢神経系の占拠性病変を伴って行われます。
虚血性神経障害の患者の 1/3 では、平均 1 ~ 3 年後にもう片方の目も影響を受けますが、この期間は数日から 10 ~ 15 年までさまざまです。
あなたを悩ましているのは何ですか?
何を調べる必要がありますか?
どのように調べる?
処理 虚血性視神経症
虚血性神経障害の治療は、患者の血管病変全般を考慮し、病因学的に包括的に行うべきである。まず、以下の治療法が想定される。
- 鎮痙薬(セルミオン、ニセルゴリン、トレンタール、キサンチノール、ニコチン酸など)
- 血栓溶解薬 - プラスミン(フィブリノリジン)とその活性化因子(ウロキナーゼ、ヘマーゼ、カビキナーゼ)
- 抗凝固剤;
- 対症療法剤
- ビタミンB群。
磁気療法、視神経の電気刺激、レーザー刺激も行われます。
片眼の虚血性神経障害を患っている患者は、診療所の観察下に置かれ、適切な予防治療を受ける必要があります。


