疫学
感染源は、血液中に配偶子母体を含む病人または寄生虫キャリアです。マラリアは蚊に刺されることで感染する感染症です。三日熱マラリア原虫(Plasmodium vivax)、卵形マラリア原虫(Plasmodium ovale)、および四日熱マラリア原虫(Plasmodium malariae)の配偶子母体は、発症後数日で血液中に検出され、赤血球分裂を数回繰り返すことでその数は増加します。熱帯熱マラリア原虫(Plasmodium falciparum)に感染すると、原虫血症発症後10~12日で感染源となり、2ヶ月以上感染源として持続することがあります。
マラリアの場合、感染伝播のメカニズムは多岐にわたります。
感染経路(蚊に刺された場合)
このメカニズムは、マラリア原虫が生物種として存続するための主要なメカニズムです。感染源は、血液中に成熟した配偶子母細胞(マラリア原虫の雄と雌の生殖細胞)が存在する人(マラリア患者または原虫キャリア)です。マラリアキャリアとなるのは、ハマダラカ属の雌の蚊のみです。
蚊の胃の中で、赤血球内の雄と雌の配偶子母細胞が血液とともに侵入し、赤血球の溶解後に成熟、融合、そして多重分裂を経てスポロゾイトが形成され、蚊の唾液腺に蓄積されます。無性生殖型の寄生虫(栄養体、シゾント)は蚊の胃に侵入すると死滅します。
したがって、人体では、無性生殖による寄生虫発育経路(分裂生殖)が発生し、配偶子母細胞が形成されて蓄積されます。一方、蚊の体内では、有性生殖による経路(胞子形成)が発生し、雄と雌の配偶子母細胞が融合してさらに発育し、スポロゾイトが形成されます。
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
垂直伝達機構
垂直感染(母体から胎児へ)または母体から新生児へ(出産時 - 経腸感染)。垂直感染では、胎児が胎盤を介して感染することは稀です。感染は出産時に一定量の母体血が新生児の血流に入り、その赤血球内に無性生殖型の寄生虫が存在することで発生します。
非経口感染のメカニズム
非経口感染メカニズムは、いわゆるシゾントマラリアの発生につながります。これは輸血中に、あるいは稀ではありますが、注射時の無菌状態の違反(例えば、同じ注射器を使用する麻薬中毒者間)によって発症します。輸血中に感染した場合、感染源は寄生虫キャリアであるドナーであり、多くの場合、亜潜伏性寄生虫血症(血液1μl中の寄生虫数が5個未満)を呈しています。したがって、マラリアが風土病となっている地域では、寄生虫学的検査(濃厚液滴標本および血液塗抹標本における寄生虫の検出)に加えて、マラリアの血清学的(免疫学的)検査(RNIF、ELISAなど)を用いてドナー血液を管理する必要があります。非経口感染では通常、少数の寄生虫のみが持ち込まれるため(特に注射の場合)、潜伏期間は 3 か月まで延長される可能性があります(大規模感染の場合は、逆に潜伏期間は数日と非常に短くなることがあります)。これは、手術を受けた患者や麻薬中毒者のマラリア診断時に知っておくことが重要です。
マラリア蔓延の条件
マラリアが特定の地域(国、領土、エリア)に蔓延するには、以下の条件が必要です。
- 感染源(マラリア患者または寄生虫キャリア)。
- 有効な媒介者(ハマダラカ属の蚊)の存在。マラリア原虫に対する感受性は、ハマダラカ属の特定の蚊種の主な特徴です。他の種の個体群におけるハマダラカ属の蚊の数は、マラリアを媒介しない蚊ほど多くはなく、刺されて深刻な被害を受けることはほとんどありません。しかし、他の好条件(蚊の繁殖地が人間の住居に近いなど)の下では、たとえ小型種であっても、かなり深刻な役割を果たす可能性があります。200種以上が知られているハマダラカ属の蚊のうち、70種以上がマラリアの有効な媒介者となり得ます。
- 好ましい気候条件:日平均気温が16℃以上であること、および蚊の繁殖地(水域、貯水池、灌漑施設など)が存在すること。三日熱マラリア原虫Pl. vivaxの体内で発育するために必要な最低日平均気温は16℃、熱帯熱マラリア原虫Pl. falciparumでは18℃であり、これより低い気温では胞子形成は起こりません。胞子形成期間は気温が高いほど短くなります(ただし、日平均気温が30℃以上になると胞子形成には不利となるため、ある程度の気温までは可能です)。最適な日平均気温(25~26℃)では、三日熱マラリア原虫Pl. vivaxの胞子形成期間は8~9日、熱帯熱マラリア原虫Pl. falciparumでは10~11日です。
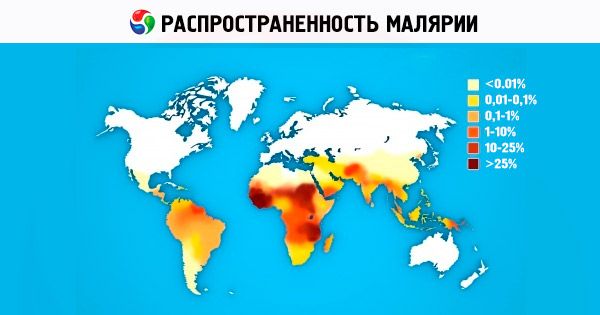
地球上のマラリアの分布域全体(年によって北緯45度から南緯40度から北緯64度から南緯45度まで)は、三日熱マラリアによって占められています。熱帯マラリアとマラリア原虫マラリアの発生域は、胞子形成に高温が必要なため、やや狭くなっています。一方、卵形マラリアの発生域は、熱帯アフリカと太平洋西部諸国(インドネシア、ベトナム、フィリピン、ニューギニアなど)という、領土的につながっていない2つの地域に広がっています。山岳地帯では、マラリアの発生地は温帯気候帯では標高1000メートルまで、亜熱帯および熱帯地域では標高1500~2500メートルまでの高さに発生する可能性があり、三日熱マラリアの発生地のみが高地(1000~1500メートル以上)で発生します。
マラリアは顕著な季節性が特徴です。温帯および亜熱帯気候では、マラリアシーズンは、蚊による有効な感染期間、感染伝播期間、および集団発症期間に分けられます。蚊による有効な感染期間(感染源(患者、寄生虫キャリア)が存在する場合)の始まりは、平均気温が安定して16℃に上昇した時点と一致します。伝播期間の始まりは、蚊の体内で胞子形成が完了する時期と関連しており、これはその年の特定の平均気温に依存します。モスクワ地域では、三日熱マラリアの伝播期間は、秋の初霜が降りるまで、1.5~2か月以上に達することがあります。集団発症期間の境界は明確ではありません。3日間のマラリアしか伝播しない拠点では、伝播期間の開始よりずっと前に集団罹患が始まる可能性があります。観察された症例は、前シーズンの感染と肝臓内のヒプノゾイトの保存による長い潜伏期(3~10か月)を伴う三日熱マラリアの一次症状(潜伏期が短い一次症状なし)と、遠位赤血球外再発(前シーズンの短い潜伏期を伴うマラリアの一連の発作の後、適切な再発防止治療を行わなかった)である。
マラリアへの感受性は普遍的です。病原体が血流に入った後の感染結果と臨床経過は、個人の免疫状態、非特異的な自然抵抗因子の活性、感染後の免疫の強さ、そして新生児の場合は母親から受け継いだクラスG特異抗体のレベルによって決定されます。例外は西アフリカとニューギニアの先住民で、彼らは三日熱マラリア(Pl. vivax)の感染に対してほぼ免疫があります。これは、三日熱マラリア(Pl. vivax)のメロゾイトの受容体として機能するダフィー群の赤血球アイソ抗原が遺伝的に欠如していることと関連しています。そのため、この地域では、三日熱マラリア感染例は熱帯アフリカの他の地域と比べて大幅に少ない頻度で観察されます。
異常ヘモグロビン(サラセミア、鎌状赤血球貧血、ヘモグロビンE、Cなど)を有する人、赤血球骨格構造に異常のある人(遺伝性球状赤血球症、南東卵赤血球症、遺伝性楕円赤血球症)、または赤血球の酵素であるグルコース-6-リン酸デヒドロゲナーゼの欠損がある人は、あらゆる種類のマラリア原虫による感染に対して比較的抵抗力があります。マラリアに感染した場合、症状は軽度で、血中の寄生虫数は比較的低く、悪性化(脳マラリア - 熱帯熱マラリア)するケースはほとんどありません。一方、グルコース-6-リン酸デヒドロゲナーゼの欠損がある人は、いくつかの抗マラリア薬(プリマキン、キニーネなど)の使用時に急性溶血を発症するリスクがあります。さまざまな種類のマラリアに対する自然抵抗のメカニズムは依然として大部分が不明であり、研究が続けられています。
新生児は、あらゆる種類のマラリア感染に対して一定の抵抗力を持っています。これは以下の理由によるものです。
- 新生児が高免疫の母親から受け取ったクラスG抗体による受動免疫の存在(マラリア発生率の高い地域)
- 新生児が母乳を通じて受け取ったクラスA抗体により出生後の特異的免疫を維持する。
- 新生児の体内に胎児ヘモグロビンが存在するが、これはマラリア原虫の栄養源としてはほとんど役に立たない。
生後 3 ~ 6 か月を過ぎると、新生児は重度で悪性の熱帯マラリア(胎児ヘモグロビンを含む赤血球から正常ヘモグロビンを含む赤血球への変化、混合栄養への移行 - 母乳には含まれていない寄生虫の発育に必要なパラアミノ安息香酸の摂取)を発症するリスクが大幅に高まります。
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
マラリアにおける免疫
マラリアに対する免疫は非不妊性で、種および株特異的であり、不安定で短命です。抗体の防御レベルを維持するには、マラリアの反復感染による継続的な抗原刺激が必要です。マラリア原虫Pl. malariaeおよび三日熱マラリア原虫Pl. vivaxに対する免疫は、熱帯熱マラリア原虫Pl. falciparumに対する免疫よりも早期に確立され、より長く維持されます。抗マラリア免疫には、細胞性免疫と体液性免疫が含まれます。抗体産生を刺激する免疫プロセスは、マクロファージによるマラリア原虫の貪食から始まります。これは、脾臓、肝臓、および骨髄の組織食細胞の過形成として現れます。
マラリアの蔓延
ヒトマラリア病原体の4種のうち、世界で最も一般的なのは三日熱マラリア(Plasmodium vivax)です。亜熱帯および熱帯では、三日熱マラリア(Plasmodium vivax)の遺伝子プールにおいてスポロゾイトが優勢です。スポロゾイトは、短い潜伏期(10~21日)でマラリアを引き起こします。アフリカ大陸では、東アフリカ諸国のアラブ人、インド人、エチオピア人、ヨーロッパ人の間で三日熱マラリア(Plasmodium vivax)が常に見られます。西アフリカ諸国は主に黒人種が居住していますが、三日熱マラリア(Plasmodium vivax)は見られません。これは、アフリカ系黒人が三日熱マラリア(Plasmodium vivax)に対して遺伝的に決定された先天性免疫を持っているためです(赤血球には三日熱マラリア(Plasmodium vivax)のメロゾイトに対する受容体であるダフィーアイソ抗原(Fy dまたは Fy b)が欠如しています)。卵形マラリア(Plasmodium ovale)の分布範囲は狭く、2つの地域に分かれています。アフリカ大陸の主要部は、北はガンビアから南はコンゴまでの熱帯アフリカに広がっています。もう一方の分布域は、西太平洋諸国と東南アジアです。熱帯マラリアの地理的分布は、北緯40度から南緯20度にまで及びます。熱帯マラリアは、世界のマラリア症例の最大50%を占めています。四日熱マラリアは現在、アフリカ、中南米の一部、カリブ海諸国、東南アジアで発生しています。
ほとんどの人はマラリアに感染する可能性があります。例外は西アフリカの先住民です。熱帯アフリカの熱帯マラリア流行地域では、熱帯マラリア原虫が優勢ですが、先住民の免疫構造は比較的安定しています。
- 生後6ヶ月未満の乳幼児は、母親から受動免疫を受け継いでいるため、病気になりません。
- 生後6~24か月の乳幼児のほとんどが熱帯熱マラリア原虫に感染しており、受動免疫は衰え、能動免疫はまだ発達していないため、この年齢層ではマラリアによる死亡率が最も高くなります。
- 2歳以上の小児では、熱帯マラリア原虫が検出される頻度は低下し、獲得免疫の結果としてマラリアの経過は緩和され、寄生虫血症の強度は年齢とともに低下します。
- 成人では、免疫緊張が高いため、熱帯熱マラリア原虫が検出されることはほとんどなく、感染しても臨床症状は現れません。
熱帯マラリアは、異常ヘモグロビンS(鎌状赤血球貧血)のキャリアや、ヘモグロビンおよび赤血球酵素の遺伝的に決定された特定の異常(G-6-PDH欠乏症)を持つ人々によっても容易に耐えられます。
マラリア研究の歴史
マラリア(人類最古の疾病の一つ)の研究は、人類文明の歴史と密接に結びついています。マラリアは、農業、貿易、そして新天地の探査の急速な発展により、約1万年前に(地中海沿岸のアフリカ地域から)地球上に広がり始めたと考えられています。古代エジプトのパピルス、古代中国の文献、そして古代インドの古典医学(アーユルヴェーダ)の典拠には、マラリアの臨床像と流行に関する記述が今日まで残っており、当時から、マラリアの発症と蚊の刺咬との関連の可能性について仮説が立てられていました。その後(紀元前5~6世紀)、古代ギリシャの医師、ヒポクラテス、ヘラドトス、エンペドクレスがマラリアの臨床像を詳細に記述しました。ヒポクラテスは、マラリアを熱性疾患のグループと区別した人物として知られています。彼はマラリアを「毎日発症する」、「三日おきに発症する」、「2日おきに発症する」という3つの形態に区別することを提唱しました。
マラリア研究における科学的発見の時代の幕開けは、1640年に遡ります。スペインの医師であり征服者でもあったフアン・デル・ベゴが、キナの樹皮の煎じ液をマラリア患者の治療に初めて使用しました。キナは、ペルーとエクアドルの先住民が解熱剤として使用していたものです。この病気を「マラリア」(イタリア語で「mal aria」(悪い空気)を意味する)と命名したのは、イタリアのランシシ(1717年)です。彼は、マラリア感染が沼地から発生する「有毒な」蒸気によるものと関連付けました。1880年、アルジェリアで活動していたフランス人医師A.ラヴェランは、マラリア病原体の形態を詳細に記述しました。1897年、イギリスの軍医ロナルド・ロスはインドでマラリアの感染メカニズムを解明しました。
現在、マラリアはアフリカ、アジア、南米の100か国以上で最も深刻な健康問題の一つであり、世界人口の約半数がマラリア感染の危険にさらされています。ヨーロッパと北米のほぼすべての国では、マラリアが蔓延している地域から到着する人々の間で、毎年数百件の輸入マラリア症例が登録されており、いわゆる空港マラリアの症例数も増加しています。 WHOによると、世界では毎年2億〜2億5千万人がマラリアに罹患し、すべてのマラリア症例の少なくとも80%はサハラ以南のアフリカ諸国で登録されています。毎年、100万人〜200万人がマラリアで死亡しており、その多くは5歳未満の子供です。アフリカだけでも、社会的および経済的損失は年間20億米ドルと推定されています。 1998年以来、WHO、世界銀行、ユニセフの後援の下、マラリア制御(主に開発途上国)に関する科学的かつ実践的なプログラム(ロールバックマラリアイニシアチブ)が実施されています。このプログラムは2010年から2015年まで実施される予定です。効果的な抗マラリアワクチンの開発は積極的に進められていますが、少なくとも今後10年から15年かかると見込まれます。マラリア治療薬の探索、開発、改良は、WHO、様々な製薬会社、そして世界中の研究機関にとって優先課題の一つです。近年、ロシアでは移民の増加と国際観光の急速な発展に伴い、マラリアの輸入症例が増加しています。
原因 マラリア
「マラリア」という病気の名称は、実際にはそれぞれ 4 種類の病原体によって引き起こされる 4 つの別々の原生動物による病気の総称です。
マラリアは、原虫綱、胞子虫綱、マラリア原虫科、マラリア原虫属に属する寄生虫によって引き起こされます。この病原体には4種類あり、三日熱マラリア(Plasmodium vivax)は3日間マラリア、四日熱マラリア(Plasmodium malariae)は4日間マラリア、熱帯マラリア(Plasmodium falciparum)は熱帯マラリア、卵形マラリア(Plasmodium ovale)は3日間マラリアを引き起こします。
マラリア病原体
エキサイター |
マラリアの形態(ICD-10による) |
Plasmodium (Laverania) 熱帯熱マラリア原虫 |
熱帯熱マラリア原虫によって引き起こされるマラリア(熱帯熱マラリア) |
三日熱マラリア原虫(Plasmodium vivax) |
三日熱マラリア(マラリア三日熱マラリア)によって引き起こされるマラリア |
マラリア原虫(Plasmodium ovale) |
Plasmodium ovale(マラリア卵形)によって引き起こされるマラリア |
マラリア原虫 (Plasmodium) マラリア |
Plasmodium malariae(マラリア-マラリア)によって引き起こされるマラリア |
国内の出版物(教科書、マニュアル、参考書)のほとんどでは、マラリアの形態の以前の名前が保持されています:熱帯マラリア(マラリア-ファルシパルム)、3日マラリア(マラリア-三日熱)、卵形マラリア(マラリア-卵形)、および4日マラリア(マラリア-マラリアエ)。
マラリアには4つの形態があり、それぞれ独自の臨床的、病原学的、疫学的特徴を有しています。最も重要なのは熱帯マラリアで、世界のマラリア症例の80~90%を占めています。その病原体はラベラニア亜属(Laverania)に属します。熱帯マラリアのみが悪性化し、致死的な結果をもたらします。
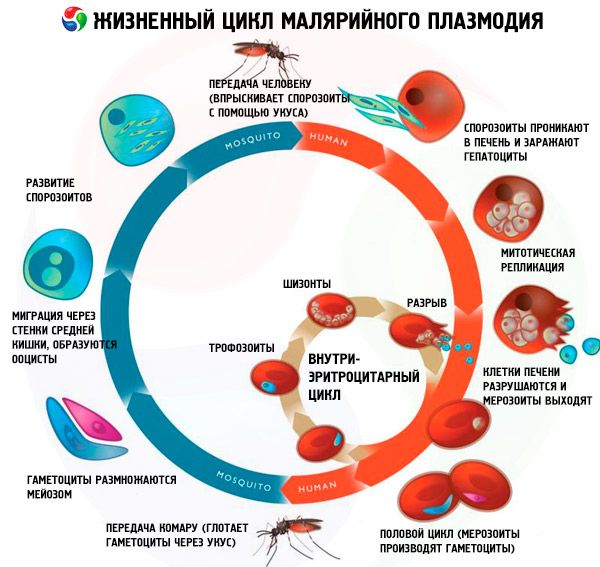
マラリア病原体は、そのライフサイクル中に、宿主の変化を伴い、次のような発育サイクルを経ます。
- 無性生殖(分裂生殖)は中間宿主である人間の体内で起こる。
- 性的発育(胞子形成)は、終宿主であるハマダラカ属の雌の蚊の体内で起こります。
スポロゾイトは、感染したマラリア蚊に刺されることで人体に侵入します。血液中に侵入した後、スポロゾイトは15~45分で肝臓の類洞血管から肝細胞に侵入し、赤血球外サイクル(組織分裂生殖)を開始します。侵入の選択性と速度は、肝細胞膜上の特異的受容体の存在に起因します。寄生虫は大きくなり、分裂を繰り返し、多数の小さな単核球(メロゾイト)を形成します。赤血球外サイクルの最短期間は、熱帯熱マラリア原虫(Plasmodium falciparum)で5~7日、三日熱マラリア原虫(Plasmodium vivax)で6~8日、卵形マラリア原虫(Plasmodium ovale)で9日、四日熱マラリア原虫(Plasmodium malariae)で14~16日です。その後、メロゾイトは肝細胞から血液中に排出され、赤血球に侵入し、赤血球分裂生殖が起こります。三日マラリアと卵形マラリアは、特殊な赤血球外発育を特徴とします。すべての原虫、あるいは一部の原虫は、長期間(7~14ヶ月以上)にわたり肝細胞内で「休眠状態」(ヒプノゾイト)で生存することができ、この期間を経て初めて赤血球に感染可能なメロゾイトへと変態を開始します。そのため、長期潜伏期の可能性や、最長3年間の遠隔再発の発生が決定づけられます。
赤血球分裂生殖は、寄生虫の周期的な発達と複数回の分裂を伴い、マラリア原虫は以下の段階を経ます:若い栄養体(リング状)、発育中の栄養体、成熟した栄養体(大きな核を持つ)、発育中の分裂体、成熟した分裂体。分裂生殖のプロセスが完了すると、赤血球は破壊されます。遊離したメロゾイトは新しい赤血球に活発に侵入しますが、そのほとんどは宿主の防御免疫機構の影響で死滅します。赤血球分裂生殖の持続時間は、三日熱マラリア原虫、卵形マラリア原虫、熱帯熱マラリア原虫で 48 時間、四日熱マラリア原虫で 72 時間です。赤血球周期中に、一部のメロゾイトは性的形態、つまり女性(大配偶子母細胞)または男性(小配偶子母細胞)に変態します。
マラリア患者または寄生虫キャリアの血液を吸血すると、配偶子がキャリア蚊の体内に入り込みます。これには成熟した配偶子が含まれます。蚊の胃の中で、9~12分後に、雄の配偶子が8本の細い可動性の鞭毛を射出します。遊離鞭毛(小配偶子)が雌の細胞(大配偶子)に侵入します。核融合後、接合子(丸い受精細胞)が形成されます。次に、スポロゾイトを含むオーキネート(卵母細胞)が順次発達し、その成熟は蚊の唾液腺で起こります。最適な外気温(25℃)では、胞子形成期間は、三日熱マラリア原虫(Plasmodium vivax)で10日間、熱帯熱マラリア原虫(Plasmodium falciparum)で12日間、四日熱マラリア原虫(Plasmodium malariae)および卵形マラリア原虫(Plasmodium ovale)で16日間続きます。気温が 15 ℃ 未満の場合、スポロゾイトは発育しません。
病因
マラリアのすべての症状は、赤血球分裂増殖(血液中での無性生殖型マラリア原虫の赤血球形態の増殖と繁殖)によって引き起こされます。組織分裂増殖は臨床的には現れません。
マラリア発作は、赤血球分裂増殖の完了、赤血球の大量崩壊、そして発熱反応の発現を誘発する発熱性と毒性を持つ寄生虫の代謝産物である大量のメロゾイトの血液中への侵入を伴います。赤血球分裂増殖の周期的な性質により、3日マラリア、楕円マラリア、熱帯マラリアでは48時間ごとに、4日マラリアでは72時間ごとに発熱発作が繰り返されます。感染すると、マラリア原虫の不均一な集団が体内に侵入し、初期の分裂増殖は非同期的に発生します。そのため、発熱の種類が不規則になることがあります。免疫反応が発達するにつれて、赤血球への寄生能力はマラリア原虫の1つの主要な世代に保存され、これがこの種の発熱リズムの特徴を決定します。熱帯マラリアの場合のみ、マラリア原虫の主な世代が複数(2~3)存在する可能性があるため、発熱は不規則になることが多いです。
マラリアに特徴的な貧血は、赤血球に寄生する原虫による赤血球の破壊によって引き起こされます。三日熱マラリア原虫(P. vivax)と卵形マラリア原虫(P. ovale)は主に若い赤血球に、マラリア原虫(P. malariae)は成熟した赤血球に感染することが知られています。熱帯マラリア原虫(P. falciparum)は様々な成熟度の赤血球に感染し、より深刻な損傷と溶血を引き起こします。そのため、熱帯マラリアでは、溶血が貧血の発生において主要な役割を果たします。赤血球の溶血の他の要因としては、感染していない赤血球を損傷する自己免疫メカニズムもあります。マラリアで発生する脾臓の網内系要素の過形成は造血を阻害し、貧血と血小板減少症を増加させます。
肝臓と脾臓の腫大は、当初は臓器のうっ血によって引き起こされますが、やがてリンパ系および細網内皮細胞の増殖が起こります。赤血球の溶血と肝細胞の損傷により、黄疸が現れます。肝臓における炭水化物の吸収低下と糖新生の阻害は低血糖を引き起こします。嫌気性解糖の活性化は、血中および脳脊髄液中の乳酸の蓄積と乳酸アシドーシスの発症につながり、これは重篤な熱帯マラリアの原因の一つとなります。
熱帯マラリアでは、赤血球の性質が変化し、微小循環の破綻(細胞接着、隔離、ロゼット形成)を引き起こします。細胞接着とは、感染した赤血球が内皮細胞に接着することであり、毛細血管および後毛細血管細静脈における隔離の原因となります。細胞接着において主な役割を果たすのは、特定のリガンドタンパク質(赤血球表面での発現は原虫によって誘導されます)と、内皮細胞の外表面に存在する受容体です。血管閉塞は、感染臓器の虚血を引き起こします。赤血球膜に突起(こぶ)が現れ、これが内皮細胞上に形成された仮足状の突起と接触します。熱帯マラリア原虫(P. falciparum)のいくつかの亜種は、健康な赤血球を感染赤血球に接着させ、「ロゼット形成」を引き起こします。赤血球が硬くなり、血液のレオロジー特性が悪化し、微小循環障害が悪化します。重要な損傷要因は、感染した赤血球の酸素運搬機能が不十分なために起こる低酸素症です。脳組織は低酸素症に対する抵抗力が最も低く、これが脳マラリアの発症に寄与します。血液凝固系の障害が起こり、重症熱帯マラリアでは、DIC症候群、血小板減少症、低フィブリノーゲン血症の兆候が見られます。熱帯マラリアの病因において、全身性の非特異的炎症反応が一定の役割を果たしています。血管損傷は主に炎症性メディエーターの作用によって引き起こされます。最も活性が高いのは、脂質過酸化産物と顆粒球から分泌されるプロテアーゼです。重症マラリアの病因では、サイトカイン、特にTNFとIL(IL-2とIL-6)が大きな注目を集めています。重症熱帯マラリアにおける最も特徴的な変化は脳に現れ、浮腫、脳実質の腫脹、血管周囲および神経節周囲の神経膠細胞の増殖(ダーク肉芽腫)が観察されます。毛細血管は侵入した赤血球および寄生虫によって閉塞し、広範な止血が観察されます。出血と局所壊死を伴う血管周囲浮腫が発生します。病理学的所見に基づき、マラリア性昏睡の症例では特異的な髄膜脳炎が発症していると結論付けることができます。
マラリア感染は宿主の免疫応答を阻害し、一連の免疫病理学的反応を引き起こします。糸球体基底膜への免疫グロブリンと補体の固定は急性腎症を引き起こします。4日間マラリア患者に発症するネフローゼ症候群は、免疫複合体性糸球体症に分類されます。
すべてのマラリア病原体のライフサイクル
すべてのマラリア病原体のライフサイクルには、ヒト(分裂生殖、無性生殖サイクル)とハマダラカ属の蚊(胞子生殖、有性生殖サイクル)の 2 つの宿主が含まれます。
伝統的に、すべてのマラリア原虫種の分裂生殖周期は、外赤血球分裂生殖(EESh)、赤血球分裂生殖(ESH)、および配偶子生殖の3つの段階に区別されます。さらに、三日熱マラリア原虫(Pl. vivax)および卵形マラリア原虫(Pl. ovale)の生活環には、冬眠という別の段階が存在します。これは、蚊に刺された際に、形態的に異質なスポロゾイト群(タキスポロゾイトとブラディスポロゾイト、またはブラディスポロゾイトのみ)が人体に侵入する可能性があるためです。この場合、ブラディスポロゾイト(ヒプノゾイト)は、EESが発症するまで、長期間にわたり肝細胞内で不活性な状態で保存されます。
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
赤血球外分裂性生殖
蚊の唾液によって人体に侵入したスポロゾイトは、非常に速やかに(15~30分以内)血流に乗って肝臓に入り、肝細胞を損傷することなく活発に侵入します。熱帯熱マラリア原虫(Pl. falciparum)、マラリア原虫(Pl. malariae)、そして三日熱マラリア原虫(Pl. vivax)および卵形マラリア原虫(Pl. ovale)のタキスポロゾイトは、直ちにEES(急性熱性肝炎)を引き起こし、多数の赤血球外メロゾイト(ファルシパルムマラリア原虫では1つのスポロゾイトから最大40,000個)を形成します。肝細胞は破壊され、メロゾイトは再び血流に入り、その後急速に(15~30分以内)赤血球に侵入します。熱帯マラリアの EES の期間は通常 6 日間、三日熱マラリアの場合は 8 日間、卵形マラリアの場合は 9 日間、マラリアエマラリアの場合は 15 日間です。
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
休眠段階
三日熱マラリアおよび卵形マラリアでは、肝細胞に侵入したブラディスポロゾイトが不活性型であるヒプノゾイトへと変化します。ヒプノゾイトは数ヶ月から数年にわたり分裂することなく存在し、その後再活性化(分裂およびメロゾイトの形成)が起こります。そのため、ヒプノゾイトは長い潜伏期(最長3~10ヶ月以上)と、これらのマラリアに特有の遠隔性赤血球外再発を伴います。
赤血球分裂性
メロゾイトが赤血球に侵入すると、マラリア原虫は栄養体(栄養摂取する単核細胞)、シゾント(分裂する多核細胞)、そして桑実体(赤血球内で形成された寄生虫)という段階を周期的に繰り返して経ます。その後、赤血球が破壊され、メロゾイトは血漿中に侵入します。熱帯マラリアでは、最も多くの娘メロゾイトが形成され、1つの赤血球中に最大40個形成されます。ES段階は厳密に定められた時間で継続します。熱帯マラリア、三日熱マラリア、卵形マラリアでは48時間、マラリアでは72時間です。
赤血球分裂周期の特徴と、重症および合併症を伴う熱帯マラリアの主な発症メカニズム:
- 侵入した赤血球が成体栄養体(アメーバ状栄養体の段階から)、分裂体を含むものが、主に脳などの内臓の血管、ならびに腎臓、肝臓、腸、骨髄、胎盤などに蓄積(隔離)される。
- 侵入した赤血球と感染していない赤血球からなる、いわゆるロゼットの形成。
- 微小循環障害、組織低酸素症、代謝性アシドーシス(乳酸の著しい蓄積)の発症。
- MFS(主にTh-1免疫応答)が活性化され、腫瘍壊死因子α、γ-インターフェロン、インターロイキン-1、および血管内皮を損傷し、赤血球が血管内皮に接着する原因となるその他のサイトカインの合成が増加します。
近年、脳型ファルシパルムマラリアの発症において、脳血管内皮細胞による一酸化窒素(NO)の合成増加が特別な役割を果たしていると考えられています。
他のマラリアと比較して、重症型のファルシパルムマラリアの発症における重要な病態生理学的メカニズムは低血糖であり、これは患者、特に小児および妊婦において微小循環障害および代謝障害(代謝性アシドーシス)を悪化させます。ファルシパルムマラリアにおける低血糖の発症には、肝臓における糖生成の低下、原虫によるグルコース利用、そしてインスリン分泌の刺激という3つの主要な要因が存在します。同時に、ファルシパルムマラリアの発作を抑えるためにキニーネを投与した後に高インスリン血症が発現することでも低血糖が生じる可能性があります。
マラリア原虫が(適切な治療を行わずに)長期間にわたって生息し続けると、免疫機構(寄生虫抗原を含む免疫複合体が腎糸球体の基底膜に沈着する)の結果としてネフローゼ症候群を発症することがあります。
あらゆる形態のマラリアにおける主な臨床症状(中毒、肝臓および脾臓の腫大、貧血)は、赤血球分裂生殖(赤血球における寄生虫の無性生殖の繰り返し)の段階に関連していることに留意する必要があります。また、厚血膜顕微鏡検査で測定された患者の血液1μl中の寄生虫含有量が高いほど、マラリアの重症度は一般的に高くなります。したがって、マラリアの臨床診断においては、マラリア原虫の種類を特定するだけでなく、寄生虫血症の程度を判断することも重要です。マラリアの病型は、最大原虫血症レベルに応じて、降順で分類されます。熱帯マラリア(1μlあたり最大10万個以上)、三日熱マラリア(1μlあたり最大2万個、稀にそれ以上)、卵形マラリア、およびマラリア原虫(1μlあたり最大1万~1万5千個)です。熱帯マラリアでは、高原虫血症(1μlあたり10万個以上)を呈し、重篤で致命的な合併症を発症するリスクが著しく高まります。このリスクは、集中的な(非経口)抗マラリア療法の戦略を決定づけます。
マラリアにおける発熱発作の発生は、赤血球の溶血、メロゾイトの血漿への放出、それらの一部の破壊(メロゾイトの残りの部分は再び赤血球に取り込まれる)、MFS の活性化、インターロイキン-1、-6、腫瘍壊死因子 A、および視床下部の体温調節中枢に影響を及ぼすその他の内因性発熱物質(炎症性サイトカイン)の合成増加によって引き起こされます。
血液中に1世代のマラリア原虫が存在する場合、発症初日から規則的に交互に発作が起こります。熱帯マラリアや三日熱マラリア(マラリアの感染が集中する地域)では、免疫のない患者は、患者の赤血球内で複数の世代の病原体が同時に発生し、その発生周期の終了時期が異なることに伴う初期(発症)発熱を経験することがよくあります。これにより、発作の重層化、無熱期間の平坦化、そして典型的な発作の歪みが生じます。
病気が進行するにつれて、特異的および非特異的防御因子が増加し(1~2 週目の終わりまでに)、いくつかの世代が死滅し、1 つ(または 2 つ)の主要世代の寄生虫が残り、1 日おきに(または毎日)典型的な発作が発生します。
あらゆる形態のマラリアにおける肝臓と脾臓の肥大は、著しい血液充満、浮腫、転移関節の過形成と関連しています。
マラリアは、原則として、溶血性低色素性貧血を引き起こしますが、その病因にはいくつかの要因が重要です。
- 感染赤血球の血管内溶血;
- 脾臓の網内系細胞による感染赤血球と非感染赤血球の貪食。
- 骨髄中の成熟した寄生虫を含む赤血球の隔離(蓄積)、造血の抑制。
- 免疫機構(補体のC-3分画を含む免疫複合体が赤血球膜に吸着され、影響を受けていない赤血球が破壊される)。
配偶子形成期はES期から分岐した段階です。メロゾイト(遺伝的に決定された過程)の一部は、赤血球に導入された後、無性生殖の周期を繰り返す代わりに、有性生殖形態、すなわち配偶子母細胞(雄と雌)へと変化します。
ファルシパルムマラリアにおける配偶子細胞期の特徴:
- 生殖母細胞は、発病後10~12日目以降に末梢血中に出現します。
- 病気の経過中に蓄積する配偶子細胞は、長期間(最長 4 ~ 6 週間以上)血流中を循環することがあります。
他の形態のマラリア(三日熱マラリア、卵形マラリア、マラリア原虫)では、発症後数日で末梢血中に配偶子母細胞が検出され、急速に(数時間から数日以内に)死滅します。
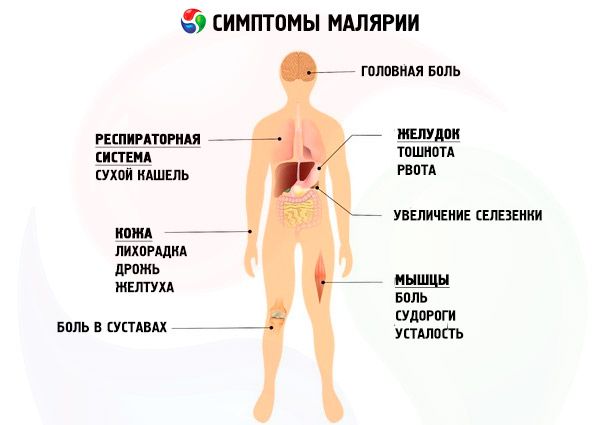
症状 マラリア
マラリア原虫の種の特性とそれに対応するマラリアの症状を考慮すると、この病気は 3 日マラリア (三日熱マラリア、三日熱マラリア)、4 日マラリア (四日熱マラリア)、熱帯マラリア (熱帯熱帯マラリア、熱帯マラリア)、3 日楕円形マラリア (卵形マラリア) の 4 つの形態に分類されます。
一次性マラリアの経過は、発症期、ピーク期、そして回復期に分けられます。無治療または原因療法が不十分な場合、マラリアは再発期に入ります。再発には、発症時期(早期再発と後期再発)に応じて、外赤血球性再発と赤血球性再発があります。赤血球性再発は、すべてのマラリア原虫感染症で観察されます。早期再発は一次発症後2ヶ月以内に発生し、それ以降に発症する再発は後期再発とみなされます。三日マラリアおよび卵形マラリアを無治療または不適切な治療で治療した場合、6~11ヶ月間の「小休止期」が訪れ、血液中の原虫が消失し、臨床的に良好な状態になります。その後、肝臓におけるヒプノゾイトの活性化によって引き起こされる後期再発が起こり、再び治療を行わない潜伏期を経て、再び再発します。
熱帯熱マラリア原虫(Plasmodium falciparum)は(治療を行わない場合)人体で最長 1.5 年、三日熱マラリア原虫(Plasmodium vivax)と卵形マラリア原虫(Plasmodium ovale)は最長 3 年、四日熱マラリア原虫(Plasmodium malariae)は長年にわたり、場合によっては一生、人体で生存します。
フォーム
WHOの勧告によると、マラリアは単純性、重症、複雑性に分類されます。悪性マラリアとその合併症は、主に熱帯熱マラリア(Plasmodium falciparum)による感染に特徴的です。三日熱マラリア(Plasmodium vivax)、卵形マラリア(Plasmodium ovale)、および四日熱マラリア(Plasmodium malariae)によって引き起こされる疾患は、原則として良性の経過をたどります。
3日間のマラリア
3日マラリアの潜伏期間は10~21日から6~14ヶ月です。マラリアの一次発症前の前駆症状はほとんど見られませんが、再発前に現れることが多く、全身倦怠感、脱力感、疲労感、腰痛、四肢痛、軽度の体温上昇、食欲不振、頭痛などの症状が現れます。前駆症状の持続期間は平均1~5日です。
最初は体温曲線が不規則で(初期発熱)、これは三日熱マラリア原虫の複数世代が血液中に非同期的に放出されることに起因します。その後、典型的なマラリア発作が始まり、断続的な3日間の発熱が続きます。これは、血液中に主要な原虫世代が形成されることを示しています。マラリアの発熱発作では、悪寒、発熱、発汗の3つの段階が臨床的に明確に現れ、次々と続きます。マラリア発作は悪寒から始まり、その強さは軽度の震えから激しい悪寒まで様々です。この時、患者は就寝し、体を温めようとしますがうまくいかず、悪寒は悪化します。皮膚は乾燥し、荒れ、あるいは触ると鳥肌が立ち、冷たく、四肢や粘膜はチアノーゼを呈します。マラリアの症状として、激しい頭痛、時には嘔吐、関節痛、腰痛などが見られます。悪寒期は数分から1~2時間続き、発熱期に切り替わります。患者は衣服と下着を脱ぎますが、症状は楽になりません。体温は40~41℃に達し、皮膚は乾燥して熱くなり、顔は赤くなります。頭痛、腰部および関節の痛みが強くなり、せん妄および錯乱が起こる可能性があります。発熱期は1時間から数時間続き、発汗期に変わります。体温は危険なほど低下し、発汗が頻繁に起こるため、患者は下着を何度も取り替えなければなりません。発作で衰弱した患者はすぐに眠りに落ちます。発作の持続時間は6~10時間です。朝と午後の時間帯に発症するのが典型的と考えられています。発作後、約40時間続く無熱期が始まります。2~3回の発熱発作の後、肝臓と脾臓が明らかに腫大します。血液の変化:発症2週目から徐々に進行する貧血、白血球減少症、桿体細胞の左への移動を伴う好中球減少症、相対的リンパ球増多、好酸球減少症およびESRの上昇。
病因治療を行わない自然経過では、12~14回の発作(4~6週間)後、発熱の強度が低下し、発作は徐々に治まり、肝臓と脾臓の大きさは縮小します。しかし、2週間~2ヶ月後には早期再発が起こり、体温の同期、肝臓と脾臓の腫大、貧血を特徴とします。その後、免疫力の増強に伴い、寄生虫は血中から消失し、潜伏期が始まります。この時点で組織分裂促進薬による治療を行わない場合、6~8ヶ月後(場合によっては1~3年後)に、寄生虫の「休眠」組織型が活性化し、遠隔再発が発生します。遠隔再発は、急性発症、軽度の経過、脾臓腫大の早期化、発作回数の少なさ(最大7~8回)、寄生虫血症の強度と持続期間の短さ、血中の配偶子母細胞の存在を特徴とします。
卵形マラリア
卵形マラリアは、多くの臨床的特徴と病原性において、三日熱マラリアと類似しています。卵形マラリアの潜伏期間は11~16日です。卵形マラリアでは、病原体は一次潜伏期に入ります。潜伏期間は2か月から2年以上続くことがあります。マラリアの症状には、断続的な3日間の発熱があり、毎日続くことはまれです。発熱発作は、他のマラリアのように午前中ではなく、夕方に起こることがよくあります。卵形マラリアは、主に軽度の経過を特徴とし、顕著な悪寒を伴わず、発作のピーク時に体温が低下する少数の発作が起こります。一次発作中の発作は、非常に頻繁に自然に治まるのが特徴です。これは、安定した免疫が急速に形成されることで説明されます。組織分裂促進薬による治療を行わない場合、再発間隔は 17 日から 7 か月で、1 ~ 3 回の再発が起こる可能性があります。
クアルタン
通常は良性に進行します。潜伏期間は3〜6週間です。マラリアの前駆症状はほとんど見られません。病気の発症は急性です。最初の発作から、2日ごとに発作の周期を伴う断続的な発熱が確立されます。発作は通常正午に始まり、平均持続時間は約13時間です。悪寒の期間は長く顕著です。熱の期間は最大6時間続き、頭痛、筋肉痛、関節痛を伴い、吐き気や嘔吐を伴うこともあります。患者は落ち着きがなく、せん妄状態になることがあります。発作間欠期には、患者の状態は良好です。貧血、肝脾腫はゆっくりと進行し、発症後2週間以上経ってから発症します。治療しないと8〜14回の発作が観察されますが、低レベルの赤血球分裂増殖のプロセスは長年にわたって続きます。感染はほとんどの場合、赤血球分裂促進作用を伴わない原虫保菌の形で発生するため、このような人は潜在的に危険なドナーとなる可能性があります。流行地では、4日間マラリアは小児において予後不良なネフローゼ症候群を引き起こします。
熱帯マラリア
マラリア感染症の中で最も重篤な形態です。潜伏期は8~16日です。潜伏期の終わりに、免疫のない人の中には、数時間から1~2日間続くマラリアの前駆症状(倦怠感、脱力感、疲労感、体の痛み、筋肉痛、関節痛、頭痛など)を経験する人もいます。ほとんどの患者では、熱帯マラリアは前駆期を経ずに急性期に発症し、体温は38~39℃まで上昇します。感染した生物において、数世代にわたる熱帯マラリア原虫(Plasmodium falciparum)の赤血球分裂周期が同時に終結しない場合、臨床的には発熱発作の周期性の欠如として現れることがよくあります。発作は段階的に変化し、30分から1時間続く悪寒から始まります。この期間中、皮膚は診察すると青白く、触ると冷たく、しばしば「鳥肌」のようなざらつきを呈します。悪寒は体温の38~39℃への上昇を伴います。悪寒が治まると、発作の第二段階である発熱が始まります。患者はわずかな温かさを感じ、時には真の熱感を覚えます。皮膚は触ると熱くなり、顔は充血します。この段階の持続時間は約12時間で、軽い発汗に変わります。体温は正常または正常範囲以下に低下し、1~2時間後に再び上昇します。熱帯マラリアの発症には、吐き気、嘔吐、下痢を伴う場合があります。時には、上気道からのマラリアのカタル症状(咳、鼻水、喉の痛み)が記録されます。後の段階では、唇と鼻翼にヘルペス性の発疹が観察されます。急性期には、患者は結膜の充血に気づき、病気が重症化すると点状出血や大規模な結膜下出血を伴うことがあります。
熱帯マラリアのピーク時には、悪寒は発症初日ほど顕著ではなく、その持続時間は15〜30分です。発熱は数日間続き、無熱期間はほとんど記録されません。軽度の経過では、体温はピーク時に38.5°Cに達し、発熱期間は3〜4日です。中等度の重症度では、それぞれ39.5°Cと6〜7日です。重度の経過では、体温が40°C以上に上昇することが特徴で、その期間は8日以上です。熱帯マラリアにおける個々の発作(および実際には複数の発作の重層)の持続時間は30〜40時間に達します。不規則なタイプの温度曲線が主流で、あまり観察されないのは弛緩型で、まれに断続型や定常型が見られます。
肝臓の腫大は通常、病気の3日目に、脾臓の腫大も3日目に判定されますが、通常は打診でのみ記録されます。明確な触診は5〜6日目にのみ可能になります。腹部臓器の超音波検査では、熱帯マラリアの臨床症状が現れてから2〜3日目にすでに肝臓と脾臓の腫大が判定されます。色素代謝障害は、重度の熱帯マラリア患者、そして頻度は低いものの中等度の熱帯マラリア患者にのみ観察されます。血清アミノトランスフェラーゼ活性の3倍を超える増加は、予後不良の指標と見なされます。熱帯マラリアの代謝障害には、止血系の変化と低血糖が含まれます。心血管障害は機能的な性質であり、頻脈、心音の鈍化、および低血圧として現れます。時折、心尖部で一過性の収縮期雑音が聞こえることがあります。重症型では、心電図の変化として心室複合体終末部の変形が観察されます。具体的には、T波の平坦化および逆位相化、ST部分の低下が見られます。同時に、標準誘導におけるR波の電位が低下します。脳型では、P波の変化は肺性P波型です。
熱帯マラリアでは、高熱や中毒を伴う中枢神経系の障害(頭痛、嘔吐、髄膜炎、けいれん、眠気、時にはせん妄のような症候群)がよく見られますが、患者の意識は保たれます。
中等症および重症マラリア感染症の特徴的な症状は、溶血性貧血、白血球減少、好酸球増多、好中球減少、白血球組成における相対的リンパ球増多です。重症型では、好中球増多がみられる可能性があり、赤沈値は持続的に著しく上昇します。血小板減少症は、すべてのマラリア型に共通する症状です。他の感染症と同様に、患者は一時的なタンパク尿を経験します。
熱帯マラリアの再発は、不適切な原因治療、または使用された化学療法剤に対する熱帯マラリア原虫の耐性によって引き起こされます。良好な転帰が得られた場合、熱帯マラリアの自然経過は2週間以内です。原因治療が行われない場合、7~10日後に再発が起こります。
妊娠は、熱帯マラリアの一般的な危険因子として認識されています。これは、妊娠による発症率の高さ、重篤な臨床症状への傾向、子供の健康と生命へのリスク、そして治療手段の限界によるものです。5歳未満の子供における熱帯マラリアは、潜在的に致命的な病気とみなされるべきです。低年齢層(3~4歳まで)、特に乳児におけるマラリアは、独特の臨床像を示します。最も顕著な臨床症状であるマラリア発作は見られません。同時に、痙攣、嘔吐、下痢、腹痛などのマラリアの症状が観察され、子供の状態は急速に悪化します。痙攣やその他の脳症状の出現は、必ずしも脳マラリアの発症を意味するわけではありません。これは多くの場合、神経中毒の症状の1つです。幼児の寄生虫血症は通常、高い確率で発症します。熱帯熱マラリア原虫(Plasmodium falciparum)は赤血球の最大20%に影響を及ぼす可能性があります。この病気は急速に悪性化し、最終的には死に至る可能性があります。
合併症とその結果
熱帯マラリアの全段階において記録されています。マラリアの予後不良な症状であり、悪性マラリアを発症する可能性があることを示唆しています。- 毎日の発熱、発作間の発熱の欠如、激しい頭痛、24時間以内に2回以上繰り返す全身性けいれん、除脳硬直、血行動態ショック(収縮期血圧が成人で70mmHg未満、小児で50mmHg未満)。これは、高原虫血症(血液1μl中に10万匹以上の熱帯熱マラリア原虫)、末梢血中に様々な年齢段階の原虫が検出されること、配偶子母細胞の存在、白血球増加(12.0x10 9 /l以上)によっても証明されます。 2.2 mmol/L 未満の低血糖、代償不全の代謝性アシドーシス、血清アミノトランスフェラーゼ活性の 3 倍を超える増加、脳脊髄液中のブドウ糖値の低下、および 6 μmol/L を超える乳酸値も予後は不良です。
熱帯マラリアにおける重度の中枢神経系病変は「脳マラリア」と総称され、その主な症状は昏睡状態です。マラリア性昏睡は、一次性マラリア、反復性マラリア、再発性マラリアの合併症として発生することがありますが、一次性マラリアでより多く見られ、主に小児、妊婦、若年層および中年層に多く見られます。
脳型は、重症熱帯マラリアにおける最も一般的な合併症です。現代の状況では、世界中の熱帯マラリア症例の10%で脳型が発現し、この疾患による死亡例の60~80%はこの合併症に関連しています。脳型は発症後数日で発現する場合もありますが、特異的な治療法がない場合や適切な治療法がない場合、発症後2週目に記録されることが多く、1~2日以内に死亡に至ることもあります。脳型マラリアの臨床像は、失神、昏迷、そして真性昏睡の3つの段階に分けられます。
昏迷期は、患者の精神的および肉体的な無気力と急速な疲労を特徴とする。患者は時間と空間の感覚は保てるが、接触はためらいがちで、質問にも単音節で答え、すぐに疲労する。腱反射は保持される。
昏睡期は、患者が深く衰弱し、まれに意識が朦朧とする状態として現れる。運動失調、健忘、痙攣、時にはてんかん様の痙攣がみられることもある。角膜反射は保たれ、瞳孔は正常である。腱反射は亢進し、病的な反射が現れる。
昏睡状態では、患者は意識がなく、外部刺激に反応しません。輻輳障害、発散性斜視、まぶたを開いた状態での眼球の浮遊運動(患者が天井を見ているかのよう)、水平および垂直性眼振、第6脳神経対の麻痺が観察されます。腱反射と腹部反射は消失し、自律神経機能は著しく低下しています。マラリアの髄膜症状とバビンスキー反射、ロッソリーモ反射などの病的反射が現れます。尿と便の失禁が認められます。腰椎穿刺では、脳脊髄液のタンパク質と細胞組成に顕著な乱れを伴わずに頭蓋内圧の上昇が明らかになります。昏睡状態のマラリア患者の濃厚液と血液塗抹標本では、さまざまな年齢段階の熱帯マラリア原虫による高度な寄生虫血症が確認されます。同時に、非常に軽度の寄生虫血症を伴う脳マラリアで致死的な結果に至る症例も知られています。小児の脳マラリアはしばしば貧血を伴います。貧血は小児の神経学的および身体的状態を悪化させます。効果的な治療により、意識は通常すぐに回復します。
脳マラリアでは、脳実質のジストロフィー性変化の結果として精神病が発現することがあります。急性期には、せん妄、認知症、てんかん発作、躁状態といった形で精神病が発現します。マラリア後精神病は、抑うつ、精神的衰弱、ヒステリー、統合失調症様症候群を特徴とし、小児では一時的な精神発達の遅れが見られます。脳マラリアの遠隔的影響として、片麻痺、運動失調、脳神経の局所症状、錐体外路障害、単神経炎および多発神経炎などが観察されることもあります。
あらゆる形態のマラリア感染に共通する合併症は、低色素性貧血です。ヘマトクリット値が20%を下回り、ヘモグロビン値が50g/lを下回ると、重度の貧血と診断されます。貧血の程度は、寄生虫の種類、感染の強度、感染期間によって異なります。熱帯諸国の先住民におけるマラリアの重症度は、食事中の鉄分と葉酸の欠乏によって悪化することがよくあります。マラリアの初回発症後、貧血が進行することがありますが、熱帯マラリアでは他の形態のマラリアよりも貧血が顕著です。
DIC症候群の発症を伴う感染性毒素性ショック(ITS)は、熱帯マラリアに特徴的な合併症であり、重度の原虫血症を伴って発症します。急性副腎機能不全の発症が特徴的です。高温気候における感染性毒素性ショックの経過には、血液量減少が伴います。
急性腎不全の発症は、熱帯マラリアの悪性度の高い複雑な経過においてよく見られます。乏尿および無尿の出現、そして血中クレアチニンおよび尿素の上昇が特徴的であり、尿検査では顕著なタンパク尿、円筒尿、膿尿、および顕微鏡的血尿が認められます。
ネフローゼ症候群はマラリアの特徴的な合併症であり、ゆっくりと着実に進行する経過を特徴とし、浮腫、動脈性高血圧、タンパク尿、腎不全の発症を伴います。
ヘモグロビン尿症は、グルコース-6-リン酸デヒドロゲナーゼ酵素の欠損がある患者において、激しい侵襲と一部の抗マラリア薬(キニーネ、プリマキン、スルホンアミド)の使用の両方による、血管内溶血の結果として起こります。重症型では、激しい黄疸、重度の出血症候群、貧血、無尿が発生し、悪寒、発熱(40℃)、腰痛、胆汁の反復嘔吐、筋肉痛、関節痛を伴います。尿は酸化ヘモグロビンの存在により暗褐色になります。重症の場合、赤血球数は1x10 12 /lまで減少し、ヘモグロビン値は20~30 g /lまで低下します。マラリアヘモグロビン尿症の血液中には、寄生虫はほとんど存在しないか、全く検出されません。赤血球の溶血を引き起こした抗マラリア薬を速やかに中止することで、患者の状態は深刻な後遺症なく改善します。重症例では、急性腎不全を発症するため、予後は不良となる可能性があります。近年、キニーネやプリマキンなどの抗マラリア薬の長期・頻繁な使用に伴う急性溶血の発症は、自己免疫性による可能性が指摘されています。高熱(軽度の寄生虫血症を伴う)、黒色尿、貧血、白血球増多、血液検査で赤沈亢進が認められ、腎不全が急速に進行し、適切な治療が行われない場合には致命的な転帰につながります。
マラリア性アルジドは、感染性毒素性ショックに典型的な臨床症状、すなわち血行動態および微小循環障害、血液凝固障害、多臓器不全、低体温を特徴とします。脳マラリアとは異なり、意識は保たれますが、後に昏睡に陥ることがあります。アルジドは、肺水腫、代謝性アシドーシス、重度の脱水症状を背景に発症することがあります。重度の寄生虫血症が認められます。予後は、適切な治療を迅速に受けられるかどうかに大きく左右されます。
熱帯マラリア患者における急性肺水腫は、しばしば死に至ります。この重篤な合併症のメカニズムは十分に解明されていません。肺水腫は過剰な水分補給によって引き起こされる場合もありますが、肺循環内の正常な圧を背景として発症する場合もあります。現在、多くの研究者は、熱帯マラリアにおける急性呼吸不全を成人呼吸窮迫症候群の兆候と捉えています。
過反応性脾腫の有無にかかわらず、あらゆる臨床型のマラリアにおいて、まれではあるものの重篤な合併症として脾破裂が起こります。脾臓の茎捻転により脾破裂が起こり、急性の血液うっ滞と被膜下血腫の形成を伴うことがあります。
熱帯マラリアでは、眼の角膜の病変、虹彩炎、虹彩毛様体炎、硝子体の混濁、視神経炎、脈絡網膜炎、網膜出血が起こる可能性があります。また、第 III 対、第 IV 対、第 VI 対の脳神経の病変による眼筋の麻痺や調節麻痺の報告もあります。
マラリアの再発
再発時の寄生虫血症のレベルは、通常、マラリアの一次症状のときよりも低くなります。感染の経過中に発熱閾値が上昇するため、再発時の臨床症状は通常、より高い寄生虫血症を伴って現れます。再発は、原則として良性で、再発の初めから中等度の中毒症候群とマラリア発作の規則的な交代を伴います。発作の数は、病気の一次症状のときよりも大幅に少なくなります。発症時期により、早期再発(マラリアの一次症状発現後の最初の2か月以内に臨床症状が現れる)と晩期再発(2か月以降)が区別されます。原因により、再発は赤血球性再発(すべてのマラリア型)と赤血球外性再発(三日熱マラリアと卵形マラリアのみ)に分けられます。
診断 マラリア
マラリア診断は、疫学的データ(マラリアの温床での滞在、化学予防の欠如または不十分さ)、病気の臨床像(特徴的な発作)に基づいて行われ、臨床検査によって確認されます。
マラリア診断では以下の点を考慮する必要があります:
- 病気の急性発症、顕著な中毒症状、発熱と無熱期間を交互に繰り返す周期的な経過、肝臓と脾臓の肥大、進行性溶血性貧血の発症。
- 疫学的履歴データ(マラリア、輸血、薬物中毒のリスクが高い地域に滞在した)
マラリアの持続期間(一度感染し適切な病因療法を受けない場合の再発の発生を考慮)
マラリアの形態 |
感染期間 |
|
普通 |
最大 |
|
マラリア・ファルシパルム |
最長1年 |
最長3年 |
マラリア |
最長2~3年 |
生涯可能 |
マラリア(三日熱マラリアと卵形マラリア) |
1.5~2年まで |
4~5年まで |
- 臨床検査結果:
- 血液検査結果: ヘモグロビン値の低下、白血球減少症、リンパ球増多症、ESR の上昇。
- 濃厚な血液滴の顕微鏡検査の結果(低寄生虫血症の場合は少なくとも 100 視野を観察):1 µl の血液中のマラリア原虫の検出および寄生虫血症レベルの測定(100 視野 - 0.2 µl の血液)。
これは必須です:
- 特異的抗マラリア療法の強度の程度を選択する(熱帯マラリア患者の寄生虫血症のレベルが高い場合は、薬剤の非経口投与が望ましい)。
- 特定の治療法の有効性を監視するため。
寄生虫血症のレベルは、血液一滴中の白血球100個あたりの感染赤血球の割合を数えることによっても評価できます(この場合、1μl中の寄生虫の数を評価するには、患者の1μl中の白血球と赤血球の総数を知る必要があります)。
- マラリア原虫の種類を特定するための血液塗抹標本の顕微鏡検査データ。厚滴と血液塗抹標本はロマノフスキー・ギムザ法を用いて染色されます。
軽症の熱帯マラリアでは、侵入した赤血球(成虫栄養体およびシゾントを含む)が内臓血管に蓄積するため、濃厚液滴標本を検査すると、リング期の若い(幼若)栄養体のみが赤血球中に検出されます。末梢血中に、寄生虫の成虫期(成虫またはアメーバ状栄養体、シゾント)を含む侵入赤血球が出現することは、熱帯マラリアの重篤な(合併症のある)経過を示す好ましくない臨床検査所見です。
マラリアにおける寄生虫血症の程度
寄生虫感染の程度 |
慣習的な指定 |
視野内の寄生虫の数 |
1μlの血液中の寄生虫の数 |
IV |
+ |
100分野中1~20件 |
5-50 |
3 |
+ + |
100分野中10~100 |
50~500 |
II |
+ + + |
1フィールドあたり1~10件 |
500~5000 |
私 |
+ + + + |
1つの分野に10以上 |
5000以上 |
この感染症に初めて接触した(免疫のない)人、つまり幼児の場合、最初の発作は非常に低い寄生虫血症で起こることがあり、顕微鏡検査では検出できないこともあります。この場合、6~12 時間後、遅くとも 24 時間以内に再度血液検査(厚い点滴)を行う必要があります。
マラリアの臨床診断には、ロマノフスキー・ギムザ法に従って染色した血液サンプルの顕微鏡検査(厚滴法および薄塗抹法)が含まれます。
以下の患者はマラリア検査の対象となります:流行期に3日間、それ以外の時期に5日間、診断が特定できない発熱のある患者、確定診断に基づいた治療を受けているにもかかわらず、体温が周期的に上昇し続ける患者、輸血後3か月以内に体温が上昇した受血者、体温の上昇がある活動性病巣に住んでいる人。マラリアの初回発症時には、末梢血中の寄生虫数が少ないため、最も徹底した検査が必要であることを考慮する必要があります。軽度の寄生虫血症を伴うマラリアは、予防目的で抗マラリア薬(抑制療法)を服用していた人、または発症前にマラリア原虫に対する抑制効果のある薬(テトラサイクリン、スルホンアミド)を服用していた人にも発生します。検査のための採血は、発熱時と無熱時の両方で行うことが推奨されます。寄生虫を検出するには、厚い液滴を調べます。これは、厚い液滴に含まれる血液の量が薄い塗抹標本よりも 30 ~ 40 倍多いためです。寄生虫血症が高度の場合は、薄い塗抹標本を調べてもマラリア病原体が検出されます。薄い塗抹標本では、赤血球内の無性生殖型のさまざまな年齢段階の形態学的特徴と染色特性 (染色性) を明確に区別できます。寄生虫の種類を特定する必要があります。これは、熱帯マラリアの熱帯マラリアの場合に特に重要です。合併症のない熱帯マラリアでは、若いリング状の栄養体の段階でのみ、末梢血中にファルシパルム熱帯マラリアが観察されます。一次感染の場合、病気が重篤な悪性経過をたどると、より成熟した段階の寄生虫が末梢血中に検出されます。寄生虫血症は、他の種類の病原体による感染よりも急速に増加します。熱帯マラリア原虫の配偶子母細胞は成熟が遅いものの、長期間(最長6週間)生存します。一方、他の種の配偶子母細胞は成熟後数時間で死滅します。熱帯マラリアで検出された配偶子母細胞は、病気の期間を特定するのに役立ちます。初期(合併症のない経過)には、リング状の栄養体のみが検出され、ピーク期にはリングと配偶子母細胞が検出されます(治療を行わない一次感染では、マラリアが少なくとも10〜12日間続くことを示します)。回復期には、配偶子母細胞のみが見つかります。治療中は、末梢血中の寄生虫血症のレベルを動態的に測定します。原因治療開始の翌日には、25%以上減少し、3日目には元の値の25%を超えてはなりません。治療開始後 4 日目に血液製剤中に寄生虫が存在する場合、治療成功のすべての条件が満たされている限り、それは病原体が使用した薬剤に耐性があることを示しています。
近年、熱帯マラリア流行地では、熱帯マラリア原虫の特異的タンパク質HRP-2aと酵素pLDHの検出に基づく迅速検査(免疫クロマトグラフィー法)が、予備的な回答を迅速に得るために使用されている。有名な迅速検査の一つであるKAT-PF(KAT MEDICAL、南アフリカ)の検査では、熱帯マラリア原虫に対して高い効率と特異性が示されている。迅速検査、顕微鏡検査、PCRの結果を比較したところ、診断効率は95~98%に達することが示された。迅速検査を用いることで、わずか10分で結果を知ることができる。検査室の職員は1~2時間で反応を習得できる。迅速な方法により、流行地域に住んでいる人や旅行する人は自己診断を行うことが可能になり、現場で実施できる。ロシアでは、マラリアの迅速診断は現在、個別の臨床研究に限られている。
現代の状況、特に集団研究において、マラリア原虫DNAの検出に基づくPCR法は特に重要です。この方法は、低濃度マラリア原虫血症における保菌の有無や、異なる種類のマラリア原虫との混合感染の有無を判定するだけでなく、薬剤耐性熱帯熱マラリアの再発と熱帯熱マラリア原虫による再感染を鑑別するためにも使用できます。現在、主に疫学研究に用いられています。
どのようなテストが必要ですか?
差動診断
マラリアの鑑別診断は、臨床症状の重症度と持続期間に応じて行われます。まず、マラリアは、持続的な発熱、肝臓や脾臓の腫大、そして場合によっては貧血を伴う疾患、すなわち腸チフス、パラチフス、ブルセラ症、レプトスピラ症、敗血症、リンパ肉芽腫症と鑑別されます。発症後5日間は、非流行地域では、マラリアをインフルエンザ(またはその他の急性呼吸器ウイルス感染症)と誤診することがよくあります。
南米、アフリカ、東南アジア、インドなどの熱帯諸国では、マラリアと出血性ウイルス性発熱(黄熱病、デング熱など)との鑑別診断が行われます。
脳型の熱帯マラリアでは、代償不全糖尿病、肝不全、腎不全、および細菌性またはウイルス性病因の髄膜炎または髄膜脳炎による脳の浮腫および腫脹を伴って、マラリアとの鑑別診断が行われます。
連絡先
処理 マラリア
マラリアの治療には、病気の急性発作を止め、再発や配偶子運搬を防ぎ、障害された身体機能を回復することが含まれます。
抗マラリア薬は、寄生虫の発育段階に対する効果に応じて、以下のグループに分けられます。造血分裂促進薬は、マラリア原虫の無性赤血球段階に有効です。組織分裂促進薬は、マラリア原虫の無性組織段階に有効です。生殖母細胞向性薬は、患者の血液中の生殖母細胞の死を引き起こしたり、蚊の体内で生殖母細胞の成熟とスポロゾイトの形成を阻害したりします。
病因治療
マラリア患者に対するマラリアの病因治療は、臨床的および疫学的診断を確定し、寄生虫学的検査のために採血を行った後、直ちに処方されるべきである。
現在使用されている薬剤は、6つの化合物群に属します。4-アミノキノリン系(クロロキン、デラギル、リン酸クロロキン、ニバキン)、キノリンメタノール系(キニーネ、二塩酸キニーネ、硫酸キニーネ、キニマックス、メフロキン)、フェナントレンメタノール系(ハルファン、ハロファントリン)、アルテミシニン誘導体(アルテスネート、アルテメーテル、アルテメーテル)、代謝拮抗薬(プログアニル)、8-アミノキノリン系(プリマキン、タフェノキン)です。さらに、サバリン(クロロキン+プログアニル)、マラロン(アトバコン+プログアニル)、コアルテムまたはリアメット(アルテメーテル+ルメファントリン)といった複合抗マラリア薬も使用されています。
患者から三日熱マラリア原虫(Plasmodium vivax)、卵形マラリア原虫(Plasmodium ovale)、または四日熱マラリア原虫(Plasmodium malariae)が検出された場合、4-アミノキノリン系の薬剤、特にクロロキン(デラギル)が使用されます。マラリアの治療は、最初の2日間は1日10 mg/kgの塩基(デラギル錠4錠)を1回投与し、3日目には5 mg/kg(デラギル錠2錠)を1回投与します。ビルマ、インドネシア、パプアニューギニア、バヌアツでは、クロロキンに対する三日熱マラリア原虫株の耐性が散発的に報告されています。このような場合は、合併症のないマラリアの治療計画に従って、メフロキンまたはキニーネで治療を行う必要があります。クロロキンの服用開始から24~48時間後に発作は止まり、48~72時間後には血液中の寄生虫が消失します。
三日熱マラリア(P. vivax)または卵形マラリア(P. ovale)によるマラリアの根治(遠隔再発の予防)には、クロロキン投与終了後、組織シゾントサイドであるプリマキンが使用されます。プリマキンは、1日0.25mg/kg(塩基)の用量で14日間服用します。プリマキン耐性の三日熱マラリア(P. vivax)株(いわゆるチェソン型株)は、太平洋諸島および東南アジア諸国で発見されています。これらの症例では、推奨される治療法の一つとして、プリマキンを1日0.25mg/kgの用量で21日間服用することが挙げられます。
軽症で免疫のない人の血液中に熱帯熱マラリア原虫(Plasmodium falciparum)が検出された場合、WHOの推奨によると、メフロキンとアルテミシニン誘導体(アルテメテル、アルテスネート、アルテエーテル)が第一選択薬です。ハロファントリンも使用できます。メフロキンとハロファントリンが入手できない場合、またはこれらの薬剤の使用に禁忌がある場合は、キニーネを抗生物質(テトラサイクリン、ドキシサイクリン)と併用して処方します。テトラサイクリンは0.5gを1日2回、7~10日間服用します。代わりにドキシサイクリンを1日0.1g服用させることも可能です。投与期間は7~10日間です。メフロキンおよびキニーネに耐性を示す熱帯マラリア原虫がいる地域では、合併症のない熱帯マラリアの治療には、メフロキンとアルテミシニン製剤(アルテスナート、アルテメテル)の併用が推奨されます。ファンシダールとアルテスナートの併用は、合併症のない熱帯マラリアの治療に効果的です。アルテミシニン製剤は、東南アジア、南米の多くの国、アフリカで多剤耐性熱帯マラリアの治療に広く使用されています。アルテミシニン製剤は、血液ステージと生殖母細胞の両方に非常に速く作用します。しかし、これらの薬剤は体内から速やかに排出されるため、マラリアが再発します。メフロキンとの併用投与がより適切であり、以下の用量で処方されます。
- アルテスネート:4 mg/kgを1日2回、3日間投与。メフロキン:15 mg/kgを2日目に1回、または2日目と3日目に25 mg/kgを2回投与。
- アルテメテル:3.2 mg/kgを1日1回、3日間投与。メフロキン:15 mg/kgを2日目に1回、または2日目と3日目に25 mg/kgを2回投与。
合併症のないマラリアの治療計画
アプリケーションスキーム |
|||
準備 |
初回投与量、mg/kg |
以降の投与量、mg/kg(間隔、時間) |
コース期間(日数) |
クロロキン |
10(敷地) |
10- 1~2日 5 - 3日 |
3 |
ファンシダール(スルファドキシン + ピリメタミン) |
2.50~1.25 |
- |
1 |
キニーネ、キニマックス、キノフォルム |
10(敷地) |
7.5 (8) |
7-10 |
メフロキン |
15(敷地) |
- |
1 |
ハロファントリン |
8(塩) |
8 (6) |
1 |
アルテスネイト |
4 |
2 (12) |
7 |
アルテメテル |
3.2 |
1.6 (24) |
7.0 |
キニーネ-テトラサイクリン |
10.0~1.5 |
10.0 (8)+5.0 (6) |
10.0+7.0 |
コアルテム(アルテメテル + ルメファントリン) |
1.3+8 0 |
1.3-8.0 (8) |
3.0 |
病原体の種類が特定されていない場合は、熱帯マラリアの治療計画に従って治療を行うことが推奨されます。処方された抗マラリア薬を服用してから30分以内に嘔吐した場合は、同量の薬を再度服用してください。服用から30~60分以内に嘔吐した場合は、薬の半量を追加で処方します。
重症熱帯マラリアの患者は、集中治療室または蘇生部門に入院する必要があります。キニーネは、依然として重症熱帯マラリアの治療に選択される薬剤です。複雑な形態(脳マラリア、アルジド)を治療する場合、キニーネ塩基の初回投与量(7 mg/kg)を30分かけて静脈内投与します。その後、さらに10 mg/kgを4時間かけて点滴で静脈内投与します。したがって、患者は治療開始後の最初の4.5時間で17 mg/kgのキニーネ塩基を投与されます。別の計画では、20 mg/kgのキニーネ塩基の初期投与を4時間かけて投与します。どちらの計画も、心血管疾患やその他の障害がなく、患者は満足に耐容します。10 mg/kgのキニーネ塩基の維持量を8時間間隔で投与し、投与時間は1.5~2時間です。キニーネはテトラサイクリン(250mgを1日4回、7日間)またはドキシサイクリン(0.1gを1日7~10日間)と併用することが推奨されます。小児の治療には、キニーネ塩基を5%ブドウ糖溶液に溶解し、点滴静注(15mg/kg)して4時間かけて静脈内投与することが推奨されます。維持量(10mg/kg)は12時間間隔で2時間かけて投与します。筋肉内投与の場合も同じ用量を使用しますが、キニーネは蒸留水で5倍に希釈し、異なる臀部に2回に分けて注射することが推奨されます。
アルテメテルは、熱帯マラリアの合併症に対する代替治療薬として使用され、治療初日には1日3.2 mg/kgを投与します。その後6日間は、メフロキン1回投与と併用し、1.6 mg/kgを筋肉内投与します。
重症および合併症を伴うマラリア患者には、集中的な病因治療が処方されます。水分補給を行う際には、肺浮腫および脳浮腫に注意する必要がありますが、血液量減少も同様に危険です。水分補給が不十分な場合、組織灌流不全、アシドーシス、低血圧、ショック、腎不全を呈する可能性があります。貧血は通常、生命を脅かすものではありませんが、ヘマトクリット値が15~20%に低下した場合は、赤血球または全血の輸血が必要です。DIC症候群の場合は、新鮮全血または凝固因子および血小板の濃縮液の輸血が行われます。低血糖の場合は、40%ブドウ糖液を静脈内投与する必要があります。
脳浮腫の治療の基本は、解毒、脱水、脳低酸素症および呼吸器疾患(酸素療法、人工呼吸)のコントロールです。抗てんかん薬は必要に応じて投与されます。脳マラリアの治療経験から、浸透圧利尿薬(低分子量デキストラン、アドレナリン、プロスタサイクリン、ペントキシフィリン、シクロスポリン、高免疫血清など)の使用は無効であり、危険でさえあることが証明されています。高圧酸素療法も推奨されません。
急性腎不全または急性腎肝不全の場合、薬物蓄積の可能性があるため、キニーネの1日投与量を10mg/kgに減量し、1分間に20滴の速度で投与する。急性腎不全の初期には強制利尿を行い、効果がみられず高窒素血症が悪化した場合は、血液透析または腹膜透析を行う。これらの方法は通常良好な結果が得られる。ヘモグロビン尿症の場合は、溶血を引き起こした薬剤の投与を中止し、必要に応じて他の抗マラリア薬に切り替え、同時にグルココルチコステロイド(プレドニゾロン1~2mg/kg)と解毒療法を行う。
脾臓破裂は通常、臓器の急速かつ大幅な肥大化の際に発生し、緊急の外科的介入が必要になります。
熱帯マラリアの再発を治療するには、以前に使用していなかった薬剤を選択するか、以前使用していた薬剤を他の抗マラリア薬と併用します。配偶子運搬は、通常の治療用量のプリマキンを1~3日間投与することで排除されます。
マラリア治療の効果は、1μLの血液を採取し、原虫数を数えることでモニタリングされます。この検査は、病因治療開始後1日目から7日目まで毎日実施されます。この期間中に原虫が消失した場合は、治療開始後14日目、21日目、28日目に血液製剤を用いた更なる検査を実施します。
有効性の評価
マラリア患者に対するマラリアの病因治療の有効性は、早期失敗 (EF)、後期失敗 (LF)、および有効治療という 3 つのパラメータによって評価されます。
抗マラリア薬を服用後、嘔吐することがあります(特に小児)。服用後30分以内に嘔吐した場合は、同量の薬を再度服用し、30~60分後には服用量の半分の量を服用することが重要です。
マラリア治療の有効性の評価(WHO、1996年)
早期故障(EF) |
特定の治療開始から最初の3日間に、寄生虫血症の存在下でマラリアの臨床症状が悪化または持続する |
後期故障(LF) |
特定の治療開始から4日目から14日目までに、寄生虫血症の存在下でマラリアの特徴的な臨床症状(重篤な症状の発症を含む)が再発する |
治療効果 |
RNおよびPN基準がない場合、特異的治療開始から14日後に寄生虫血症が認められない |
マラリアの根本治療
マラリアの根治治療は、治療と同時か治療直後に行われます。
- 三日熱マラリアおよび卵形マラリアの赤血球外再発を予防するために、プリマキンは、1日45mg(塩基27mg)(錠剤3錠)を14日間服用するか、グルコース-6-リン酸デヒドロゲナーゼ欠損症の場合は6錠を週1回、6~8週間服用します。タフェノキンは臨床試験中です。タフェノキンはプリマキンの類似薬ですが、臨床効果が高く、副作用の頻度が低いことが知られています。
- ファルシパルムマラリアの伝染を予防するため(配偶子母細胞に作用)、プリマキンを1日45mg(基剤27mg)(錠剤3錠)を3日間服用します。治療は熱帯マラリアの流行地域で行われます。ファルシパルムマラリアに罹患した患者の治療にファンシダールを使用する場合、ファンシダールに含まれるピリメタミンがファルシパルムマラリアの配偶子母細胞に強力な作用を及ぼすため、プリマキンは処方されません。
重症および/または合併症を伴う熱帯マラリアの治療は集中治療室で行われます。経口投与が不可能な場合は、以下のいずれかの薬剤を用いた非経口療法が行われます。
- キニーネ二塩酸塩 - 10~20 mg/kg(1日あたり最大2.0 g)を5%ブドウ糖溶液500 mlに溶かして、1日2~3回ゆっくりと静脈内に投与し、患者が重篤な状態から回復するまで継続し、その後は合併症のないファルシパルムマラリアの治療計画に従って経口薬のいずれかを服用する。
- 現代の状況では、一部の国では、重症の熱帯マラリア(ファルシパルムマラリア)の治療に新しいハーブ製剤が使用されています(これらの製剤はロシアでは認可されていません)。アルテメテル(アルテナム) - 初日に筋肉内に 160 mg、その後 6 日間 80 mg を投与。アルテスネート - 筋肉内に 50 mg(静脈内)を 1 日 2 回、7 日間投与。アルテミシニン - 筋肉内に 1200 mg を 7 日間投与。
マラリアの病態生理学的治療は、マラリアの重症度と合併症の発現状況に応じて異なります。解毒療法、代謝性アシドーシスおよび低血糖の是正、利尿薬、抗ヒスタミン薬、グルココルチコステロイド(必要に応じて)、ビタミン剤、心血管系薬剤などが処方されます。無尿の場合は、腹膜透析が行われます。ヘモグロビン尿症の治療では、まず溶血を引き起こした薬剤を中止し、赤血球大量輸血を行います。
回復期患者は、病因寄生虫学的治療(治療中止)の全コースを完了し、血液検査(血液凝固点滴)で2~3回陰性の結果が出れば退院となります。三日熱マラリアおよび卵形マラリアに罹患した患者は、外来でプリマキンによる追加治療コースを受けることができます。マラリアに罹患した患者は、7~10日ごとに血液凝固点滴による寄生虫学的検査を繰り返し、1~1.5ヶ月間経過観察されます。三日熱マラリア、卵形マラリア、およびマラリア原虫マラリアに罹患した患者は、2年間経過観察され、体温が上昇するたびに血液凝固点滴による寄生虫学的検査が義務付けられます。
防止
WHOは、1998年に採択された「ロールバック・マラリア・プログラム」の枠組みの中で、世界中でマラリア対策に取り組んでいます。現在、WHOはヨーロッパ地域において、2010年までに三日熱マラリア(Plasmodium vivax)を撲滅し、2015年までに熱帯マラリアを撲滅するという新たな目標を設定しました。一連の対策の中で最も重要なのは、感染源を迅速に検出し、治療することです。
マラリア流行における予防策は、マラリア患者、寄生虫キャリア(感染源)の早期発見と治療、そしてマラリアキャリアへの対策を目的としています。現在、マラリアに対する有効な能動免疫ワクチンは存在しません。
マラリア流行地滞在中の個人マラリア予防は、感染予防とマラリア発症の予防を目的としています。感染予防は、蚊に刺されないようにするための対策(虫除け剤の使用、窓やドアの蚊帳、ベッドのカーテン、夜間や夜間に屋外にいる際に腕や脚を覆う衣服の使用)を講じることです。WHOの勧告に従い、マラリア発症の予防は抗マラリア薬の服用であり、マラリア感染リスクが高く、医療機関へのアクセスが困難な地域(医療機関の遠隔地、マラリアの迅速血液検査が不可能な地域)に旅行する免疫のない個人にのみ推奨されます。
薬剤の使用の必要性、期間、頻度は、感染症専門医との相談に基づいて決定されます。化学療法薬の服用禁忌、重篤な併存疾患の有無を確認することが重要です。免疫のない妊婦や幼児は、マラリア流行地域への渡航を控えてください。
熱帯熱マラリア原虫(Pl. falciparum)はクロロキンに対して高い耐性を示すことから、WHOが推奨する熱帯熱マラリア予防の標準薬は現在、メフロキン(250mgを週1回、流行地域への出発2週間前、帰国後4週間投与)です。その他の薬剤(ドキシサイクリン、クロロキンとプログアニルの併用、アトバキンとプログアニルの併用、プリマキンなど)の使用については、滞在地域の疫学的状況および前述のその他の要因を考慮し、感染症専門医が決定します。
予測
死亡原因のほとんどは熱帯マラリア、より正確には脳型マラリアによるもので、重症の熱帯マラリア症例の10%に発生します。他の種類のマラリアによる死亡は非常にまれです。しかし、熱帯マラリアは適切な診断と適切な治療により、完治します。
熱帯マラリアに罹患した患者は、1~1.5ヶ月間の診療観察期間を設け、1~2週間間隔で寄生虫学的血液検査を実施することが推奨されます。三日熱マラリア原虫(Plasmodium vivax)、卵形マラリア原虫(Plasmodium ovale)、四日熱マラリア原虫(Plasmodium malariae)によるマラリアに罹患した患者は、2年間の診療観察期間を設ける必要があります。体温上昇が認められた場合は、マラリア原虫を速やかに特定するために、血液検査を実施する必要があります。


