記事の医療専門家
新しい出版物
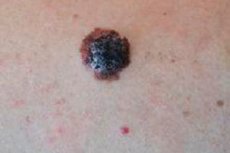
疫学
統計によると、メラノーマは成人において約2~3倍多く検出されます。これは、免疫力が著しく低下し、変異細胞が体内で異物となる遺伝的異物を排除する能力が失われるためと考えられます。遺伝子変異のリスクも大幅に高まり、その結果、細胞のアポトーシスを担う遺伝子の正常な機能が阻害される可能性があります。ホルモンレベルの変化、ウイルス量の増加、発がん性ウイルスや潜在的腫瘍形成性ウイルスの増加も、細胞変性のプロセスを引き起こす一因となっています。
メラノーマは、金髪の女性、そして肌の色が薄く青い目の人に最も多く発症します。この現象の正確な説明は確立されていませんが、遺伝的素因と、肌の色が薄い人が太陽光やその他の放射線に対してより敏感であることが原因である可能性があります。肌の色が薄い人はダメージを受けやすく、外部環境要因の影響から最も保護されません。
症状 結節性黒色腫
主な症状は、様々な大きさの皮膚腫瘍が急速に増殖し始めることです。初期段階では、大きさはピンの頭ほどから大きな硬貨ほどまで様々です。腫瘍は主に皮膚の最上層、表皮に局在しますが、真皮や皮下組織など、他の層に発生する場合もあります(角化腫、皮膚上皮腫)。腫瘍は平坦な場合もあれば、隆起している場合もあります。しかし、腫瘍が急速に増殖し始めると、特徴的な症状となり、予後不良の兆候となります。多くの場合、腫瘍のみがこの病気の唯一の症状です。病状が進行するにつれて、局所リンパ節が侵され、その後、内臓(転移)が侵されます。
メラノーマの最初の兆候は、ほくろ(母斑)の形成、急激な大きさの増加、そして複数の症状です。また、腫瘍が転移して他の部位に影響を及ぼすことも懸念すべき点です。特に、リンパ節の痛みや腫れは予後不良因子であり、悪性化の進行を示唆する可能性があります。
まぶたの結節性無色素性黒色腫
眼瞼における結節性無色素性黒色腫の出現は、ほとんどの場合、原発巣の播種と関連しています。通常は視覚的に容易に診断できますが、診断を確定するには、腫瘍の悪性度を正確に判定できる放射線学的検査法を用いる必要がある場合があります。
皮膚の結節性黒色腫
病理学的過程を特定し、鑑別診断を確立するために、細胞学的検査が行われます。しかし、一つ注意すべき点があります。細胞診は、皮膚表面に潰瘍がある場合、または患部から塗抹標本を採取した場合にのみ実施できます。その後、細胞の構造と増殖の特徴が研究されます。
黒色腫はどのくらいの速さで増殖しますか?
メラノーマがどのくらいの速さで増殖するかという問いに明確な答えを出すことは不可能です。このプロセスは、遺伝的特徴、個人の免疫状態、ウイルスおよび細菌の量、ホルモン背景、年齢など、多くの要因に左右されるため、個人差があります。組織片(メラノーマ)を採取し、栄養培地に播種する組織学的検査は、この問いへの答えを見つけるのに役立ちます。細胞増殖の性質と速度、そして培地上の組織から、増殖速度を予測することができます。
ステージ
メラノーマの成長には3つの段階があります。初期段階では、皮膚の悪性化が進行し、細胞が変性、変形し、悪性増殖を引き起こします。この段階で治療が最も効果的になります。この段階は、ほくろが大きくなり、成長し、増殖し始める成長初期段階として現れます。
第二段階では、腫瘍が急速に進行し、サイズが急激に増大します。この段階では、病状が急激に悪化する可能性があります。腫瘍のサイズが増大し、リンパ節への転移も見られ、痛みも現れます。この段階では治療が効果的である可能性はありますが、迅速な対応が必要です。
第三段階は最も重篤な進行段階です。
この段階では、通常、痛みを感じ、症状が著しく悪化します。がんは血液の生化学的パラメータに反映されます。予後は深刻で、致命的な結果となる可能性も否定できません。
メラノーマの初期段階では、標準的な母斑(母斑)として現れ、徐々に大きくなります。しかし、病理学的プロセスはすでに進行しており、特に細胞は悪性化し、悪性形質転換を起こします。
病状の重症度を判断するために使用される最もよく知られた尺度はクラーク尺度であり、病理学的プロセスの重症度を 3 段階に区別します。
フォーム
悪性黒色腫には、分類上の特徴に応じていくつかの種類があります。例えば、結節性悪性黒色腫には、色素沈着型と非色素性型があります。また、水平型悪性黒色腫と上皮細胞型悪性黒色腫も存在します。
- 結節性無色素性黒色腫
悪性皮膚腫瘍患者の約30%に発生します。エイズやその他の免疫不全疾患の患者では特によく見られます。免疫力の低下とホルモンバランスの乱れが、悪性化の進行に寄与する主な素因であることは注目に値します。
- 結節性色素性黒色腫
結節性色素性黒色腫は、細胞の悪性変性が生じる悪性過程です。この病理学的過程には、メラノサイトによる色素合成が関与しています。メラノサイトの機能が損なわれず、色素合成が停止しない場合、黒色腫は色素沈着を維持します。
- 水平結節性黒色腫
水平型の結節性黒色腫の特徴は、非常に急速に広がり、拡大する傾向があることです。
- 結節性無色素性上皮細胞黒色腫
まず、メラノサイトが病理学的過程に関与しています。メラノサイトは、通常メラニン色素を生成する細胞です。メラノサイトの機能が損なわれると、色素の合成が停止し、結節性色素性黒色腫の発生に寄与します。
診断 結節性黒色腫
鑑別診断は、ある種のイボを別のイボと区別できるだけでなく、病状の発症を引き起こしたウイルスの正確な種と属名を特定できるため重要です。
 [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 42 ], [ 43 ], [ 44 ], [ 45 ]
テスト
診断を確定する主な方法は、悪性変性(悪性腫瘍)の存在を確認することであり、これは適切な検査に合格した後にのみ達成できます。唯一の正確な方法は組織学的検査であり、その本質は分析のために組織片(生検)を採取することです。次に、特別な栄養培地で種子を作り、成長の性質を使用して腫瘍が良性か悪性かを判断します。また、腫瘍マーカーの分析は、悪性腫瘍の有無を直接確認します。人間の血液には、体内に癌性腫瘍が発生した場合にのみ現れ、通常は診断されない因子がいくつかあります。これらのマーカーの性質と量を使用して、腫瘍の局在、重症度、ステージなどを判断します。生化学血液検査も診断をある程度明確にすることができます。
標準的な臨床検査は有益な情報を提供しませんが、病理の全体像を示すことができるため用いられます。その結果に基づいて、腫瘍の性質を間接的に判断することができます(悪性度は血液パラメータに反映されます)。
ウイルス感染が疑われる場合、血清学的およびウイルス学的検査法が用いられます。また、DNAプローブ法、ハイブリダイゼーション法、ゲノムシークエンシング法、PCR法といった手法もよく用いられます。これらの方法により、血液中のウイルス自体だけでなく、ウイルスの生命活動による産物やDNA、あるいは個々の断片を検出することができます。
その他の方法としては、顕微鏡検査や擦過検体採取などがあります。顕微鏡検査は、塗抹標本中のウイルス自体やその老廃物を特定するのに役立ちます。腫瘍の潰瘍(メラノーマ)の場合は、その表面から塗抹標本を採取します。細胞診は、細胞を検査し、悪性腫瘍の特徴である形質転換細胞を特定するために重要です。
 [ 46 ], [ 47 ], [ 48 ], [ 49 ]
[ 46 ], [ 47 ], [ 48 ], [ 49 ]
機器診断
機器診断の本質は、特殊な機器、ツール、デバイスを用いて検査を行うことです。これにより、病理像を視覚化し、構造的および機能的変化を特定し、その結果や進行速度を予測することが可能になります。
差動診断
鑑別診断は、最終診断を下すための主要な段階の一つです。これにより、類似した外見的症状を示す複数の病態の徴候を鑑別することができます。多くの場合、悪性腫瘍と良性腫瘍は外観が非常に類似しているものの、検査中に検出される多くのパラメータが異なるため、鑑別が必要となります。特に、組織学的検査は鑑別診断を行うための方法の一つです。この分析では、腫瘍の特徴は増殖の性質によって決定されます。例えば、疣贅、母斑、黒色腫、角化腫など、様々な種類や形態のものを、乳頭腫、線維腫、腫瘍、外傷性瘢痕、その他の病態と鑑別することがしばしば必要となります。また、悪性変性の原因を正確に特定することも重要です。これは、将来の再発を防ぎ、転移を防ぐことにもつながります。例えば、原因がウイルスである場合、そのウイルスの種と属名を正確に特定し、適切な治療を行う必要があります。
黒色腫
乾癬患者における化学療法開始から数年後に発症します。まず黒子斑が現れ、その後悪性化が起こり、メラノーマが形成されます。これは化学療法の合併症と考えられており、免疫力の低下を背景に発症します。
末端黒子状黒色腫
これは、黒子の悪性化の結果として形成される腫瘍です。この変化の原因は様々ですが、まず第一に、既存の皮膚腫瘍への外傷が挙げられます。第二に、ウイルス感染(発がん性ウイルス)、第三に免疫力の低下が挙げられます。これらの原因は複合的に作用することがよくあります。
黒色腫の発生を引き起こすウイルスは数多く存在します。基本的に、トリガー(開始メカニズム)となるのは、HPV(16型、33型、58型)、ヘルペスウイルス、水痘、サイトメガロウイルス、レトロウイルスです。HIV感染は特に重要です。エイズ患者の56%に皮膚腫瘍の悪性変性が認められます。これは、重度の免疫不全と、体が外来物質に抵抗できないことを背景に発生します。扁平疣贅や母斑が受動的な扁平状態から垂れ下がった状態へと変化し、さらなる成長を促す形態があります。加齢とともに、皮膚に腫瘍、乳頭腫、垂れ下がった疣贅が現れ、成長する傾向があります。
多くの場合、原因は免疫力の低下です。通常、免疫システムはウイルスの活動を抑制し、悪性変性を起こした自身の細胞を含むすべての外来物質を破壊します。免疫力が低下すると、これが起こりません。これは、免疫力の低下を背景に活性化されたウイルスが持続するためでもあります。免疫力は、病気の後、術後、妊娠中、更年期、思春期、抗生物質療法の過程後、エイズなどで急激に低下します。妊娠中または出産後しばらくして、成長の増加や成長の形状の変化が見られることがよくありますが、これも免疫力の低下に関連しています。同様の現象は、免疫系および内分泌系のいくつかの疾患、代謝障害、生化学を背景に、更年期にも観察されます。
 [ 50 ]
[ 50 ]
バサリオマ
これは表皮基底層の腫瘍です。免疫力の低下、反応性および感作性の亢進、体力の低下、生化学的および月経周期の乱れ、ホルモンバランスの乱れといった特定の条件(素因)の下で発症します。
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
いぼ
疣贅は体のあらゆる部位に発生する可能性があります。結合組織で形成され、その表面は多層上皮で覆われています。通常は最初は平らですが、時間が経つにつれて大きくなり、垂れ下がり、複数に広がります。疣贅はどこにでも発生します。実際、疣贅が発生しない部位は存在しません。粘膜にも発生することがあります。
脇の下は垂れイボができやすい部位です(皮膚が薄く、表層にかなりの数の汗腺が形成され、多量の発汗により常に湿度が高い状態です)。
イボがよくできるもう一つの部位は鼠径部です。鼠径部には、性行為によって感染するウイルス感染症に関連する垂れ下がったイボがよく発生します。これらのイボは性行為によって感染します。これらのイボは潜在的に発がん性があり、特定の条件下では悪性腫瘍の発生を誘発する可能性があります。
一見すると、イボは危険ではなく、見た目が悪く、美観を損なうだけのように思えるかもしれません。しかし、これは影響の一部、いわば「氷山の一角」に過ぎません。最も危険な影響の一つは、イボの悪性変性と腫瘍発生のリスクです。内臓に発生した腫瘍は特に危険で、損傷したり出血を引き起こしたりする可能性があります。また、妊娠中は大きな危険が伴います。イボは妊娠病変を引き起こす可能性があるためです。出産時に子どもが感染するリスクが高まります。
垂れ下がった疣贅を除去するには、様々な方法が用いられます。伝統的な治療法と根治的治療法の両方があります。根治的治療法には、疣贅の外科的切除が含まれます。この方法が最も効果的です。
異形成母斑
母斑はよく見られる色素沈着の斑点です。先天性の場合と後天性の場合があります。異形成母斑は、悪性化して増殖する斑点です。これは、免疫力の低下、ホルモンバランスの変化、ウイルス感染、細菌異常症などによって引き起こされます。
 [ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ]
角膜腫
これは皮膚の深層に局在する悪性腫瘍です。免疫力が低下している人や、老化に伴う身体の変化のある人に多く発症します。リスクグループには、病気にかかりやすい人、イボや色素斑のある人と接触する人が含まれます。また、頻繁なストレス、慢性疾患、栄養失調、仕事と休息のリズムが乱れている人は、よりリスクが高くなります。
被角血管腫
上皮組織に局在する血管腫瘍です。主に頸部に形成され、表面から(茎状に)かなり隆起することがあります。
 [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ]
[ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ]
皮膚線維腫
これは悪性転化のリスクが高い良性の皮膚腫瘍です。この診断を受けた人は、腫瘍の悪性転化を防ぐため、常に状態を監視し、腫瘍専門医の診察を受ける必要があります。リスクグループには、発がん性ウイルスのキャリアが含まれます。これらは、主にヘルペスウイルス、パピローマウイルス、レトロウイルスなどです。これには、免疫力が低下している人、ホルモンバランスが乱れている人、頻繁に病気になる人、慢性疾患、免疫不全、エイズを患っている人も含まれます。人生には、悪性転化のリスクが急激に増加する特定の段階があります。それは、思春期、青年期、妊娠、授乳期、更年期、老年期です。高齢者は、代謝プロセスやホルモンバランスが乱れていることが多いため、特にリスクが高いです。
 [ 70 ], [ 71 ], [ 72 ], [ 73 ], [ 74 ]
[ 70 ], [ 71 ], [ 72 ], [ 73 ], [ 74 ]
黒子
これは悪性変性した色素斑です。除去が必要です。薬物療法はほとんど行われませんが、効果がないことも少なくありません。免疫力を高めることで症状の改善と悪性変性の予防につながります。そのためには、免疫刺激剤やビタミン剤の摂取が推奨されます。免疫専門医や腫瘍専門医に定期的に相談することをお勧めします。免疫刺激作用や抗ウイルス作用のある民間療法も試すことができます。
レシピNo.1。
タンポポの根、ランの塊茎の根、クサノオウ、コンフリーの根、パースニップの根を大さじ1杯ずつ、通常のアルコール(500ml)に加えます。1日2回、大さじ1杯ずつお飲みください。
レシピその2。
作り方は、シャクヤクの根、シベリアモミの芽と葉、ヒメボウキ、ブルーベリーの葉、セイヨウミザクラの花と果実を大さじ1杯ずつ用意します。これらを少なくとも3~4日間煎じ、1日に2~3回大さじ1杯ずつ飲みます。
レシピNo.3。
オオバコの葉、ニガヨモギの葉、雄シダの根茎、ビデンスハーブ(3種)、西洋ワサビの根を同量取り、500mlのアルコールを注ぎます。1日にグラス3分の1杯を目安に飲みましょう。
レシピNo.4。
ウォッカまたは純アルコールをベースに、マザーワート、カモミールバスケット、松葉、マッシュカドウィード、クリーピングタイムを大さじ1杯ほど加えます。混ぜて蒸らし、1日に3~4回、大さじ1杯を飲みましょう。
レシピNo.5。
野生のパンジーとスギナを大さじ1杯、通常のアルコール(500ml)に加えます。大さじ1杯を1日2回お飲みください。
連絡先
処理 結節性黒色腫
悪性黒色腫を自分で切除しようとしないでください。転移や悪性腫瘍の増殖につながる可能性があります。また、特別な器具や器具が必要であり、滅菌状態を保つ必要があり、正確な切除方法を知ることが重要です。不適切な切除や損傷は、内臓を含む複数の転移につながる可能性があります。組織の切除が不完全であることも同様に危険であり、そこから新たな腫瘍が発生し、転移を引き起こす可能性があることに留意してください。
薬物療法では、主に内服薬(抗生物質、抗腫瘍薬、抗ウイルス薬、免疫調節薬)が使用されます。局所用の様々な抗腫瘍軟膏は高い効果が実証されていますが、深刻な副作用があります。
根本的な治療法としては、外科的切除、レーザー除去、さまざまな方法による焼灼術などがあります。
外科的治療
腫瘍が増殖し始め、分析によって悪性度が確認された場合、外科的治療が行われます。腫瘍はいかなる損傷も許されず、たとえ小さな組織片であっても残存させてはならないため、手術は経験豊富な腫瘍専門医によって行われる必要があります。そうでなければ、転移が形成され始め、再発が始まります。転移はまず最も近いリンパ節に影響を与え、その後、内臓に転移する可能性があります。腫瘍が十分に大きくなった場合、または内臓の腔内にあり、閉塞の危険性がある場合は、切除が必須です。主な方法は機械的切除ですが、レーザーによる切除や凍結療法も用いられます。
防止
予防は、免疫力の向上、ウイルス量の除去、そして微生物叢の正常化が主な目的です。母斑、ほくろ、疣贅、乳頭腫など、あらゆる皮膚腫瘍の状態をモニタリングすることが重要です。免疫専門医と腫瘍専門医に定期的に相談してください。必要に応じて、ウイルス検査、潜伏感染検査、腫瘍マーカー検査を受ける必要があります。腫瘍の悪性変性が少しでも疑われる場合は、腫瘍の性質を判断するために、検体の組織学的検査を行う必要があります。予後を予測し、適切な治療法を選択してください。前提条件として、適切な栄養、ビタミン補給、そして健康的なライフスタイルが挙げられます。日常生活を規則正しく行い、低体温を避け、ストレスを回避してください。皮膚の腫瘍や斑点を傷つけたり、損傷させたりしてはいけません。紫外線、化学試薬、放射線への曝露は避けてください。


