原因 大動脈弁閉鎖不全症
大動脈弁逆流症(AR)は急性または慢性の場合があります。急性大動脈弁逆流症の主な原因は、感染性心内膜炎と上行大動脈解離です。
成人の中等度の慢性大動脈弁逆流症は、ほとんどの場合、二尖弁または窓開き大動脈弁(男性の 2%、女性の 1%)によって引き起こされ、特に重度の拡張期高血圧(BP > 110 mmHg)が存在する場合にその傾向が強くなります。
成人の中度から重度の慢性大動脈弁逆流症は、ほとんどの場合、大動脈弁または大動脈基部の特発性変性、リウマチ熱、感染性心内膜炎、粘液腫性変性、または外傷によって引き起こされます。
小児では、最も一般的な原因は大動脈弁逸脱を伴う心室中隔欠損症です。まれに、血清反応陰性脊椎関節症(強直性脊椎炎、反応性関節炎、乾癬性関節炎)、関節リウマチ(RA)、全身性エリテマトーデス(SLE)、潰瘍性大腸炎に伴う関節炎、梅毒性大動脈炎、骨形成不全症、胸部大動脈瘤、大動脈解離、大動脈弁上狭窄症、高安動脈炎、バルサルバ洞破裂、先端巨大症、側頭動脈炎(巨細胞性動脈炎)などによって大動脈弁逆流症が発生することがあります。マルファン症候群またはエーラス・ダンロス症候群の患者では、粘液腫様変性による大動脈弁逆流症が発生することがあります。
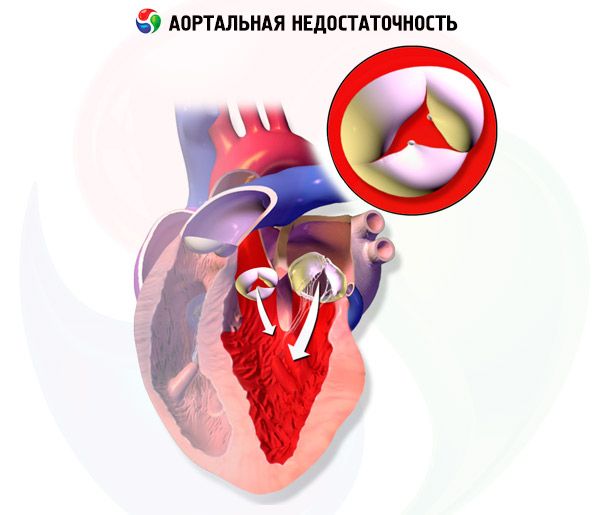
慢性大動脈弁逆流症では、左室は拡張期に肺静脈と左房からの血液に加えて、大動脈弁逆流からの血液も受け取るため、左室容積と左室一回拍出量が徐々に増加します。左室肥大は数年間にわたり容積増加を代償しますが、最終的には代償不全に陥ります。これらの変化は、不整脈、心不全(HF)、または心原性ショックを引き起こす可能性があります。
症状 大動脈弁閉鎖不全症
急性大動脈弁逆流症は、心不全および心原性ショックの症状を引き起こします。慢性大動脈弁逆流症は通常、長年にわたり無症状ですが、進行性の労作時呼吸困難、起座呼吸、発作性夜間呼吸困難、および動悸が徐々に進行します。心不全の症状は、左室機能の客観的指標とはあまり相関しません。基礎に冠動脈疾患のない患者の約5%に胸痛(狭心症)がみられ、そのほとんどは夜間に発症します。異常な大動脈弁は細菌感染を起こしやすいため、心内膜炎の徴候(例:発熱、貧血、体重減少、様々な部位の塞栓症)が現れることがあります。
症状は大動脈弁逆流症の重症度によって異なります。慢性疾患が進行するにつれて、収縮期血圧は上昇し、拡張期血圧は低下するため、脈圧が上昇します。時間の経過とともに、左室拍動は増強し、広がり、振幅が増大し、下方および側方へ移動し、前胸骨左縁部が収縮期に低下し、胸郭の左半分が「揺れる」ような動きを呈することがあります。
大動脈弁逆流症の後期段階では、心尖動脈と頸動脈に収縮期振戦が触知されることがあります。これは、一回拍出量の増加と大動脈拡張期圧の低下によって発生します。
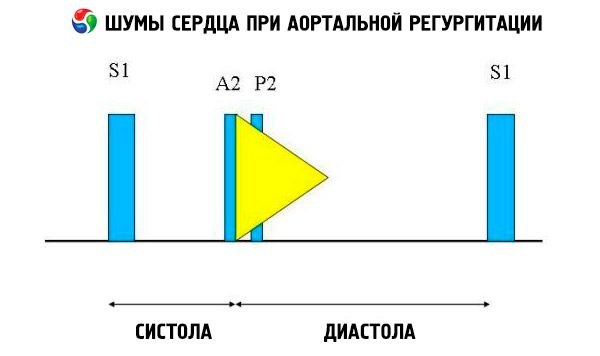
聴診所見には、正常心音と、弾性大動脈の抵抗増加による、分裂しない大きな、尖った、またはポンポンという第二心音があります。大動脈弁逆流症の雑音は、明るく高調な拡張期雑音で、徐々に減衰し、I 音の大動脈成分の直後に始まります。最も大きく聴診器で聴診すると、患者が前かがみになって呼気時に息を止めているときに、横隔膜に聴診器を当てると最もよく聞こえます。後負荷が増加する動作 (しゃがむ、等尺性ハンドグリップなど) により雑音は増大します。大動脈弁逆流症が軽度の場合、雑音は拡張期早期にのみ発生することがあります。左室拡張期圧が非常に高い場合は、拡張期早期に大動脈圧と左室拡張期圧が等しくなるため、雑音は短くなります。
その他の異常聴診所見には、駆出性雑音と逆流性雑音、S 音直後の駆出性クリック、大動脈駆出性雑音などがあります。腋窩または左半胸郭中部で聴取される拡張期雑音 (Cole-Cecil 雑音) は、大動脈雑音と Ⅲ音 (S 3 ) の融合によって生じ、左心房と大動脈から同時に左心室が充満することで生じます。心尖部で聴取される拡張期中期から後期雑音 (Austin-Flint 雑音) は、左心室への急速な逆流によって心房血流のピーク時に僧帽弁尖が振動することから生じる可能性があり、この雑音は僧帽弁狭窄の拡張期雑音に類似しています。
その他の症状はまれで、感度および特異度が低い(または不明である)。目に見える徴候には、頭の振戦(ミュッセ徴候)および爪毛細血管(クインケ徴候、軽く圧迫するとよりよく触れる)または口蓋垂(ミュラー徴候)の脈動がある。触診では、急速な上下動を伴う緊張した脈(拍動、ウォーターハンマー徴候、または虚脱脈)および頸動脈(コリゲン徴候)、網膜動脈(ベッカー徴候)、肝臓(ローゼンバッハ徴候)、または脾臓(ゲルハルト徴候)の脈動が明らかになることがある。血圧変化には、脚(膝下)の収縮期血圧が腕の血圧と比較して 60 mmHg 以上上昇すること(ヒル徴候)および腕を挙げた際に拡張期血圧が 15 mmHg 以上低下すること(メイン徴候)がある。聴診症状には、大腿動脈領域で聞こえる荒い雑音(銃声、またはトラウベ徴候)と、圧迫動脈近位の大腿動脈の収縮期音および拡張期雑音(Duroziez 雑音)が含まれます。
診断 大動脈弁閉鎖不全症
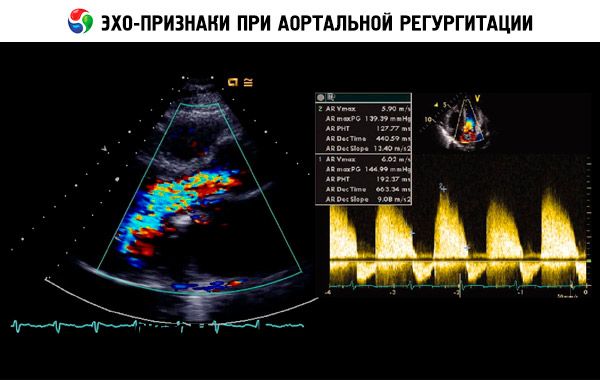
仮診断は、病歴、身体診察に基づいて行われ、心エコー検査によって確定されます。ドップラー心エコー検査は、逆流の程度を検出し定量化するための最適な画像診断法です。2次元心エコー検査は、大動脈基部の大きさ、左室の解剖と機能の判定に役立ちます。左室収縮期容積 > 60 mL/m 2、左室収縮期径 > 50 mm、および左室駆出率 < 50% は、代償不全を示唆します。心エコー検査は、左室不全に起因する肺高血圧症の重症度を評価し、疣贅または心膜液貯留(例、大動脈解離)を検出し、予後を評価することもできます。
心エコー検査の所見が異常の境界にある場合、または心エコー検査の実施が技術的に困難な場合は、放射性核種スキャンを使用して LVEF を判定できます。
心電図と胸部X線検査を実施します。心電図では、左室肥大の特徴であるQRS波の変化の有無にかかわらず再分極異常、左房拡大、胸部誘導におけるST低下を伴うT波逆転が認められることがあります。慢性進行性大動脈弁逆流症の患者では、胸部X線検査で心拡大や大動脈基部拡大が明らかになることがあります。重度の大動脈弁逆流症では、肺水腫や心不全の症状が現れることがあります。大動脈弁逆流症と疑わしい症状が認められる患者では、運動負荷試験が機能予備能と臨床症状の評価に役立ちます。
冠動脈造影は通常、診断には必要ありませんが、重度の AR 患者の約 20% に重度の冠動脈疾患があり、同時外科治療 (CABG) の適応となる可能性があるため、狭心症がない場合でも手術前に実施されます。
何を調べる必要がありますか?
処理 大動脈弁閉鎖不全症
急性大動脈弁逆流症の治療は大動脈弁置換術である。慢性大動脈弁逆流症の治療は、臨床症状と左室機能不全の程度に応じて異なる。通常の日常生活または運動負荷試験中に症状が現れる患者は、大動脈弁置換術が必要となる。手術を希望しない患者には、血管拡張薬(例、長時間作用型ニフェジピン30~90mgを1日1回、またはACE阻害薬)を投与する場合がある。重症大動脈弁逆流症の前負荷を軽減するために、利尿薬または硝酸薬を投与することもある。左室駆出率(LVEF)が55%未満、収縮期径が55mm(55ルール)を超える、または拡張期径が75mmを超える無症状の患者も手術が必要となる。この患者群では薬物療法が第二選択となる。追加の外科的基準には、EF <25〜29%、拡張末期半径対心筋壁厚比>4.0、および心係数<2.2〜2.5 L/分/ m2が含まれます。
これらの基準を満たさない患者は、徹底的な身体検査、心エコー検査、および場合によっては運動時および安静時の放射性核種血管造影検査を受けて、6 ~ 12 か月ごとに左心室収縮力を調べる必要があります。
細菌血症を引き起こす可能性のある処置の前には、抗生物質による心内膜炎予防が適応となります。
予測
軽度から中等度の大動脈弁逆流症患者では、治療を受けた場合の10年生存率は80~95%です。適切な時期に弁置換術(心不全を発症する前に、かつ下記の基準を考慮)を行えば、中等度から重度の大動脈弁逆流症患者の長期予後は良好です。しかし、重度の大動脈弁逆流症と心不全を併発した場合、予後は著しく悪化します。
 [ 16 ]
[ 16 ]


