純粋な滲出液で満たされた脾臓実質にカプセル化された空洞の形成は、脾臓の膿瘍(ラテン膿瘍 - 膿疱、膿瘍)として定義されます。
疫学
脾臓膿瘍はまれな疾患です(その発生率は0.2%から0.07%の範囲です)。症例の約70%は、付随する感染症の患者で発生します。感染性心内膜炎では、患者の2%未満で。 [1]
多微生物膿瘍は症例の50%以上を占めており、真菌の膿瘍は症例の7%から25%を占めています。
大人では、脾臓の膿瘍の約3分の2は孤独(単一chamber)であり、3分の1は複数(マルチチャンバー)です。
原因 脾臓膿瘍
膿瘍 脾臓、免疫系の末梢器官および髄外造血術は、その組織の炎症に起因します。その原因は次のとおりです。
- 血液中の細菌の存在 - 菌血症(尿路や胃腸管を含むさまざまなシステムや臓器の慢性感染症によって引き起こされる);
- 敗血症(感染性) 脾臓の梗塞 その血液供給が破壊され、組織とその壊死の一部の虚血(酸素飢v)につながります。
- 脾臓の寄生性感染 - echinococcal cyst の感染と和解(tapeworm寄生虫エキノコッカスgranulosusによる感染によって形成);
- 亜急性 感染性心内膜炎 連鎖球菌またはブドウ球菌起源(膿瘍は、心臓の内側の内層の細菌炎症を伴う患者のほぼ5%の合併症です);
- 腸チフス熱 、salmonella typhiによって引き起こされた。
- ブルセラ科のグラム陰性bac菌によって引き起こされる全身獣共通感染性感染症 - ブルセロ症;
- たとえば、たとえば、急性膵炎の炎症を起こした膵臓(細菌感染または寄生虫浸潤に関連する病因)または脾臓腹膜膜の炎症を伴う炎症からの感染の拡散。
脾臓の膿瘍は、カンジダ種(最も一般的にはカンジダ・アルビカンス)によって引き起こされる真菌であると同時に、真菌性である可能性があります。 [2]
病因
膿瘍は、感染の拡大を防ぐための組織防御反応と見なされるべきです。
脾臓膿瘍の形成に関係する感染症には、次のものが含まれます。黄色ブドウ球菌;黄色ブドウ球菌; Pseudomonas aeruginosa(Blue Bacillus);大腸菌(大腸菌);腸内菌科のサルモネラ(サルモネラ); [6] Enterococcus spp; Klebsiella spp; [7] Proteus spp; acinetobacter baumannii;結核菌(結核菌); Bacteroides fragilis bacteroides。 [8]
微生物は酵素を使用して細胞を破壊し、酸化プロセスのカスケードを引き起こし、炎症性サイトカインの分泌と放出を引き起こします。サイトカイン誘発性炎症反応は、局所血流の増加と血管内皮透過性の増加、感染領域への多数の白血球の動員、および組織免疫細胞の活性化 - 単核食細胞(マクロファージ)の活性につながります。
炎症プロセスの結果として、形成性要素のない血液の液体部分、血漿、活性および死んだ好中球顆粒球(白血球中球性細菌の破壊)、血漿タンパク質フィブリノーゲン、および卵巣necの非生存性細胞の非生存細胞のremnantsで構成される、炎症性滲出液が形成されます。
この場合、膿は隣接する健康な細胞によって形成されるカプセルに囲まれ、感染を局在させ、その拡散を可能な限り制限します。
細菌感染の専門家の血行性拡散における脾臓膿瘍形成の病態生理学的メカニズムの特異性は、その赤パルプの初期機能(実質の約80%を占める) - 抗原、微生物、および使用済みエリエロカイトからの血液のろ過を考慮します。さらに、脾臓の赤パルプは、白血球、血小板、および単球の貯水池です。脾臓では、単球の集団(マクロファージが形成されている)は、循環血液中の総数を超えています。したがって、赤パルプの単球は非常に迅速に動員して感染に対処します。
症状 脾臓膿瘍
脾臓膿瘍の最初の兆候は、熱い発熱(体温が +38-39°Cまで)であり、一般的な衰弱が増加しています。
臨床像は、左costとrib骨脊椎領域の痛みによって補完されます(呼吸とともに増加します)。腹腔の左上象限を触診すると、筋肉保護(筋肉の張力)が引き起こされ、上にある軟部組織は浮腫性です。 [9]
診断 脾臓膿瘍
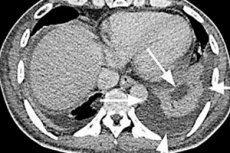
脾臓の膿瘍の診断は臨床的課題と考えられており、 スプリーン超音波 および/または コンピューター断層撮影 、および胸部X線のレビュー - 重要な役割を果たしているSpleen ultrasound を使用したイメージングと考えられています。 [10]
超音波上の脾臓膿瘍は、通常、低エコー因性領域または非エコー源領域(つまり、エコー源性がない)と臓器の拡大を示します。 [11]、 [12]
より信頼性の高い方法は、腹腔のコンピューター断層撮影(CT)であり、脾臓膿瘍の診断における感度は94〜95%です。 CTの脾臓膿瘍は、臓器の実質の膿に満ちた空洞に対応する低密度(低密度)ゾーンのように見えます。
一般的および生化学的血液検査、炎症マーカー(COE、C反応性タンパク質)の分析、細菌学的血液培養、クームスのテスト(血液中の抗血球抗体用)などが必要です。
鑑別診断では、細菌感染の種類を考慮し、膿瘍、血腫、血腫、リンパ管腫、脾臓リンパヌロマ腫症の膿瘍を模倣できる他の状態を区別する必要があります。 [13]
何を調べる必要がありますか?
どのように調べる?
連絡先
処理 脾臓膿瘍
脾臓膿瘍のすべての患者は入院を必要とします。治療は、高用量の非経口広範囲抗生物質(バンコマイシン、セフトリアキソンなど)および超音波制御下でのPUSの経皮吸引(膿瘍が1つまたは2チャンベル化され、十分に厚い壁がある場合)または開いた(腹部腹膜炎)排尿の排水様の排尿(腹部腹部の腹部膜)での治療が行われます。 [14]詳細については、参照してください。 - 抗生物質による膿瘍の治療
真菌の膿瘍を有する患者は、抗真菌薬(アンホテリシンB)およびグルココルチコイド (コルチコステロイド)で治療されます。
排水を伴う抗生物質に対する反応がない場合、最後の選択の方法は外科的治療 - 脾臓摘出(脾臓の除去)であり、多くの患者で腹腔鏡下で行うことができます。 [15]
さらに、治療は細菌性心内膜炎などの膿瘍の根本的な原因を標的にする必要があります。
防止
脾臓の膿瘍の形成を完全に回避することは不可能ですが、その確率を減らすには、すべての感染症をタイムリーに特定して治療し、免疫系を強化する必要があります。
予測
検出されない未処理の脾臓膿瘍は、ほとんど常に致命的です。死亡率は高く(症例の70%以上)、膿瘍の種類と患者の免疫状態によって異なります。しかし、適切な治療では、死亡率は1〜1.5%を超えません。 [16]


